Что такое синдром карпального канала
Примерно 3,8% людей, хоть раз в жизни, ощущали болезненное сдавливание нерва, отвечающего за чувствительность, иннервацию длинной ладонной мышцы руки. Это и есть синдром карпального канала (СКК). Иногда это явление называют туннельным синдромом или синдромом запястья.
Диагноз устанавливается на основании неврологического осмотра, данных ЭНМГ, УЗИ нерва .
Патология может возникать в любом периоде жизни человека, основной пик больных приходится на возраст 45-60 лет. Среди общего числа пациентов можно встретить и людей до 30 лет. Большую часть составляют женщины. Они страдают СКК в три раза чаще мужчин (на сильный пол приходится всего 10% пациентов).
А спустя 54 года, в 1924 году, H. Galloway впервые попробовал лечить синдром. Он рассёк на запястье связку, охватывающую сверху срединный нерв и тем самым освободил его.
Причины и провоцирующие факторы
Несмотря на успехи медицины, СКК остаётся не до конца раскрытой книгой. Первопричины синдрома карпального клапана часто остаются не выясненными.
Однако удалось отметить ряд провоцирующих СКК факторов, среди которых:
• ожирение;
• беременность;
• менопауза;
• сердечная недостаточность;
• сахарный диабет;
• интоксикация, алкоголизм;
• объёмное образование;
• артрит и др.
Симптоматика начинает развиваться в момент появления провоцирующих обстоятельств и/или после их длительного воздействия.
Что касается механизма формирования острого СКК, то здесь проще: нерв сдавливается отёком, спазмированными мышцами или отломками кости. К таким причинам относят:
• травму сустава запястья;
• повреждения костей запястья;
• воспаление в лучезапястном суставе;
• новообразование в карпальном канале;
• воспаление в сухожилиях мышц-сгибателей.
Патогенез
Срединный нерв состоит из волокон четырёх корешков нервов спинного мозга. Он движется вниз вдоль руки, снабжает нервами верхнюю конечность. В том числе и мышцы, отвечающие за сгибание запястья и движения большого, указательного и среднего пальцев.
Сдавливание этого нерва приводит к ухудшению кровообращения, блокаде питания нервного ствола. Так начинает развиваться ишемия нервных волокон, неврит, нейропатия.
Первыми страдают поверхностные участки нерва. Далее картина ухудшается, поражаются глубоко расположенные волокна. В результате формируются рубцовые изменения, которые приводят к хронической боли и парестезиям кисти и пальцев.
В обычном состоянии амплитуда смещения срединного нерва при сгибании и разгибании кисти достигает 9,6 мм. При синдроме карпального клапана этот диапазон ограничен.
Более того, попытки разогнуть руку могут привести к разрывам оболочки нерва (мезонервия).
Такой симптом при разгибании руки лежит в основе теста, диагностирующего хронический СКК.
Изменение структуры синовиальных влагалищ сухожилий
Исследования подтверждают, что одним из факторов, который способствует развитию СКК, является патологическая деформация структуры оболочек сухожилий. То есть перегруженные мышцы-сгибатели кистей и пальцев приводят к утолщению влагалищ сухожилий, увеличению объёма тканей и давления в канале.
Диагностика и лечение
Учитывая разнородность причин, лечить СКК нужно, опираясь на источник проблемы . План обследования и терапии неврита, нейропатии составляется докторами клиники отдельно для каждого пациента.
В лечении хороший результат показывают физиотерапевтические методики: магнитная периферическая стимуляция, вихревые поля и др.
При неэффективности терапевтического подхода – рассматривается вопрос направления пациента к хирургам с результатами всех обследований.
Литературные источники
• ^Zuniga, Amanda Farias et al. “Ultrasound Examination Predicts 6-Month Progression in Carpal Tunnel Syndrome Patients.” Journal of orthopaedic research : official publication of the Orthopaedic Research Society, 10.1002/jor.24893. 24 Oct. 2020.
• ^Hosseini-Farid, Mohammad et al. “Carpal Tunnel Syndrome Treatment and the Subsequent Alterations in Median Nerve Transverse Mobility.” Journal of ultrasound in medicine : official journal of the American Institute of Ultrasound in Medicine, 10.1002/jum.15535. 19 Oct. 2020.
Синдром карпального канала
из 5
• Что такое синдром карпального канала и его осложнения
• Причины развития
• Симптомы карпального туннельного синдрома
• Боли в ладони
• Слабость мышц
• Диагностика
• Лечение синдрома запястного канала
• Устранение негативно влияющих факторов
• Ортезирование
• Медикаментозная терапия
• Физиотерапия
• Операция при синдроме карпального канала
Что такое синдром карпального канала и его осложнения
Запястный или карпальный канал – анатомическое образование у основания кисти, ограниченное с 3-х сторон костями и поперечной связкой. Его можно описать как туннель, откуда и берет свое название патологии.
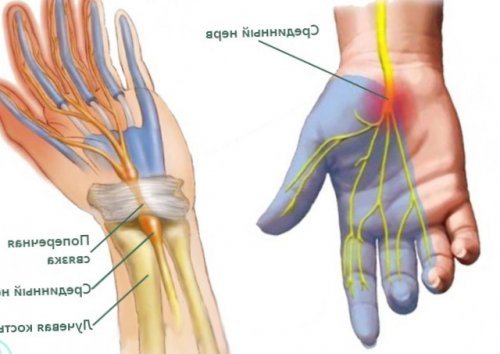
В этом туннеле расположены кровеносные сосуды, сухожилия, а также срединный нерв. Он берет свое начало у плечевого сплетения, проходит через всю руку и в кисти разветвляется на 4 отдельные ветви, иннервирующие большой, указательный, средний и безымянный пальцы. Таким образом, этот нерв имеет множество важнейших функций, в частности отвечает за координацию движений, мелкую моторику рук, регуляцию тонуса стенок кровеносных сосудов, деятельность потовых желез и пр.
Причины развития
Синдром карпального канала возникает в результате воздействия факторов, провоцирующих сужение запястного канала. Подобное наиболее свойственно представителям ряда профессий, чья трудовая деятельность связана с активным задействованием кистей. Этот вид туннельного синдрома может развиваться на фоне:
• интенсивной нагрузки на лучезапястный сустав при выполнении физически тяжелых видов работ, что характерно для механиков, слесарей;
• регулярного длительного удержания кисти в вынужденной позиции, в частности в положении сгибания и разгибания, что типично для пианистов, швей, фотографов;
• продолжительной работы за компьютером, особенно при неправильном положении рук на рабочем столе и клавиатуре (согнутыми в лучезапястных суставах), что характерно для программистов, наборщиков, журналистов, писателей, секретарей, копирайтеров, а также геймеров;
• воздействия местной или общей вибрации, сопровождающей работу со строительными электроинструментами, бурильными установками, а также вождение автомобиля и т. д.
Предрасполагающими развитию синдрома карпального канала факторами являются женский пол, возраст 40—60 лет, наличие ожирения, вредных привычек (курение, злоупотребление алкоголем), работа в условиях низких температур.
Но достаточно часто точно установить причину синдрома запястного канала не удается. В таких случаях говорят о наличии идиопатической формы заболевания. В большинстве подобных ситуаций у больных обнаруживается врожденная узость данного канала.
Тем не менее патология может быть вторичной, т. е. развиваться при непосредственном поражении анатомических структур карпального канала и появлении в них патологических изменений в результате:
• системных патологий соединительной ткани, в частности ревматоидного артрита, васкулитов;
• воспаления сухожилий и фасций мышц-сгибателей кисти, т. е. тендовагинита;
• хронического артрита, коллагенозов;
• доброкачественных и злокачественных опухолей, кист;
• почечной, сердечной недостаточности и других патологий сердечно-сосудистой системы, особенно сопровождающихся отеками верхних конечностей;
• травм, включая не только вывихи и переломы, но и ушибы, приводящие к образованию выраженных гематом, отеков;
• беременности;
Симптомы карпального туннельного синдрома
Патология сопровождается специфической клиникой, что облегчает диагностику. Возникающие симптомы обусловлены компрессией срединного нерва, что и вызывает появление характерных неврологических расстройств:
• боль в ладонях с прострелами в пальцы;
• слабость мышц кистей и ограничения подвижности;
• бледность, синюшность, похолодание рук, локальная сухость кожи, повышенная ломкость ногтей.
Симптомы могут наблюдаться только в одной или обеих руках. В первом случае чаще всего страдает доминантная рука – правая у правшей и левая у левшей.
Для синдрома запястного канала типично присутствие онемения или парестезий как минимум в 2-х пальцах. При этом они склонны усиливаться при многократном выполнении однотипных движений кистью, при продолжительном удержании руки в одном положении, а также во сне. Потому часто первым симптомом развития туннельного синдрома является онемение хотя бы двух из 1—4 пальцев руки сразу после пробуждения. Оно проходит после смены положения или встряхивания кистей, выполнения массажа рук, но эффект временный.
Постепенно онемения и парестезии дополняются ощущением жжения, жара или наоборот холода. Также приходят жгучие боли. При этом для патологии типично одномоментное присутствие диаметрально противоположных по сути расстройств чувствительности: повышение в одной зоне и снижение в другой.
Боли в ладони
Для синдрома карпального канала характерно первоначальное возникновение жгучей боли в области компрессии срединного нерва, прострелы в пальцы. Впоследствии по мере сужения запястного канала она распространяется на всю руку, причем не только на кисть, но и предплечье, и плечо, а иногда и шею. Но всегда боль интенсивнее в пальцах, ладони и лучезапястном канале, а менее сильна в остальных частях верхней конечности.
Боль не всегда сопровождает болезнь. Ее отсутствие не может расцениваться в качестве признака, опровергающего диагноз туннельного синдрома.
Слабость мышц
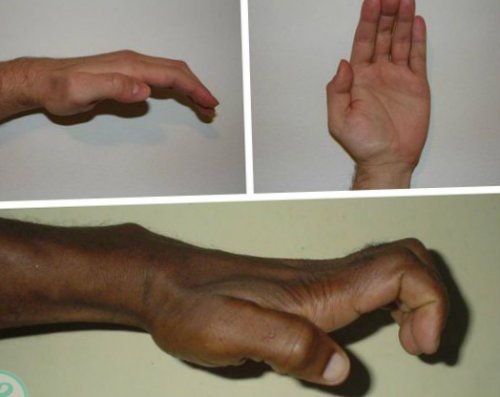
Поскольку нервные импульсы не доходят до мышечных волокон, они утрачивают силу, что и приводит к возникновению ограничений движений. В результате больным сложно выполнять действия, требующие мелкой моторики, например, застегивать пуговицы. Также снижение тонуса мышц большого пальца приводит к тому, что ослабевает хват, а потому человеку становится сложно удерживать предмет в щипковом захвате, в частности ручку.
При прогрессировании патологических изменений предметы начинают выпадать из рук все чаще. В тяжелых случаях впоследствии наблюдается снижение работоспособности руки, уменьшение ее объема из-за атрофии мышц и деформация конечности.
Диагностика
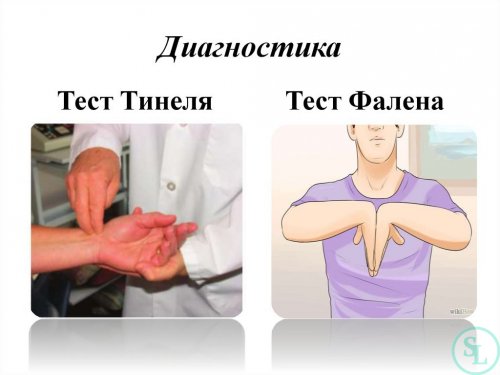
• Тест Хоффмана-Тинеля – незначительное поколачивание по руке в проекции прохождения срединного нерва. Считается положительным при возникновении ощущения покалывания, онемения, жжения, прострела в пальцы.
• Тест Фалена – сгибание кисти в лучезапястном суставе до максимально возможной позиции и удержание в таком положении на протяжении 30 секунд. При синдроме карпального канала это сопровождается появлением болей и ощущения онемения ладони.
Также врач может попросить больного поднять руки над головой и зафиксироваться в такой позе. Возникновение болей и онемения через 1 минуту или ранее свидетельствует о наличии давления на срединный нерв или кровеносные сосуды запястье. На это же указывает невозможность соединить между собой большой палец и мизинец.
Для окончательного подтверждения диагноза и разработки максимально эффективной тактики лечения пациентам назначаются:
• ЭНМГ (электронейромиография);
• УЗИ;
• КТ;
• МРТ.
Лечение синдрома запястного канала
Основной задачей лечения является устранение причины возникновения неприятных симптомов, т. е. полная или как минимум частичная ликвидация факторов, приводящих к компрессии срединного нерва. С этой целью может использоваться как консервативная терапия, так и хирургия.
Консервативное лечение включает:
• устранение негативно влияющих факторов;
• ортезирование;
• медикаментозную терапию;
• физиотерапию.
При обращении к врачу на ранних стадиях развития патологии сочетание этих методов обеспечивает регресс беспокоящих больного симптомов и даже их полное устранение в 59% случаев. В остальных ситуациях в течение 1—2 лет пациенты сталкиваются с необходимостью проведения хирургического вмешательства.
Устранение негативно влияющих факторов
На начальных этапах развития карпального туннельного синдрома пациентам рекомендуется снизить нагрузку на кисти и запястья, отказавшись от опасных с точки зрения защемления срединного нерва видов деятельности, или как минимум скорректировать характер повседневной активности и правильно организовать свое рабочее место.
Также пациентам рекомендуется ограничить потребление соли и жидкости во избежание развития отечности. При склонности к отекам верхних конечностей при их появлении прикладывают лед.
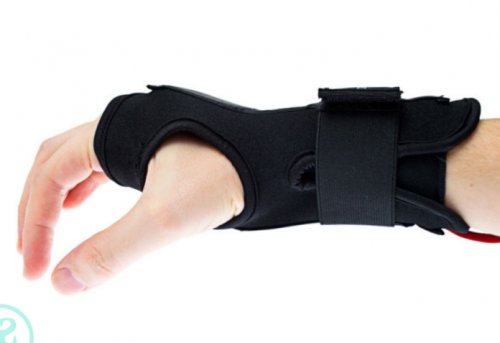
Ортезирование
Также показано ортезирование запястья пораженной конечности с помощью съемных бандажей. Это безопасный и эффективный способ борьбы с синдромом запястного канала, заключающийся в фиксации лучезапястного сустава в нейтральном положении. Ортез исключает сгибание сустава и создание условий для сжатия проходящих в карпальном канале анатомических структур. Это исключает возможность компрессии нерва и кровеносных сосудов окружающими тканями при выполнении рутинных действий.
Ортезирование наиболее результативно на ранней и средней стадии развития синдрома карпального канала. Носить бандаж следует постоянно, причем не только в дневное, но и в ночное время.
До обращения к врачу можно зафиксировать руку эластичным бинтом. Но при этом важно правильно подобрать степень давления, чтобы избежать образования отека.
Медикаментозная терапия
Фармакотерапия подбирается для каждого больного индивидуально. При этом большое значение имеет причина сужения запястного канала. Поэтому при сосудистых расстройствах показаны препараты для улучшения кровоснабжения тканей, диуретики для устранения отечности и т. д. При патологиях соединительной ткани соответственно назначаются антифиброзирующие, аминохинолиновые, гормональные и другие средства.
Также применяется симптоматическая терапия, заключающаяся в использовании:
• НПВС, купирующих боли и воспаление;
• витамины группы В, улучшающие проводимость нервных импульсов;
• кортикостероидов, устраняющих выраженные воспалительные процессы (преимущественно вводятся инъекционно в области прохождения нерва).
Физиотерапия
Физиотерапевтические процедуры повышают эффективность проводимого лечения и позволяют быстрее достигнуть желаемого результата. В основном пациентам назначаются курсы:
• электрофореза;
• УВЧ;
• магнитотерапии.
Также больным может рекомендоваться лечебный массаж и занятия ЛФК. При сдавлении срединного нерва на самочувствии больных положительно сказываются упражнения, направленные на растяжение сустава. Как правило, им больного обучает лечащий врач, который сможет правильно подобрать безопасные и при этом эффективные виды нагрузки на лучезапястный сустав.
Операция при синдроме карпального канала
Хирургическое лечение чаще всего назначается при отсутствии эффекта от проведения консервативной терапии или при изначальном обращении пациента с запущенной формой туннельного синдрома. Во всех случаях основной целью операции является высвобождение срединного нерва и устранение давления на него соседних анатомических структур. Но реализовываться подобное может несколькими способами. Выбор конкретного зависит от:
• степени сдавления нервного ствола;
• наличия и характера сопутствующих заболеваний;
• индивидуальных особенностей анатомии кисти;
• технических возможностей клиники.
Применяемые сегодня при синдроме карпального канала операции отличаются видом хирургического доступа. Это может быть открытая операция, при которой на внутренней поверхности запястья выполняется разрез длиной порядка 3 см, и эндоскопическая операция, требующая применения специального технологичного оборудования с микрокамерами и особыми манипуляторами. При выборе эндоскопической методики осуществляется выполнение меньших разрезов (длиной до 1,5 см), что позволяет при меньшем травмировании тканей произвести тот же объем вмешательства, что и при открытой операции.
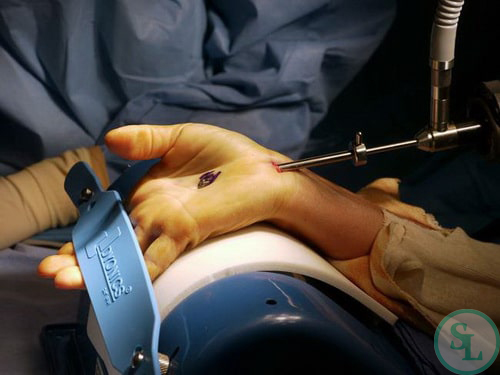
Независимо от вида доступа суть операции состоит в рассечении поперечной связки запястного канала для увеличения его поперечного сечения. Иногда так же возникает необходимость в иссечении тканей с рубцовыми изменениями, окружающих срединный нерв.
Как эндоскопическая, так и открытая операция не требуют применения общей анестезии. Операции осуществляются под местным обезболиванием и занимают порядка 20-30 минут. Для устранения послеоперационных болей назначаются НПВС и анальгетики.
Записаться на приём
