Симптомы периферического вестибулярного головокружения
является тяжелая недостаточность функции периферической части вестибулярного аппарата или ее отсутствие. Она может быть связана с системными заболеваниями, а также двусторонним поражением вестибулярного аппарата.
а) Системные заболевания:
• Токсические влияния на вестибулярный аппарат, связанные с лечением ототоксическими препаратами или интоксикацией производственными токсинами.
• Эндогенная интоксикация (например, при почечной недостаточности).
б) Местные причины:
• Лабиринтит (бактериальный, вирусный или аутоиммунный)
• Приобретенные заболевания лабиринта (аномалии развития и острый вестибулярный синдром).
• Поражение преддверного нерва (полиневропатия, нейрофиброматоз 2-го типа).
в) :
• Отсутствие нистагма; осциллопсии.
• Двусторонняя нейросенсорная тугоухость.

Причины периферических вестибулярных синдромов
а) Шейный синдром включает в себя цервикобрахиальную невралгию и короткие приступы головокружения, возникающие при определенных положениях головы или при изменении ее положения и иногда сопровождающиеся шумом в ушах, болью в задней области шеи, иррадиирующей в затылок и лобную область. Из объективных симптомов следует отметить торсионный шейный нистагм.
Причина шейного синдрома - поражение межпозвоночных суставов шейного отдела позвоночника и мышц задней области шеи. Острое развитие глухоты в сочетании с симптомами вестибулярной недостаточности у больных с шейным синдромом может быть обусловлено эмболией артерии лабиринта.
В большинстве случаев эти симптомы появляются независимо от симптомов поражения позвоночника. Прогноз в отношении функции лабиринта неблагоприятный.
б) Посттравматический шейный синдром чаще всего развивается после хлыстовой травмы спустя некоторый промежуток времени, длящийся до нескольких недель, и проявляется почти теми же симптомами, что и шейный синдром, но объективные признаки, такие как позиционный нистагм, бывают более выражены.
в) Укачивание, или болезнь движения, представляет собой сенсорный конфликт, или рассогласованность, между зрительной и вестибулярной системами, которая проявляется недомоганием, повышенной утомляемостью, зевотой, гиперсаливацией, тошнотой и рвотой. Для профилактики укачивания необходимо помнить о возможности его развития и визуально во время движения охватывать по возможности большее пространство.
Тренировка снижает возбудимость вестибулярных центров и, соответственно, риск укачивания. Для лечения укачивания можно принимать также антивертигинозные препараты (например, скополамин, дименгидринат).
г) Перилимфатическая фистула
Перилимфатическую фистулу можно выявить при отоскопии и закрыть углубление пораженного круглого или овального окна с помощью кусочка жировой ткани под местной анестезией. Это вмешательство следует выполнить сразу после выявления фистулы.
д) Феномен Туллио состоит в появлении вестибулярных симптомов в ответ на стимуляцию громким звуком низкой или высокой частоты. Феномен, по-видимому, связан с гипермобильностью основания стремени, образованием спаек между основанием стремени и сферическим мешочком или с наличием перилимфатической фистулы.
Проводящий путь вестибулярного анализатора (органа равновесия)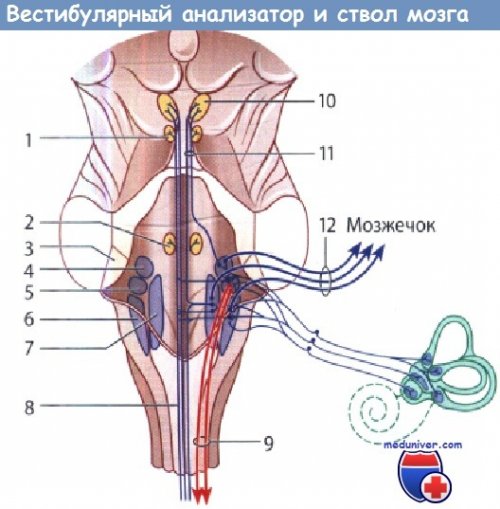
1 - ядро блокового нерва; 2 - ядро отводящего нерва; 3 - нижняя ножка мозжечка;
4 - верхнее преддверное ядро (ядро Бехтерева); 5 - латеральное преддверное ядро (ядро Дейтерса);
6 - нижнее преддверное ядро; 7 - медиальное преддверное ядро; 8, 11 - медиальный продольный пучок;
9 - латеральный преддверно-спинномозговой путь; 10 -ядро глазодвигательного нерва; 12 - волокна преддверно-улиткового нерва.
Современное состояние вопроса
Головокружением называют иллюзорное ощущение движения тела или окружающего пространства. Оно может сочетаться с другими симптомами, такими как тошнота, рвота, атаксия. Различают центральное и периферическое головокружение. Периферическое связано с поражением лабиринта внутреннего уха или вестибулярной части преддверно-улиткового нерва. Центральное головокружение может быть обусловлено поражением вестибулярных ядер ствола головного мозга, мозжечка, проводящих путей, коры больших полушарий головного мозга (см. табл. 1).
При остром начале приступа периферического головокружения пациенты ощущают движение предметов в сторону больного уха, в эту же сторону направлен и нистагм, в стадии угнетения — в противоположную сторону. Продолжительность приступов может колебаться от минут до нескольких часов, недель и даже месяцев.
Среди причин обращения к врачам разных специальностей головокружение составляет 3–4 %. По данным Yardley L. , при опросе более 20 тысяч человек в возрасте от 18 до 64 лет выяснилось, что за последний месяц более 20 % испытали головокружение, из них свыше 30 % страдали головокружением на протяжении более 5 лет. При опросе тысячи человек старше 65 лет о наличии головокружения сообщили 30 % респондентов.
Таблица 1. Основные различия между центральным и периферическим вестибулярным головокружением.

Классификация
Головокружение
Невестибулярное (центрального генеза).
Вестибулярное (центрального генеза, периферического генеза):
Системное.
Несистемное (см. табл. 2).
Таблица 2. Классификация головокружения, основанная на субъективном восприятии пациентом окружающей среды.

Кодирование по МКБ-10
• Н81.0 — болезнь Меньера;
• Н81.1 — доброкачественное пароксизмальное позиционное головокружение (ДППГ);
• Н81.2 — вестибулярный нейронит;
• Н81.3 — другие периферические головокружения (синдром Лермуайе; головокружение: ушное, отогенное, периферическое БДУ, двусторонняя периферическая вестибулопатия, вестибулярная пароксизмия, синдром дегисценции переднего полукружного канала);
• H 83.0 — лабиринтит;
Диагностика
Нистагм (nystagmus) — непроизвольное, быстрое, ритмичное колебательное движение глаз с наличием хотя бы одной медленной фазы. Патологические формы нистагма имеют много причин, но обычно являются результатом заболеваний, влияющих на периферический вестибулярный аппарат, ствол мозга, мозжечок и реже передние проводящие зрительные пути или центральные гемисферы.
Нистагм характеризуется многочисленными феноменологическими признаками, большинство которых связано с конкретными лежащими в основе патологическими механизмами. Специфические формы нистагма имеют специальные названия, основанные на комбинации этих атрибутов.
Алгоритм оценки нистагма
. Начальная точка положения взгляда, начальная точка положения головы, начальная точка отсчета относительно полукружных каналов.
Бинокулярность: моноокулярный, бинокулярный.
Конъюгация (содружественность): содружественное движение глаз, неконъюгированное движение глаз, дизъюнктивное движение глаз (когда два глаза спонтанно одновременно двигаются в разных направлениях).
Скорость: частота, амплитуда, оценивается фаза медленного компонента.
Форма волны.
. Частота.
Амплитуда.
Интенсивность.
Временный профиль (временные характеристики).
. Возраст первого проявления (см. рисунок).




• физиологический нистагм;
• патологический нистагм;
• нистагмоподобные движения.
Оценка вестибулоокулярного рефлекса.
Хит-тест. Диагностика проводится при закрытых глазах и интенсивных встряхиваниях головы после 20 секунд интенсивных вращений. При возникновении более 4 саккад за 10 секунд — поражение периферического отдела вестибулярного анализатора.
Проба Хальмаги. Пациент фиксирует взор на переносице расположившегося перед ним врача и поворачивает голову в одну и другую сторону (15° от средней линии). В норме фиксированные глаза не поворачиваются вслед за головой. При периферической вестибулопатии — коррекционные саккады. При центральной вестибулярной дисфункции с изолированными системными головокружениями — тест отрицателен.
Тест де Клейна. Пациент поворачивает голову с закрытыми глазами на 90° в левую сторону. Оценивается нистагм. Повтор в противоположную сторону. Для диагностики унковертебрального артроза, синдрома позвоночной артерии.
Тест Дикса — Холлпайка. Пациент в положении сидя поворачивает голову в сторону пораженного лабиринта. Врач резко укладывает его в горизонтальное положение. При каналолитиазе заднего полукружного канала — нистагм с латентным периодом до 15 секунд, направленный к нижележащему уху с ротаторным компонентом (длительность до 40–50 секунд).
Калорические пробы. В норме через 25–30 секунд возникает горизонтально-ротаторный нистагм. При вливании холодной жидкости — направление нистагма в противоположную исследуемому уху сторону (ампулофугальный ток эндолимфы), теплой — в сторону исследуемого уха (ампулопетальный ток эндолимфы).
Прессорная проба.
Фланговая походка.
Оценка устойчивости в позе Ромберга.
Электронистагмография.
Видеонистагмография.
При оформлении медицинской документации допустима следующая запись в медицинской карте амбулаторного либо стационарного больного: «При проведении функциональных вестибулярных тестов спонтанный и провокационный нистагм не выявлен. Калорический нистагм в пределах нормы (25–30 секунд). В позе Ромберга устойчив. Пальценосовую пробу выполняет без интенции. Фланговая походка по средней линии.
Заключение: на момент осмотра вестибулярная функция не изменена».
Терапия
Лечение приступа головокружения осуществляется в зависимости от этиологического фактора.
Купирование острого приступа осуществляется врачом-оториноларингологом, неврологом при обращении пациента на амбулаторном и стационарном этапах.
• Метоклопрамид 20–40 мг внутрь 2–4 раза в день в течение 3 дней.
• Дименгидринат 50–100 мг 2–3 раза в день внутрь.
• Дифенгидрамин 25–50 мг внутрь 3–4 раза в день или 10–50 мг внутримышечно.
При невозможности купирования на амбулаторном этапе оказания медицинской помощи приступа периферического головокружения показана госпитализация в оториноларингологическое отделение, при центральном головокружении показано стационарное лечение в отделении неврологии.
Патогенетическое лечение:
• для лечения вестибулярного нейронита показано внутривенное введение 8 мг дексаметазона в течение 3 дней;
• в случае верификации гидропса лабиринта методом контрастирования при проведении МРТ рекомендовано шунтирование барабанной полости с эндотимпанальным введением дексаметазона.
Хирургическое лечение показано при фистуле лабиринта и дегисценции переднего полукружного канала в зависимости от степени выраженности, частоты, длительности приступа головокружения; а также при наличии нейроваскулярной активности у пациентов с вестибулярной пароксизмией.
И, так: что же такое головокружение?
Головокружение — ощущение неуверенности в определении своего положения в пространстве, кажущееся вращение окружающих предметов или собственного тела, ощущение неустойчивости, потеря равновесия, уход почвы из-под ног.
Это одна из наиболее частых причин обращения к врачам разных специальностей. Так, при опросе более 20 тыс. человек в возрасте от 18 до 64 лет выяснилось, что за месяц более 20% испытали головокружение, из них свыше 30% страдали головокружением на протяжении более 5 лет. В среднем около четверти населения Земли страдают головокружением.
К разнообразным этиологическим факторам относятся:
• заболевания среднего и внутреннего уха воспалительного и невоспалительного характера;
• заболевания центральной нервной системы;
• поражения органов шеи, в том числе дегенеративно-дистрофические изменения шейного отдела позвоночника;
• метаболические и гематологические причины;
• инфекционные поражения;
• кардиогенные расстройства;
• прочие причины.
Классификация головокружений по этиологии и клиническим проявлениям:
1.Вестибулярное или системное:
- Периферическое:
-Центральное;
• Невестибулярное или несистемное;
Чаще всего вестибулярное( системное )кружение в голове возникает на фоне патологий вестибулярного, зрительного аппарата или костно-мышечной системы.
Периферическое вестибулярное головокружение
• Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — наиболее частая разновидность отогенного головокружения, наблюдающаяся приблизительно в 20 % всех случаев головокружения и в 50 % случаев отогенного головокружения. Для клинической картины ДППГ характерны непродолжительные эпизоды головокружения, провоцируемые изменениями положения головы. ДППГ вызывают отолитовые осколки в заднем канале внутреннего уха. головокружение у больного
• Вестибулярный неврит проявляется головокружением, тошнотой, атаксией и нистагмом. Клиническая картина лабиринтита представлена тем же симптомокомплексом в сочетании с шумом в ушах и/или потерей слуха. Вестибулярный неврит и лабиринтит являются причинами головокружения отогенного происхождения в 15 % случаев.
• Двусторонний вестибулярный парез проявляется осциллопсией и атаксией. Причиной его обычно является уменьшение количества вестибулярных волосковых клеток. Типично предшествующее применение в течение нескольких недель ототоксических антибиотиков (внутривенно или интраперитонеально), чаще всего — гентамицина. Двустороннее выпадение вестибулярной функции наблюдается нечасто.
• Перилимфатический свищ (ПС) проявляется чувствительностью к перемене давления или гидропс-симптомокомплексом, или атаксией, вызываемой физической активностью. При ПС возникает сообщение между заполненным жидкостью внутренним ухом и заполненным воздухом средним ухом. Баротравма, такая как при нырянии с аквалангом, является наиболее распространенным механизмом возникновения ПС. Еще одной распространенной причиной возникновения ПС является хирургическое вмешательство с целью лечения отосклероза или холестеатомы. ПС встречается крайне редко.
Центральное вестибулярное головокружение
Его причиной является дисфункция центральных структур, обеспечивающих проведение чувствительных импульсов из внутреннего уха, их связь с вестибулярными ядрами в стволе мозга, с мозжечком, с глазодвигательными ядрами, а также связь с корой головного мозга. Для данного типа поражения характерны ощущение толчка вперед, назад, в стороны, наличие других признаков поражения ЦНС : диплопия, дизартрия, потеря чувствительности, парезы.
Наиболее частые признаки центрального поражения вестибулярной системы это
• вертикальный нистагм;
• нистагм, меняющий направление;
• атипичный нистагм (особенно направленный вниз) в тесте встряхивания головы;
• асимметричная глазодвигательная дисфункция;
• выраженная постуральная неустойчивость с падениями.
• Инсульт и транзиторная ишемическая атака (ТИА), при которых патологические изменения возникают в стволе мозга или в мозжечке, вызывают центральное головокружение приблизительно в 1/3 случаев. Изолированное головокружение иногда может быть единственным симптомом, предшествующим инсульту с локализацией в структурах задней черепной ямки. Почти всегда симптомы головокружения сопровождаются другими очаговыми знаками поражения ЦНС.
• Вертебро-базилярная мигрень чаще всего проявляется головокружением и головной болью, но может быть представлена только головокружением. Мигрень вызывает около 15 % всех случаев центрального головокружения. Мигрень особенно часто наблюдается у женщин в возрасте от 30 до 40 лет. Приступы носят стереотипный характер , часто сопровождаются светобоязнью, звукобоязнью, зрительной или другой аурой.
• Эпилептические припадки характеризуются головокружением в сочетании со спутанностью сознания, двигательными симптомами или, более часто, с ощущением быстрого вращения. Около 5 % случаев центрального головокружения связано с эпилептическими припадками.
• При рассеянном склерозе (PC) головокружение сочетается с другими признаками поражения ЦНС, например, дисфункцией мозжечка. PC не относится к частым причинам головокружения, хотя многие пациенты и считают это заболевание причиной таких симптомов. Доля PC в структуре всех случаев центрального головокружения составляет 2 %.
• Мальформация Арнольда-Киари — аномалия развития, при которой наблюдается грыжевое выпячивание миндалин мозжечка на 5 мм и более ниже уровня большого затылочного отверстия. Пациенты предъявляют жалобы на головокружение, атаксию и головные боли в затылочной области, часто у них наблюдается вертикальный нистагм. Симптомы провоцируются натуживанием и кашлем. Встречаемость: в 1 % всех случаев центрального головокружения.
Невестибулярное(несистемное) головокружение
У ряда больных наблюдается сочетание проявлений как системного, так и несистемного головокружения. В особенности часто подобная картина имеет место у пациентов пожилого и старческого возраста, на фоне сочетания нескольких предрасполагающих факторов.
• При постуральной гипотензии возможно возникновение дурноты, слабости, потемнения в глазах или обморока. Такое состояние наблюдается лишь когда пациент находится в вертикальном положении.
• Для клинической картины сердечной аритмии характерно возникновение обморока или внезапного падения. Как и при постуральной гипотензии, клиническая симптоматика развивается только при нахождении пациента в вертикальном положении.
• Вирусные инфекции, не сопровождающиеся поражением уха, по данным литературы, могут вызывать симптомокомплекс головокружения у 4—40 % пациентов, обратившихся по этому поводу за экстренной помощью. Клинические проявления вирусных инфекций при этом могут включать, например, гастроэнтерит и гриппоподобные симптомы.
• Психогенное головокружениепсихогенное головокружение возникает во время панической атаки
Существует более 80 болезней, одним из симптомов которых является головокружение. Чтобы понять, какая из них стала причиной системного головокружения, следует обратиться за консультацией к терапевту. После тщательного осмотра, опроса и сбора анамнеза он может поставить диагноз. Если не удается выявить причину, назначают дополнительные методы диагностики: ОАК, БАК, КТ/ МРТ головного мозга, шейного отдела позвоночника, ЭЭГ, ЛП, УЗИ БЦС, ЭКГ/ холтер- ЭКГ, осмотров различных специалистов: ЛОР-врач, невролог, кардиолог и др. по необходимости.
Врач специалист проводит простые диагностические приемы, не требующие специального оборудования позволяющие провести дифференциальную диагностику головокружения: проба де Клейна, проба Дикса-Холпайка, проба Хальмаге (тест поворота головы) и тест встряхивания головы другие приемы.
Лечение: основные группы препаратов базовой терапии, используемые при лечении головокружения:
• Антигистаминные средства (Клемастин, меклозин (25-100 мг/сут в виде таблеток для разжевывания). улучшают общее состояние пациента в первые 2-3 сут заболевания.
• Ангиопротектор-вертиголитик бетагистин по 24 мг 2 раза в день (48 мг в сут) помогает вернуть равновесие в течение 2-3 месяцев и более
• Препараты сосудорегулирующего действия ( Винпоцетин, Ницерголин).
• Ноотропы (Пирацетам, Ноотропил, фенибут, холина альфосцерат и др).
• Транквилизаторы (диазепам 10 мг (2,0) в/м. и другие). Они способны устранять тревожность и панические атаки. Использование средств, обладающих седативным эффектом, возможно в первые 2-3 суток острого головокружения
• При тошноте и рвоте помогут Эуфиллин, Метоклопрамид. Рекомендуется также использование дименгидринат (50-100 мг 2-3 раза в сутки), дифенгидрамин (25-50 мг внутрь 3-4 раза в сутки или 10-50 мг внуримышечно).
• Вестибулярная гимнастика.
В зависимости от непосредственной причины заболевания используются дополнительные этиотропные, патогенетические, метаболические и профилактические препараты.
Купирование острого вестибулярного синдрома предполагает применение антиэметиков (противорвотных средств) и вестибулярных супрессантов. Длительность использования вестибулярных супрессантов и противорвотных средств ограничивается их способностью замедлять вестибулярную компенсацию и не должна превышать 2–3-х дней .
При вестибулярном нейроните и лабиринтите в первые 2–3 сут для купирования проявлений острого вестибулярного криза показано внутримышечное введение вестибулярных супрессантов и противорвотных средств. После прекращения тошноты на 1–3 месяца назначается бетагистин внутрь в суточной дозе 48 мг. В этот же период следует начинать курс вестибулярной реабилитации (гимнастики) по индивидуальной программе. В зависимости от особенностей патогенеза вестибулярного нейронита и лабиринтита назначают соответствующее медикаментозное лечение. Так, при вестибулярном нейроните применяют относительно высокие дозы глюкокортикостероидов, например метилпреднизолон в начальной дозе 100 мг с последующим снижением дозы на 20 мг каждые 3 сут. Лечение лабиринтита может потребовать антибактериальных или противовирусных препаратов, в зависимости от возбудителя. Кроме того, при лабиринтите в некоторых случаях прибегают к хирургическому лечению. При лабиринтите, в отличие от вестибулярного нейронита, пациенты зачастую нуждаются в последующей слуховой реабилитации.
Не рекомендуется использование медикаментозного лечения при ДППГ. Предпочтительными и наиболее востребованными для лечения ДППГ при поражении заднего канала считаются маневры (методы) Семонта и Эпле, упражнения Брандта — Дароффа.
При остро возникшей фистуле достаточно эффективно консервативное лечение с обязательным соблюдением постельного режима в течение недели (голова должна быть приподнята) и исключением физических нагрузок еще в течение 1,5–2-х месяцев.
При болезни Меньера в межприступном периоде показано комплексное лечение (поддерживающая терапия), предотвращающая развитие или уменьшающая эндолимфатический гидропс: диуретики, вазодилататоры (аналог гистамина-бетагистин в суточной дозе 48 мг в течение 2–3-х месяцев и более), кортикостероиды.
Плановое (профилактическое) лечение вестибулярной мигрени проводится в соответствии с классическими принципами лечения мигрени с использованием бета-блокаторов, антиконвульсантов, трициклических антидепрессантов и селективных ингибиторов захвата серотонина и норадреналина.
Лечение центрального головокружения связанного с инсультом в ВББ проводится согласно принципам терапии ОНМК в условиях неврологического стационара для инсультных больных.
Хирургическое лечение головокружения применимо к объемным образованиям и аномалиям.
В некоторых особенно тяжелых случаях возможно хирургическое лечениеи при периферическом головокружении. При ДППГ ломбировка пораженного полукружного канала костной стружкой показано в случае неэффективности лечебных маневров (0,5-2% случаев ДППГ).
При неэффективности консервативного лечения при иных причинах периферического вестибулярного головокружения возможно выполнение:
• Селективной нейроэктомии вестибулярных нервов;
• Лабиринтэктомии;
• Лазеродеструкции лабиринта.
Рекомендовано проводить вестибулярную реабилитацию Обязательна коррекция тревожного состояния больного, чувства неуверенности и страха. Предпочтение следует отдавать вестибулярной реабилитации на специальных установках – постулографических и стабилографических комплексах, позволяющих одновременно оценивать эффективность лечения. Необходима активная реабилитационная стратегия с ранней активацией больного.
Специфической профилактики периферического головокружения не существует.
Отделение неврологии УЗ «10-я ГКБ»
врач-невролог Дрик О.Н
