А. Ю. Барановский, профессор, заведующий кафедрой гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, г. Санкт-Петербург
Л. И. Назаренко, профессор кафедры гастроэнтерологии и диетологии Северо-Западного государственного медицинского университета им. И. И. Мечникова, г. Санкт-Петербург
Принципы диетотерапии
Главной целью диеты является снижение мочекислых соединений в организме, что может быть достигнуто следующими способами:
• ограничением количества продуктов, богатых пуриновыми основаниями (мяса, рыбы);
• введением продуктов, бедных пуриновыми основаниями (молока, круп);
• введением достаточного количества жидкости;
• уменьшением массы тела.
Важно знать продукты, которых необходимо больному избегать:
• копчености, консервы, мороженое мясо, рыба;
• все мясные экстракты, бульоны;
• сушеные бобы (лимская фасоль), чечевица, горох, спаржа, замороженные и консервированные овощи;
• алкогольные напитки;
• сушеные злаки, за исключением очищенного риса, очищенной пшеницы и измельченной пшеницы;
• сухофрукты, за исключением чернослива;
• печенье, кондитерские изделия, приготовленные с солью и сахарной пудрой;
• соль, острые соусы, подливки, горчица, маринады, приправы, оливки, кетчуп и соленья.
Кулинарная обработка продуктов — только варка или на пару, т. к. при отваривании более 50 % пуринов переходит в бульон, пища используется в неизмельченном виде.
Высокий уровень 150–1000 мг | Умеренный уровень 50–150 мг | Низкий уровень 0–15 мг |
Цыплята, телятина, печень, почки, мясные бульоны, сардины, анчоусы, шпроты, копчености, сельдь иваси (в масле) | Мясо, рыба, мозги, свиной шпик, мидии, крабы, фа- соль, горох, соя, цветная капуста, шпинат, щавель, грибы | Молоко, сыр, яйца, икра рыб, крупы, орехи, мед, овощи, фрукты, смеси бел- ковые композитные сухие на основе сывороточного белка молока |
Питьевой режим
Для ускорения выведения из организма пуриновых оснований в диете важное значение придают питьевому режиму. Общее количество жидкости увеличивается до 2,5 литров в сутки (если нет противопоказаний со стороны сердечно- сосудистой системы). При наличии у больного подагрой мочекаменной болезни ему рекомендуют минеральные щелочные воды или питье с добавлением 4 г бикарбоната натрия на 1 литр воды. Ощелачиванию мочи способствует также преобладание в пище растительных белков над животными (1,5 : 1) и включение в диету цитрусовых.
Работа с весом
Таблица 2. Примерное однодневное меню при подагре
Наименование блюд | Выход, г | Белки, г | Жиры, г | Углеводы, г |
Первый завтрак | ||||
Творожная запеканка Сыр пошехонский Кофе с молоком | 19,5 1,3 2,8 | 26,9 13,25 3,2 | 26,5 – 19,7 | |
Второй завтрак | ||||
Яблоки печеные | – | |||
Обед | ||||
Щи из свежей капусты вегетарианские Картофельное пюре Рыбное суфле Отвар шиповника | 500 100 95 200 | 5,5 2,15 15,4 0,8 | 6,1 2,8 6,0 – | 29,8 16,7 6,1 10,0 |
Полдник | ||||
Омлет натуральный | ||||
Ужин: | ||||
Каша гречневая рассыпчатая с маслом Морковное пюре Дрожжевой напиток | 145/10 90 200 | 8,9 1,6 3,8 | 9,5 2,6 0,8 | 45,5 7,5 9,9 |
На ночь: | ||||
Кефир | ||||
На весь день: | ||||
Хлеб ржаной Джем фруктовый Лимон½шт. Масло растительное | 200 50 30 10 | 11,2 0,25 0,27 – | 2,2 – 0,03 9,9 | 75,0 34,4 1,29 – |
Всего: |
Хотите больше информации по вопросам диетологии?
Приобретите информационно-практический журнал «Практическая диетология» в электронном или печатном формате!
Что такое подагра и каковы симптомы подагры?
Подагру называют мужской болезнью, ведь мужчины страдают от нее гораздо чаще женщин.
Лидия Штандель
кардиолог, ревматолог, ООО «Институт Здоровья»
— Полностью вылечиться от подагры невозможно. Но с помощью соответствующего рациона питания можно снизить уровень мочевой кислоты в крови, уменьшить частоту приступов, замедлить разрушение суставов и продлить периоды ремиссии. Поэтому диета при подагре играет очень важную роль и составляет неотъемлемую часть терапии.
Симптомы подагры:
• обычно очень сильная суставная боль, которая быстро нарастает и проходит через несколько часов или суток;
• припухлость сустава;
• покраснение кожи над суставом.
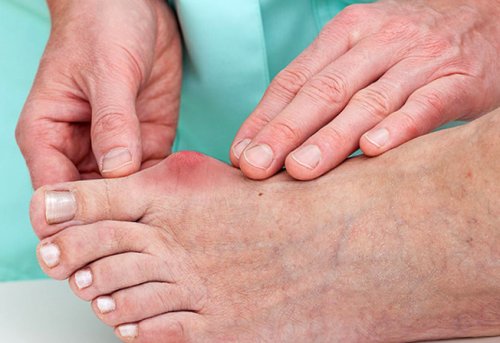
Также могут наблюдаться повышенная температура тела, слабость, усиленное потоотделение.
Причины подагры
Причина подагры — гиперурикемия. Это состояние, при котором в организме накапливается слишком много мочевой кислоты в результате расщепления химического вещества, называемого пурином (содержится во многих продуктах питания). Сами по себе пурины безопасны. В организме здорового человека они распадаются и выводятся с мочой.
В зависимости от механизма развития заболевания различают три вида подагры:
• Почечная — начинается из-за проблем с почками, так как затрудняется выведение мочевой кислоты из организма.
• Смешанная — сочетает в себе причины метаболической и почечной: мочевая кислота излишне образуется и при этом не выводится в нужном количестве.
Подагра также бывает первичная и вторичная.
Первичная обусловлена генетически.
Вторичная возникает в результате болезней:
• сопровождающихся избыточным образованием мочевой кислоты (гемолитическая анемия, гемобластозы, псориаз и т. д.);
• нарушающих процесс выведения мочевой кислоты из организма (например, заболевания почек).
Подагра считается преимущественно мужским заболеванием
Особенно в зоне риска мужчины после 40 лет — они заболевают в 3—4 раза чаще, чем женщины. Женщины гораздо реже страдают от подагры до наступления менопаузы, поскольку гормон эстроген, выделяющийся во время их репродуктивного цикла, способствует выведению мочевой кислоты из организма. После менопаузы шансы заболеть подагрой у женщин возрастают.
Надо отметить, что возраст женской подагры заметно «помолодел». Она все чаще встречается у молодых женщин с гинекологическими проблемами и ранним климаксом. При этом у них болезнь протекает в более тяжелой форме.
Также к факторам, повышающим вероятность развития гиперурикемии, относятся:
• избыточный вес;
• сердечная недостаточность;
• гипертония;
• устойчивость к инсулину;
• диабет;
• регулярный прием мочегонных средств.
Хроническая и обострившаяся подагра: что происходит?
Вспышки подагры начинаются внезапно и могут длиться несколько дней или недель. За этими острыми периодами следует длительная ремиссия — недели, месяцы или годы без симптомов, прежде чем случится новое обострение. Во время острой фазы локальная температура сустава может подниматься до 38—40 градусов Цельсия.
Примерно в половине случаев подагра начинается с одного сустава. Чаще всего от нее страдает большой палец ноги (первый плюснефаланговый сустав стопы), стопы, лодыжки, колени, локти, запястья, пальцы рук. Тазобедренный и плечевой подагрический артрит встречаются реже.
Если человек не обращается к врачу и не начинает лечение артрита, каждый последующий приступ становится сильнее, а периоды ремиссии между ними укорачиваются.
Когда подагра переходит в хроническую стадию, вокруг сустава образуются тофусы (tofus — с латинского переводится как «пористый камень») — единичные или множественные узелки белого и желтого цвета.
Визуально врач может диагностировать болезнь во время обострения, когда сустав горячий, опухший и болезненный. Подагру также можно установить с помощью лабораторного теста на выявление кристаллов мочевой кислоты в пораженном суставе, рентгеновских снимков и лабораторных анализов крови.
Что нельзя есть при подагре?
Ревматолог Лидия Штандель поясняет:
При подагре категорически нельзя есть следующие продукты:
• жирное красное мясо (говядина, баранина и свинина) и жирная птица;
• мясные субпродукты, такие как печень и почки;
• молочные продукты высокой жирности;
• мясные, рыбные, грибные бульоны;
• грибы в любом виде;
• икра рыб;
• бобовые: фасоль, соя, горох, чечевица;
• арахис и арахисовая паста;
• сладкие газированные напитки;
• сдобная и сладкая выпечка;
• шоколад;
• соленый сыр;
• копченые продукты, а также острые и сильносоленые: специи, приправы;
• малина, калина, клюква, инжир;
• крепкий кофе и чай;
• алкоголь — особенно противопоказаны пиво и дистиллированные ликеры.
Что можно есть при подагре?
Для профилактики подагры и облегчения ее симптомов необходимо включить в рацион следующие продукты:
• вегетарианские супы: щи, овощные, окрошка, свекольник и т. д.;
• нежирное вареное или запеченное мясо, птица и рыба;
• кисломолочные продукты, молоко, творог;
• яйца (одно в день);
• крупы (в умеренном количестве);
• свежие, термически обработанные или квашеные овощи;
• фрукты и ягоды;
• корнеплоды;
• хлеб (2 сорт);
• нежирная рыба;
• курица, индейка, кролик;
• чернослив;
• вишня;
• цитрусовые;
• орехи — лесные, миндаль, кешью, грецкие и кедровые;
• цикорий;
• некрепкий зеленый и травяной чай;
• некрепкий кофе с нежирным молоком;
• мед, пастила, мармелад.
• Необходимо ежедневно пить не менее 1,5—2 литров воды, а в периоды обострений — по три литра в день.
С осторожностью нужно есть рыбу и морепродукты, которые содержат пурины
К таким морепродуктам относятся креветки, мидии, морские гребешки, анчоусы, сардины, тунец, форель. Общая польза для здоровья от их употребления может превышать риски, присутствующие при подагре. Поэтому умеренные порции рыбы и морепродуктов можно включать в рацион питания — естественно, наблюдая за реакцией своего организма.
Врач может, помимо диеты и приема лекарств от подагры, рекомендовать прием витамина С, поскольку он способствует выведению мочевой кислоты.
Питание при подагре — пример диеты
Общие принципы диеты при подагре аналогичны рекомендациям по здоровому питанию.
Рацион питания на неделю для людей, страдающих от подагры
Варианты 1-го завтрака:
• сырники, фруктовое желе / джем / мед, кефир;
• творожная запеканка, морковно-яблочный сок;
• овсянка с яблоком, домашний компот;
• гречневая каша, тост с вареньем, нежирное молоко.
Варианты 2-го завтрака:
• нежирный йогурт со злаками;
• яйцо отварное, салат морковь + тыква;
• хлопья с нежирным молоком;
• молочный суп;
• фрукты с нежирными сливками;
• чай с мармеладом, медом или пастилой.
Варианты обеда:
• молочный суп, кабачковые котлеты с картофелем, домашний компот;
• суп с кабачками, отварная рыба, картофельное пюре;
• овощной суп, салат из капусты, томатный сок;
• гречка, котлета из говядины, тушеная капуста, сок;
• вегетарианский борщ, морковные котлетки, молоко;
• тушеные овощи, кефир;
• картофельный суп с перловкой, блинчики, компот.
Варианты полдника:
• творог с фруктами;
• фруктовый кисель, фрукты;
• фрукты или ягоды;
• кефир, фрукты;
• сок морковно-яблочный.
Варианты ужина:
• овощные голубцы, некрепкий чай или травяной отвар;
• салат (яйцо, морковь, сухарики, сметана), кукурузная каша, ряженка;
• овсянка, запеченные овощи, некрепкий чай;
• рис с болгарским перцем, блинчики с фруктами, компот;
• салат из свежих овощей, отварное или запеченное куриное филе, домашний морс;
• сырники с бананом, отвар из трав.
Из перечисленных вариантов блюд вы сможете составить разнообразное меню на каждый день.
Западные специалисты также предлагают свои варианты меню на день:
Завтрак
• цельнозерновые несладкие хлопья с обезжиренным или нежирным молоком;
• 1 чашка свежей клубники;
• кофе;
• вода.
Обед
• обжаренные ломтики куриной грудки в цельнозерновом рулете с горчицей;
• смешанный зеленый салат с овощами, одной столовой ложкой кедровых орехов и заправкой из бальзамического уксуса и оливкового масла;
• обезжиренное молоко или вода.
Полдник
• 1 чашка свежей вишни;
• вода.
Ужин
• запеченный лосось;
• запеченная или приготовленная на пару зеленая фасоль;
• 1/2—1 чашка цельнозерновой пасты с оливковым маслом;
• нежирный йогурт;
• травяной чай.
Соблюдение такой диеты поможет ограничить выработку мочевой кислоты и усилить ее выведение. Конечно, от болезни она не избавит, но поможет уменьшить количество приступов, и они будут не столь тяжелыми.
Образ жизни при подагре
Для людей с избыточным весом или ожирением очень важно уменьшить массу тела
Это необходимо, чтобы снизить давление на суставы, особенно на бедра и колени. После того как вес нормализуется — боль ослабнет и замедлится прогрессирование болезни.
Регулярно посещайте своего лечащего врача и следуйте назначенному плану лечения. Это особенно важно, если у вас, помимо подагры, есть сопутствующие хронические заболевания.
