Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит)
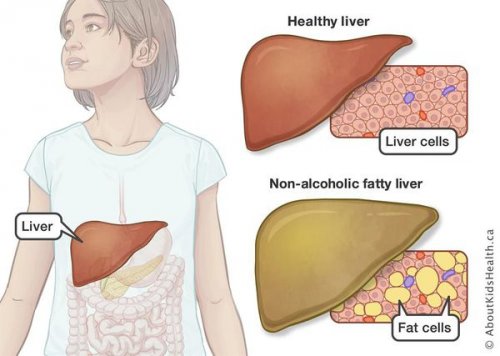
Все эти изменения неуклонно приводят к:
• разрушению клеток печени (неалкогольный стеатогепатит);
• накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
• изменению биохимического состава крови;
• в конечном итоге, циррозу.

В большинстве случаев НАЖБП развивается после 30 лет.
Факторами риска данного заболевания являются:
• малоподвижный образ жизни (гиподинамия);
• неправильное питание, переедание;
• длительный приём лекарственных препаратов;
• избыточная масса тела и висцеральное ожирение;
• вредные привычки.
Основными причинам развития НАЖБП являются:
• артериальная гипертензия;
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %.
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)). Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
• 16 и менее — выраженный дефицит массы;
• 16-17,9 — недостаточная масса тела;
• 18-24,9 — нормальный вес;
• 25-29,9 — избыточная масса тела (предожирение);
• 30-34,9 — ожирение I степени;
• 35-39,9 — ожирение II степени;
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».

Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
• избыточное поступление свободных жирных кислот (FFA) в печень;
• усиленный синтез свободных жирных кислот печени;
• пониженный уровень бета-окисления свободных жирных кислот;
• снижение синтеза или секреции липопротеинов очень высокой плотности.

Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз.
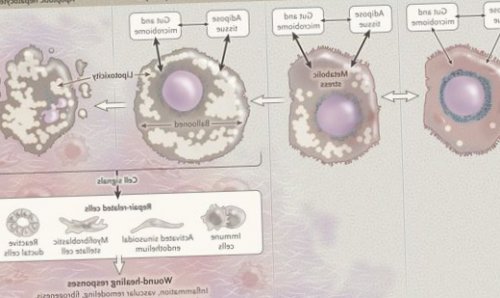
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
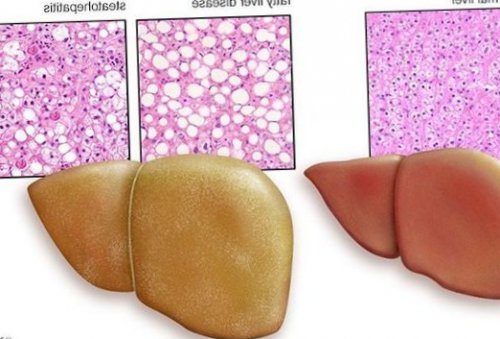
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt:
• I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
• II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
• III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
• S1 (до 33% жировой инфильтрации);
• S2 ( 33-60% жировой инфильтрации)
• S3 (более 60% жировой инфильтрации)
• F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
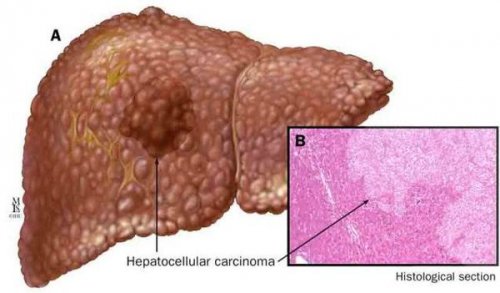
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов.
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ, МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени.
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В процессе лечения производится:
• коррекция углеводного, жирового (липидного) обмена веществ;
• нормализация процессов окисления в клетке;
• влияние на основные факторы риска;
• снижение массы тела;
• улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
• программа «Лайт»;
• программа «Медиум»;
• программа «Премиум»;
• индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
• инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
• сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Как лечить жировой гепатоз? Причины развития жировой болезни печени
Многие люди уверены, что жировая болезнь печени развивается только у хронических алкоголиков. Действительно, в двух из трех случаев причиной развития жировой дистрофии печени является алкоголь, но в последние годы врачи все чаще диагностируют эту болезнь и у людей, которые не злоупотребляют алкоголем.
Когда человек с маленьких лет неправильно питается, нагружает печень избытком жиров, углеводов, консервантов, усилителями вкусов, пальмовым и кокосовым маслом - печень не выдерживает токсические нагрузки и начинает давать сбои. Клетки печени (гепатоциты) в борьбе за выживание начинают накапливать жир в себе. Поэтому в настоящее время и отмечается резкое увеличение числа больных с неалкогольной формой жирового гепатоза.
Жировая болезнь печени или жировой гепатоз (стеатоз, жировая дистрофия печени) - это серьезное заболевание, при котором в клетках печени откладывается много жира и происходит их перерождение в жировую ткань. О нормальном функционировании "жирной" печени говорить не приходится, хоть до определенного времени жировой гепатоз никак себя не проявляет.
Связано это с тем, что в печени

(Б) Развитие жировой дистрофии печени. В большинстве клеток ядро оттесняется к периферии клетки жировой вакуолью.
Если же жировой гепатоз вовремя не обнаружить и не начать лечить, то финалом может быть тяжёлое и необратимое изменение печени. Жировую болезнь обязательно надо лечить. При этом чем раньше начать лечение, тем больше шансов на полное выздоровление. Ведь печень один из немногих органов, который способен восстанавливаться.
В случае жировой болезни печени
Если среди причин развития жировой болезни печени у мужчин
Возникновение жирового гепатоза напрямую зависит от образа жизни человека и питания, поэтому чтобы предотвратить развитие этой болезни необходимо беречь печень от токсинов. Для этого надо есть лишь здоровую пищу, отказаться от употребления алкоголя, снижать вес, заниматься физкультурой, контролировать уровень холестерина и сахара в крови. При этом худеть надо постепенно, примерно на 2 кг в месяц. Дело в том, что при резком похудении - 4-5 кг в месяц, потеря веса может привести к ускоренной мобилизации жира и отложению его в печени, а это только ухудшит течение болезни.

(А) Ткань печени с крупнокапельной жировой дистрофией гепатоцитов (окрашивание гематоксилином и эозином).
(Б) Перивенулярный и перисинусоидальный фиброз (голубой цвет) (окрашивание по Массону).
Для лечения жировой болезни печени врачи назначают специальные лекарственные препараты, защищающие гепатоциты от дальнейшего разрушения и восстанавливающие обмен жира. К таким препаратам относятся лекарственные средства, которые называют гепатопротекторы. В их состав входят эссенциальные фосфолипиды, сульфоаминокислоты, L-карнитины и витамин Е. Наиболее популярные препараты для восстановления печени Урсосан, Гептрал, Эссенциале форте Н, Резалют про и Ливолин форте.
Заниматься самолечением, принимать различные БАДы и гепатопротекторы без назначения врача для лечения печени нельзя. Для начала попробуйте скорректировать свой образ жизни, чтобы дать печени шанс избавиться от избытка жира. Ведь фосфолипиды и антиоксиданты содержатся и в продуктах питания - в нерафинированном растительном масле, в яичных желтках, бобовых, цельнозерновых, нежирных сортах мяса, рыбе, свежих овощах и фруктах.
Надо только преодолеть собственную лень и забыть отговорки типа "все там будем", "от судьбы не убежишь, видно умирать мне от этой болезни", "сегодня некогда, займусь собой завтра". Возьмите себя в руки и начните действовать. Исправлять ошибки в случае с печенью не поздно. Ведь она обладает уникальной способностью восстанавливать первоначальный размер даже при сохранении 25% нормальной ткани.
В основном прогноз лечения жирового гепатоза
