Оказание первой помощи при переломах конечностей
Для всех переломов характерны:
- резкая боль при любых движениях и нагрузках;
- изменение положения и формы конечности, ее укорочение;
- отечность и кровоподтек в зоне перелома.
Оказание первой помощи при переломах конечностей во многом определяет исход травмы: быстроту заживления, предупреждение ряда осложнений (кровотечение, смещение отломков, шок) и преследует три цели:
- создание неподвижности костей в области перелома (что предупреждает смещение отломков и повреждение их краями сосудов, - нервов и мышц);
- профилактику шока;
- быструю доставку пострадавшего в медицинское учреждение.
Первая помощь при закрытом переломе
Если есть возможность вызвать скорую помощь, то сделайте это. После чего обеспечьте неподвижность поврежденной конечности, например, положите ее на подушку и обеспечьте покой. На предполагаемую зону перелома положите что-нибудь холодное. Самому пострадавшему можно дать выпить горячий чай или обезболивающее средство.
Фиксировать надо два сустава - выше и ниже места перелома. Например, при переломе голени фиксируются голеностопный и коленный суставы, а при переломе бедра – все суставы ноги.
Если под рукой совсем ничего не оказалось, то поврежденную конечность следует прибинтовать к здоровой (руку - к туловищу, ногу – ко второй ноге).
Транспортировка пострадавшего с переломом ноги осуществляется в положении лежа, травмируемую конечность желательно приподнять.

Первая помощь при открытом переломе
Открытый перелом опаснее закрытого, так как есть возможность инфицирования отломков.
Если есть кровотечение, его надо остановить. Если кровотечение незначительное, то достаточно наложить давящую повязку. При сильном кровотечении накладываем жгут, не забывая отметить время его наложения. Если время транспортировки занимает более 1,5-2 часов, то каждые 30 минут жгут необходимо ослаблять на 3-5 минут.
Кожу вокруг раны необходимо обработать антисептическим средством (йод, зеленка). В случае его отсутствия рану надо закрыть хлопчатобумажной тканью.
Теперь следует наложить шину, так же как и в случае закрытого перелома, но избегая места, где выступают наружу костные обломки и доставить пострадавшего в медицинское учреждение.
Нельзя пытаться вправлять кость и переносить пострадавшего без наложения шины!

Для всех переломов характерны:
• резкая боль при любых движениях и нагрузках;
• изменение положения и формы конечности, ее укорочение;
• отечность и кровоподтек в зоне перелома.
Оказание первой помощи при переломах конечностей во многом определяет исход травмы: быстроту заживления, предупреждение ряда осложнений (кровотечение, смещение отломков, шок) и преследует три цели:
• создание неподвижности костей в области перелома (что предупреждает смещение отломков и повреждение их краями сосудов, нервов и мышц);
• профилактику шока;
• быструю доставку пострадавшего в медицинское учреждение.
Первая помощь при закрытом переломе
Если есть возможность вызвать скорую помощь, то сделайте это. После чего обеспечьте неподвижность поврежденной конечности, например, положите ее на подушку и обеспечьте покой. На предполагаемую зону перелома положите что-нибудь холодное. Самому пострадавшему можно дать выпить горячий чай или обезболивающее средство.
Фиксировать надо два сустава - выше и ниже места перелома. Например, при переломе голени фиксируются голеностопный и коленный суставы, а при переломе бедра – все суставы ноги.
Если под рукой совсем ничего не оказалось, то поврежденную конечность следует прибинтовать к здоровой (руку - к туловищу, ногу – ко второй ноге).
Транспортировка пострадавшего с переломом ноги осуществляется в положении лежа, травмируемую конечность желательно приподнять.
Первая помощь при открытом переломе
Открытый перелом опаснее закрытого, так как есть возможность инфицирования отломков.
Если есть кровотечение, его надо остановить. Если кровотечение незначительное, то достаточно наложить давящую повязку. При сильном кровотечении накладываем жгут, не забывая отметить время его наложения. Если время транспортировки занимает более 1,5-2 часов, то каждые 30 минут жгут необходимо ослаблять на 3-5 минут.
Кожу вокруг раны необходимо обработать антисептическим средством (йод, зеленка). В случае его отсутствия рану надо закрыть хлопчатобумажной тканью.
Теперь следует наложить шину, так же как и в случае закрытого перелома, но избегая места, где выступают наружу костные обломки и доставить пострадавшего в медицинское учреждение.
Нельзя пытаться вправлять кость и переносить пострадавшего без наложения шины!
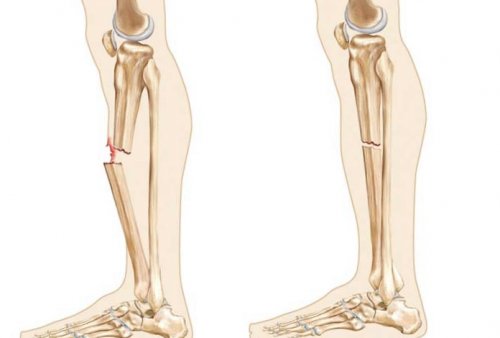
Открытым переломом называют травму кости, которая сопровождается повреждением кожных покровов. В некоторых случаях также страдают слизистые оболочки, в такой ситуации травма происходит между областью перелома и внешней средой. Повреждение во всех случаях сопровождается сильным отеком, из раны могут виднеться обломки кости. При травматизации конечностей они визуально сильно деформируются. Такой перелом невозможно спутать с закрытым, он имеет более явные симптомы.
В большинстве случаев врачи назначают комбинированное лечение: совершают ПХО раны, в дальнейшем проводят иммобилизацию. При необходимости назначаются дополнительные процедуры.

• Что представляет собой открытый перелом
• Оказание первой помощи
• Классификация открытых переломов
• Особенности открытого перелома
• Распространенные места открытых переломов
• Лечение
Открытый перелом — серьезное повреждение кости, которое сопровождается открытой раной. Примерно 8-10% переломов это открытые, они случаются реже, но требуют особенного внимания. Чаще всего причиной становятся падения, автокатастрофы, природные катастрофы, техногенные и механические повреждения.
В особо опасных ситуациях открытые переломы могут появляться одновременно с закрытыми травмами костей, травмами живота, туловища, повреждениями грудной клетки различной тяжести.
Открытый перелом — это серьезная травма, которая требует незамедлительного вмешательства. Пострадавший рискует получить инфицирование всех элементов костей, а также велик риск развития остеомиелита. При необходимости фиксации обломков нередко возникают трудности связанные с тем, что требуется сохранить доступ к ране для дальнейшего медицинского осмотра и вмешательства.
Лечение открытых переломов могут осуществлять только специалисты травматологи. Самостоятельное лечение невозможно.
Область вокруг раны можно обработать любым антисептическим средством, это может быть йод, зеленка, другие мази подобного воздействия. Если необходимых медикаментов нет под рукой, достаточно просто прикрыть травму чистой салфеткой до приезда врачей.
Последний обязательный пункт — наложение шины. Ее следует накладывать аккуратно, избегая области открытой раны. Недопустимо перемещение пострадавшего без шины.
Специалисты выделяют два возможных варианта открытого перелома:
• первичный, возникший в результате сильного воздействия на кость;
• вторичный, появляется при несоблюдении режима восстановления после первичного перелома, кость снова ломается и смещается, нередко появляются мелкие обломки кости внутри травмы.
Первичный перелом нередко сопровождается внешним загрязнением: рана может быть вымазана грязью, песком, иногда в нее попадают мелкие обрывки одежды. Вторичное повреждение выглядит как небольшая рана в которой видна часть кости. В этом случае работа медиков облегчается отсутствием необходимости промывать область травматизации.

Для более точной классификации используются специальные буквенные и цифровые обозначения:
Главная опасность открытого перелома состоит в том, что это бактериально-загрязненная травма. Заражение открытой раны микробами может стать причиной возникновения десятка различных заболеваний, серьезно влияющих на общее самочувствие и здоровье пациента.
Определить точный диагноз можно только с помощью рентгенографии поврежденной области. При серьезных повреждениях дополнительно назначают МРТ, чтобы оценить состояние мягких тканей и возможность их восстановления. Открытый перелом также опасен вероятностью повреждения сосудов и нервных окончаний, в таком случае к терапии подключают нейрохирурга или сосудистого хирурга.
Все открытые переломы лечатся хирургическим вмешательством, только хирург в состоянии восстановить положение кости, поставить на место обломки и зафиксировать область в нужном положении. Если область повреждения сильно загрязнена, это осложняет специалистам работу, они не смогут провести экстренные манипуляции по восстановлению правильного расположения обломков.

Переломы большеберцовой кости опасны тем, что эта кость расположена практически вплотную к мягким тканям. От поверхности кожи ее отделяет лишь небольшая прослойка. Травма в этой области долго заживает, часто подвержена различным осложнениям, таким как остеомиелит, остеонекроз. В 70% случаев требуется кожная пластика, первичная или вторичная.
Для успешного лечения открытого перелома на конечностях нередко используют компрессионно-дистракционные аппараты. Этот метод хорош тем, что в области перелома не будут присутствовать металлоконструкции, а значит, риск возникновения нагноений и других осложнений снижается. Также сохраняется свободный доступ к ране, в случае чего медики смогут быстро оказать экстренную помощь. Более консервативные методы — скелетное натяжение и наложение гипса. У каждого варианта есть свои преимущества и недостатки, способ лечение открытого перелома подбирает врач с учетом особенностей травмы.
При соблюдении всех рекомендаций процесс лечения в большинстве случаев проходит успешно, пациент полностью восстанавливается.
1. Общие положения
1.2. Ответственность за организацию обучения по оказанию первой доврачебной помощи в оздоровительной организации возлагается на руководителя и/или ответственных должностных лиц.
1.3. Для того чтобы первая доврачебная помощь была эффективной, в оздоровительной организации должны быть:
- аптечки с набором необходимых медикаментов и медицинских средств для оказания первой доврачебной помощи;
- плакаты, изображающие приемы оказания первой доврачебной помощи пострадавшим при несчастных случаях и проведении искусственного дыхания и наружного массажа сердца.
1.5. Последовательность действий при оказании первой помощи пострадавшему:
- устранение воздействия на организм пострадавшего опасных и вредных факторов (освобождение его от действия электрического тока, гашение горящей одежды, извлечение из воды и т. д.);
- оценка состояния пострадавшего;
- определение характера травмы, создающей наибольшую угрозу для жизни пострадавшего, и последовательности действий по его спасению;
- поддержание основных жизненных функций пострадавшего до прибытия медицинского персонала;
- вызов скорой медицинской помощи или врача либо принятие мер для транспортировки пострадавшего в ближайшую медицинскую организацию.
1.6. В случае невозможности вызова медицинского персонала на место происшествия необходимо обеспечить транспортировку пострадавшего в ближайшую медицинскую организацию. Перевозить пострадавшего можно только при устойчивом дыхании и пульсе.
1.7. В том случае, когда состояние пострадавшего не позволяет его транспортировать, необходимо поддерживать его основные жизненные функции до прибытия медицинского работника.
2. Признаки для определения состояния здоровья пострадавшего
2.1. Признаки, по которым можно быстро определить состояние здоровья пострадавшего, следующие:
- сознание: ясное, отсутствует, нарушено (пострадавший заторможен или возбужден);
- цвет кожных покровов и видимых слизистых оболочек (губ, глаз): розовые, синюшные, бледные.
- дыхание: нормальное, отсутствует, нарушено (неправильное, поверхностное, хрипящее);
- пульс на сонных артериях: хорошо определяется (ритм правильный или неправильный), плохо определяется, отсутствует;
- зрачки: расширенные, суженные.
3. Комплекс реанимационных мероприятий
Если у пострадавшего отсутствуют сознание, дыхание, пульс, кожный покров синюшный, а зрачки расширенные, следует немедленно приступить к восстановлению жизненно важных функций организма путем проведения искусственного дыхания и наружного массажа сердца. Требуется заметить время остановки дыхания и кровообращения у пострадавшего, время начала проведения искусственного дыхания и наружного массажа сердца, а также продолжительность реанимационных мероприятий и сообщить эти сведения прибывшему медицинскому персоналу.
3.1. Искусственное дыхание.
Искусственное дыхание проводится в тех случаях, когда пострадавший не дышит или дышит очень плохо (редко, судорожно, как бы со всхлипыванием), а также если его дыхание постоянно ухудшается независимо от того, чем это вызвано: поражением электрическим током, отравлением, утоплением и т. д. Наиболее эффективным способом искусственного дыхания является способ «изо рта в рот» или «изо рта в нос», так как при этом обеспечивается поступление достаточного объема воздуха в легкие пострадавшего.
Способ «изо рта в рот» или «изо рта в нос» основан на применении выдыхаемого оказывающим помощь воздуха, который насильно подается в дыхательные пути пострадавшего и физиологически пригоден для дыхания пострадавшего. Воздух можно вдувать через марлю, платок и т. п. Этот способ искусственного дыхания позволяет легко контролировать поступление воздуха в легкие пострадавшего по расширению грудной клетки после вдувания и последующему спаданию ее в результате пассивного выдоха.
Для проведения искусственного дыхания пострадавшего следует уложить на спину, расстегнуть стесняющую дыхание одежду и обеспечить проходимость верхних дыхательных путей, которые в положении на спине при бессознательном состоянии закрыты запавшим языком. Кроме того, в полости рта может находиться инородное содержимое (рвотные массы, песок, ил, трава и т. п.), которое необходимо удалить указательным пальцем, обернутым платком (тканью) или бинтом, повернув голову пострадавшего набок.
После этого оказывающий помощь располагается сбоку от головы пострадавшего, одну руку подсовывает под его шею, а ладонью другой руки надавливает на лоб, максимально запрокидывая голову. При этом корень языка поднимается и освобождает вход в гортань, а рот пострадавшего открывается. Оказывающий помощь наклоняется к лицу пострадавшего, делает глубокий вдох открытым ртом, затем полностью плотно охватывает губами открытый рот пострадавшего и делает энергичный выдох, с некоторым усилием вдувая воздух в его рот; одновременно он закрывает нос пострадавшего щекой или пальцами руки, находящейся на лбу. При этом обязательно следует наблюдать за грудной клеткой пострадавшего, которая должна подниматься. Как только грудная клетка поднялась, нагнетание воздуха приостанавливают, оказывающий помощь приподнимает свою голову, происходит пассивный выдох у пострадавшего. Для того чтобы выдох был более глубоким, можно несильным нажатием руки на грудную клетку помочь воздуху выйти из легких пострадавшего.
Если у пострадавшего хорошо определяется пульс и необходимо проводить только искусственное дыхание, то интервал между искусственными вдохами должен составлять 5 с, что соответствует частоте дыхания 12 раз в минуту.
Кроме расширения грудной клетки хорошим показателем эффективности искусственного дыхания может служить порозовение кожных покровов и слизистых оболочек, а также выхода пострадавшего из бессознательного состояния и появление у него самостоятельного дыхания.
При проведении искусственного дыхания оказывающий помощь должен следить за тем, чтобы вдуваемый воздух попадал в легкие, а не в желудок пострадавшего. При попадании воздуха в желудок, о чем свидетельствует вздутие живота «под ложечкой», осторожно надавливают ладонью на живот между грудиной и пупком. При этом может возникнуть рвота, поэтому необходимо повернуть голову и плечи пострадавшего набок (лучше налево), чтобы очистить его рот и глотку.
Если челюсти пострадавшего плотно стиснуты и открыть рот не удается, следует проводить искусственное дыхание по способу «изо рта в нос».
Маленьким детям вдувают воздух одновременно в рот и нос. Чем меньше ребенок, тем меньше воздуха нужно ему для вдоха и тем чаще следует производить вдувание по сравнению со взрослым человеком (до 15—18 раз в мин).
При появлении первых слабых вдохов у пострадавшего следует приурочить проведение искусственного вдоха к моменту начала у него самостоятельного вдоха.
Прекращают искусственное дыхание после восстановления у пострадавшего достаточно глубокого и ритмичного самостоятельного дыхания.
Нельзя отказываться от оказания помощи пострадавшему и считать его умершим при отсутствии таких признаков жизни, как дыхание или пульс. Делать вывод о смерти пострадавшего имеет право только медицинский работник.
3.2. Наружный массаж сердца.
Показанием к проведению наружного массажа сердца является остановка сердечной деятельности, для которой характерно сочетание следующих признаков: бледность или синюшность кожных покровов, потеря сознания, отсутствие пульса на сонных артериях, прекращение дыхания или судорожные, неправильные вдохи. При остановке сердца, не теряя ни секунды, пострадавшего надо уложить на ровное жесткое основание: скамью, пол, в крайнем случае подложить под спину доску.
Если помощь оказывает один человек, он располагается сбоку от пострадавшего и, наклонившись, делает два быстрых энергичных вдувания (по способу «изо рта в рот» или «изо рта в нос»), затем разгибается, оставаясь на этой же стороне от пострадавшего, ладонь одной руки кладет на нижнюю половину грудины (отступив на два пальца выше от ее нижнего края), а пальцы приподнимает. Ладонь второй руки он кладет поверх первой поперек или вдоль и надавливает, помогая наклоном своего корпуса. Руки при надавливании должны быть выпрямлены в локтевых суставах.
Надавливать следует быстрыми толчками так, чтобы смещать грудину на 4—5 см, продолжительность надавливания не более 0,5 с, интервал между отдельными надавливаниями не более 0,5 с.
В паузах руки с грудины не снимают (если помощь оказывают два человека), пальцы остаются приподнятыми, руки полностью выпрямленными в локтевых суставах.
Если оживление производит один человек, то на каждые два глубоких вдувания (вдоха) он производит 15 надавливаний на грудину, затем снова делает два вдувания и опять повторяет 15 надавливаний и т. д. За минуту необходимо сделать не менее 60 надавливаний и 12 вдуваний, т. е. выполнить 72 манипуляции, поэтому темп реанимационных мероприятий должен быть высоким.
Опыт показывает, что больше всего времени затрачивается на искусственное дыхание. Нельзя затягивать вдувание: как только грудная клетка пострадавшего расширилась, его надо прекращать.
При правильном выполнении наружного массажа сердца каждое надавливание на грудину вызывает появление пульса в артериях.
Оказывающие помощь должны периодически контролировать правильность и эффективность наружного массажа сердца по появлению пульса на сонных или бедренных артериях. При проведении реанимации одним человеком ему следует через каждые 2 мин прерывать массаж сердца на 2-3 сек. для определения пульса на сонной артерии.
Если в реанимации участвуют два человека, то пульс на сонной артерии контролирует тот, кто проводит искусственное дыхание. Появление пульса во время перерыва массажа свидетельствует о восстановлении деятельности сердца (наличии кровообращения). При этом следует немедленно прекратить массаж сердца, но продолжать проведение искусственного дыхания до появления устойчивого самостоятельного дыхания. При отсутствии пульса необходимо продолжать делать массаж сердца.
Искусственное дыхание и наружный массаж сердца необходимо проводить до восстановления устойчивого самостоятельного дыхания и деятельности сердца у пострадавшего или до его передачи медицинскому персоналу.
Длительное отсутствие пульса при появлении других признаков оживления организма (самостоятельное дыхание, сужение зрачков, попытки пострадавшего двигать руками и ногами и др.) служит признаком фибрилляции сердца. В этих случаях необходимо продолжать делать искусственное дыхание и массаж сердца пострадавшему до передачи его медицинскому персоналу.
4. Первая доврачебная помощь при различных видах повреждения организма ребенка
4.1. Ранение.
Оказывая первую доврачебную помощь при ранении, необходимо строго соблюдать следующие правила.
Нельзя:
- промывать рану водой или каким-либо лекарственным веществом, засыпать ее порошком и смазывать мазями, так как это препятствует заживлению раны, вызывает нагноение и способствует занесению в нее грязи с поверхности кожи;
- удалять из раны песок, землю и т. п., так как убрать самим все, что загрязняет рану, невозможно;
- удалять из раны сгустки крови, остатки одежды и т. п., так как это может вызвать сильное кровотечение;
- заматывать раны изоляционной лентой или накладывать на них паутину во избежание заражения столбняком.
Нужно:
- оказывающему помощь вымыть руки или смазать пальцы йодом;
- осторожно снять грязь с кожи вокруг раны, очищенный участок кожи нужно смазать йодом;
- вскрыть имеющийся в аптечке перевязочный пакет в соответствии с указанием, напечатанным на его обертке.
Если перевязочного пакета почему-либо не оказалось, для перевязки можно использовать чистый платок, ткань и т. п.). Накладывать вату непосредственно на рану нельзя. На то место ткани, которое накладывается непосредственно на рану, накапать йод, чтобы получить пятно размером больше раны, а затем положить ткань на рану;
- по возможности быстрее обратиться в медицинскую организацию, особенно если рана загрязнена землей.
4.2. Кровотечение.
4.2.1. Внутреннее кровотечение.
Внутреннее кровотечение распознается по внешнему виду пострадавшего (он бледнеет; на коже выступает липкий пот; дыхание частое, прерывистое, пульс частый слабого наполнения).
Нужно:
- уложить пострадавшего или придать ему полусидячее положение;
- обеспечить полный покой;
- приложить к предполагаемому месту кровотечения «холод»;
- срочно вызвать врача или медицинского работника.
Нельзя:
- давать пострадавшему пить, если есть подозрение на повреждение органов брюшной полости.
4.2.2. Наружное кровотечение.
Нужно:
а) при несильном кровотечении:
- кожу вокруг раны смазать йодом;
б) при сильном кровотечении:
- в зависимости от места ранения для быстрой остановки прижать артерии к подлежащей кости выше раны по току крови в наиболее эффективных местах (височная артерия; затылочная артерия; сонная артерия; подключичная артерия; подмышечная артерия; плечевая артерия; лучевая артерия; локтевая артерия; бедренная артерия; бедренная артерия в середине бедра; подколенная артерия; тыльная артерия стопы; задняя большеберцовая артерия);
- при сильном кровотечении из раненой конечности наложить жгут выше раны (ближе к туловищу), обернув конечность в месте наложения жгута мягкой прокладкой (марля, платок и т. п.). Предварительно кровоточащий сосуд должен быть прижат пальцами к подлежащей кости. Жгут наложен правильно, если пульсация сосуда ниже места его наложения не определяется, конечность бледнеет. Жгут может быть наложен растяжением (эластичный специальный жгут) и закруткой (галстук, скрученный платок, полотенце);
- пострадавшего с наложенным жгутом как можно быстрее доставить в лечебное учреждение.
Нельзя:
- чрезмерно сильно затягивать жгут, так как можно повредить мышцы, пережать нервные волокна и вызвать паралич конечности;
- накладывать жгут в теплое время больше чем на 2 ч, а в холодное - больше чем на 1 ч, поскольку есть опасность омертвления тканей. Если есть необходимость оставить жгут дольше, то нужно его на 10-15 мин снять, предварительно прижав сосуд пальцем выше места кровотечения, а затем наложить повторно на новые участки кожи.
4.3. Поражение электрическим током.
Нужно:
- как можно быстрее освободить пострадавшего от действия электрического тока;
- принять меры к отделению пострадавшего от токоведущих частей, если отсутствует возможность быстрого отключения электроустановки. Для этого можно: воспользоваться любым сухим, не проводящим электроток предметом (палкой, доской, канатом и др.); оттянуть пострадавшего от токоведущих частей за его личную одежду, если она сухая и отстает от тела; перерубить провод топором с сухой деревянной рукояткой; использовать предмет, проводящий электроток, обернув его в месте контакта с руками спасателя сухой материей, войлоком и т. п.;
- вынести пострадавшего из опасной зоны на расстояние не менее 8 м от токоведущей части (провода);
- в соответствии с состоянием пострадавшего оказать первую доврачебную помощь, в т. ч. реанимационную (искусственное дыхание и непрямой массаж сердца). Вне зависимости от субъективного самочувствия пострадавшего доставить его в лечебное учреждение.
Нельзя:
- забывать о мерах личной безопасности при оказании помощи пострадавшему от электротока. С особой осторожностью нужно перемещаться в зоне, где токоведущая часть (провод и т. п.) лежит на земле. Перемещаться в зоне растекания тока замыкания на землю надо с использованием средств защиты для изоляции от земли (диэлектрические средства защиты, сухие доски и др.) или без применения средств защиты, передвигая ступни ног по земле и не отрывая их одну от другой.
4.4. Переломы, вывихи, ушибы, растяжение связок.
4.4.1. При переломах нужно:
- обеспечить пострадавшему иммобилизацию (создание покоя) сломанной кости;
- при открытых переломах остановить кровотечение, наложить стерильную повязку;
- при закрытом переломе в месте наложения шины оставить тонкий слой одежды. Остальные слои одежды или обувь снять, не усугубляя положения пострадавшего (например, разрезать);
- к месту перелома приложить холод для уменьшения боли;
- доставить пострадавшего в лечебное учреждение, создав спокойное положение поврежденной части тела во время транспортировки и передачи медицинскому персоналу.
Нельзя:
- снимать с пострадавшего одежду и обувь естественным способом, если это ведет к дополнительному физическому воздействию (сдавливанию, нажатию) на место перелома.
4.4.2. При вывихе нужно:
- приложить «холод» к месту травмы;
- доставить пострадавшего в лечебное учреждение с обеспечением иммобилизации.
Нельзя:
- пытаться самим вправлять вывих. Сделать это должен только медицинский работник.
4.4.3. При ушибах нужно:
- создать покой ушибленному месту;
- прикладывать «холод» к месту ушиба;
- наложить тугую повязку.
Нельзя:
- смазывать ушибленное место йодом, растирать и накладывать согревающий компресс.
4.4.4. При растяжении связок нужно:
- травмированную конечность туго забинтовать и обеспечить ей покой;
- приложить «холод» к месту травмы;
- создать условия для обеспечения кровообращения (приподнять травмированную ногу, поврежденную руку подвесить на косынке к шее).
Нельзя:
- проводить процедуры, которые могут привести к нагреву травмированного места.
4.4.5. При переломе черепа (признаки: кровотечение из ушей и рта, бессознательное состояние) и при сотрясении мозга (признаки: головная боль, тошнота, рвота, потеря сознания) нужно:
- устранить вредное влияние обстановки (мороз, жара, нахождение на проезжей части дороги и т. п.);
- перенести пострадавшего с соблюдением правил безопасной транспортировки в комфортное место;
- уложить пострадавшего на спину, в случае появления рвоты повернуть голову набок;
- зафиксировать голову с двух сторон валиками из одежды;
- при появлении удушья вследствие западания языка выдвинуть нижнюю челюсть вперед и поддерживать ее в таком положении;
- при наличии раны наложить тугую стерильную повязку;
- положить «холод»;
- обеспечить полный покой до прибытия врача;
- по возможности быстрее оказать квалифицированную медицинскую помощь (вызвать медицинских работников, обеспечить соответствующую транспортировку).
Нельзя:
- самостоятельно давать пострадавшему какие-либо лекарства;
- разговаривать с пострадавшим;
- допускать, чтобы пострадавший вставал и передвигался.
4.4.6. При повреждении позвоночника (признаки: резкая боль в позвоночнике, невозможность согнуть спину и повернуться) нужно:
- осторожно, не поднимая пострадавшего, подсунуть под его спину широкую доску и др. аналогичный по функциям предмет или повернуть пострадавшего лицом вниз и строго следить, чтобы его туловище при этом не прогибалось ни в каком положении (во избежание повреждения спинного мозга);
- исключить любую нагрузку на мускулатуру позвоночника;
- обеспечить полный покой.
Нельзя:
- поворачивать пострадавшего на бок, сажать, ставить на ноги;
- укладывать на мягкую, эластичную подстилку.
4.5. При ожогах нужно:
- при ожогах I -й степени (покраснение и болезненность кожи) одежду и обувь на обожженном месте разрезать и осторожно снять, смочить обожженное место спиртом, слабым раствором марганцовокислого калия и др. охлаждающими и дезинфицирующими примочками, после чего обратиться в лечебное учреждение;
- при ожогах II-й, III-й и IV-й степени (пузыри, омертвление кожи и глубоколежащих тканей) наложить сухую стерильную повязку, завернуть пораженный участок кожи в чистую ткань, простыню и т. п., обратиться за врачебной помощью. Если обгоревшие куски одежды прилипли к обожженной коже, стерильную повязку наложить поверх них;
- при признаках шока у пострадавшего срочно дать ему выпить 20 капель настойки валерианы или другого аналогичного средства;
- при ожоге глаз делать холодные примочки из раствора борной кислоты (половина чайной ложки кислоты на стакан воды);
- при химическом ожоге промыть пораженное место водой, обработать его нейтрализующими растворами: при ожоге кислотой - раствор питьевой соды (1 чайная ложка на стакан воды); при ожоге щелочью - раствор борной кислоты (1 чайная ложка на стакан воды) или раствор уксусной кислоты (столовый уксус, наполовину разбавленный водой).
Нельзя:
- касаться руками обожженных участков кожи или смазывать их мазями, жирами и др. средствами;
- вскрывать пузыри;
4.6. При тепловом и солнечном ударе нужно:
- побыстрее перенести пострадавшего в прохладное место;
- уложить на спину, подложив под голову сверток (можно из одежды);
- расстегнуть или снять стесняющую дыхание одежду;
- смочить голову и грудь холодной водой;
- прикладывать холодные примочки на поверхность кожи, где сосредоточено много сосудов (лоб, теменная область и др.);
- если человек находится в сознании, дать выпить холодный чай, холодную подсоленную воду;
- если нарушено дыхание и отсутствует пульс, провести искусственное дыхание и наружный массаж сердца;
- обеспечить покой;
- вызвать скорую помощь или доставить пострадавшего в лечебное учреждение (в зависимости от состояния здоровья).
Нельзя:
- оставлять пострадавшего без внимания до прибытия скорой помощи и доставки его в медицинскую организацию.
4.7. При пищевых отравлениях нужно:
- дать пострадавшему выпить не менее 3-4 стаканов воды и розового раствора марганцовки с последующим вызовом рвоты;
- повторить промывание желудка несколько раз;
- дать пострадавшему активированный уголь;
- напоить теплым чаем, уложить в постель, укрыть потеплее (до прибытия медицинского персонала);
Нельзя:
- оставлять пострадавшего без внимания до прибытия скорой помощи и доставки его в медицинскую организацию.
4.8. При обморожениях нужно:
- при незначительном замерзании немедленно растереть и обогреть охлажденную область для устранения спазма сосудов (исключив вероятность повреждения кожного покрова, его ранения);
- при потере чувствительности, побелении кожного покрова не допускать быстрого согревания переохлажденных участков тела при нахождении пострадавшего в помещении, использовать теплоизолирующие повязки (ватно-марлевые, шерстяные и др.) на пораженные покровы;
- обеспечить неподвижность переохлажденных рук, ног, корпуса тела (для этого можно прибегнуть к шинированию);
- теплоизолирующую повязку оставить до тех пор, пока не появится чувство жара и не восстановится чувствительность переохлажденного кожного покрова, после чего давать пить горячий сладкий чай;
- при общем переохлаждении пострадавшего срочно доставить в ближайшее лечебное учреждение, не снимая теплоизолирующих повязок и средств (в частности, не следует снимать оледеневшую обувь, можно лишь укутать ноги ватником и т. п.).
Нельзя:
- срывать или прокалывать образовавшиеся пузыри, поскольку это грозит нагноением.
4.9. При попадании инородных тел в органы и ткани нужно обратиться к медицинскому работнику или в медицинскую организацию.
Самим удалять инородное тело можно лишь в том случае, если есть достаточная уверенность, что это можно сделать легко, полностью и без тяжелых последствий.
4.10. При утоплении человека нужно:
- действовать обдуманно, спокойно и осторожно;
- оказывающий помощь должен не только сам хорошо плавать и нырять, но и знать приемы транспортировки пострадавшего, уметь освобождаться от его захватов;
- срочно вызвать скорую помощь или врача;
- по возможности быстро очистить рот и глотку (открыть рот, удалить попавший песок, осторожно вытянуть язык и зафиксировать его к подбородку бинтом или платком, концы которого завязать на затылке);
- удалить воду из дыхательных путей (пострадавшего положить животом на колено, голова и ноги свешиваются вниз; поколачивать по спине);
- если после удаления воды пострадавший находится в бессознательном состоянии, отсутствует пульс на сонных артериях, не дышит, приступить к искусственному дыханию и наружному массажу сердца. Проводить до полного восстановления дыхания или прекратить при появлении явных признаков смерти, которые должен констатировать врач;
- при восстановлении дыхания и сознания укутать, согреть, напоить горячим крепким кофе, чаем (взрослому человеку дать 1-2 ст. л. водки);
- обеспечить полный покой до прибытия врача.
Нельзя:
- до прибытия врача оставлять пострадавшего одного (без внимания) даже при явном видимом улучшении самочувствия.
4.11. При укусах.
4.11.1. При укусах змей и ядовитых насекомых нужно:
- как можно скорее отсосать яд из ранки (для оказывающего помощь эта процедура не опасна);
- ограничить подвижность пострадавшего для замедления распространения яда;
- обеспечить обильное питье;
- доставить пострадавшего в медицинскую организацию. Транспортировать только в положении лежа.
Нельзя:
- накладывать жгут на укушенную конечность;
- прижигать место укуса;
- делать разрезы для лучшего отхождения яда;
- давать пострадавшему алкоголь.
4.11.2. При укусах животных нужно:
- кожу вокруг места укуса (царапины) смазать йодом;
- наложить стерильную повязку;
- пострадавшего направить в медицинскую организацию для проведения прививок против бешенства.
4.11.3. При укусе или ужалении насекомыми (пчелы, осы и др.) нужно:
- удалить жало;
- положить на место отека «холод»;
- дать пострадавшему большое количество питья;
- при аллергических реакциях на яд насекомых дать пострадавшему 1-2 таблетки димедрола и 20-25 капель кордиамина, обложить пострадавшего теплыми грелками и срочно доставить в медицинскую организацию;
Нельзя:
- пострадавшему принимать алкоголь, так как он способствует проницаемости сосудов, яд задерживается в клетках, отеки усиливаются.
