ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
• Причины
• Патогенез
• Классификация
• Симптомы жирового гепатоза
• Диагностика
• Лечение жирового гепатоза
• Прогноз и профилактика
• Цены на лечение
Общие сведения
Жировой гепатоз – патологический процесс, заключающийся в перерождении печеночной ткани с жировой дистрофией гепатоцитов. Морфологические изменения характеризуются внутриклеточным и/или межклеточным накоплением капель жира. Данная патология встречается у трети пациентов с неалкогольной жировой болезнью печени и у большинства больных с алкогольным поражением.
Жировой гепатозПричины
• Употребление алкоголя. Важнейшим фактором развития жировой дистрофии печени является алкогольное повреждение гепатоцитов. Выраженность морфологических изменений и риск перехода в цирроз напрямую зависят от количества и продолжительности употребления алкогольных напитков.
• Прием лекарственных препаратов. Токсическое действие на печень оказывают кортикостероиды, синтетические эстрогены, нестероидные противовоспалительные средства, метотрексат, антибиотики (тетрациклин).
• Сахарный диабет. Гипергликемия с инсулинорезистентностью приводят к повышению концентрации свободных жирных кислот в крови, вследствие чего в печени усиливается синтез триглицеридов. Если скорость их образования превышает обменные реакции с формированием комплексов ЛПОНП-ТГ, происходит отложение жиров в печени.
• Ожирение. Главную роль играет не процент жировой ткани в организме, а возникающая при метаболическом синдроме инсулинорезистентность. В проведенных исследованиях количество жира в печени, определяемое методом протонной спектроскопии, напрямую зависело от уровня инсулина натощак.
• Наследственные энзимопатии. Отдельная группа факторов, способствующих накоплению жира в печени, - наследственный дефицит ферментов, участвующих в метаболизме липидов. Зачастую выявить этиологический фактор невозможно, поскольку не бывает чистого повреждения печени того или иного генеза.
Классификация
Выделяют две формы жирового гепатоза, являющиеся самостоятельными нозологическими единицами: алкогольную жировую дистрофию печени и неалкогольный стеатогепатит. Среди всех пациентов, которым проводится биопсия печени, неалкогольный стеатоз регистрируется в 7-8% случаев. Алкогольное поражение более распространено – встречается в 10 раз чаще.
В зависимости от типа отложения жира в дольке печени различают следующие морфологические формы: очаговую диссеминированную (зачастую не имеет клинических проявлений), выраженную диссеминированную, зональную (жир накапливается в разных отделах печеночной дольки) и диффузную (микровезикулярный стеатоз).
Жировой гепатоз классифицируют на:
Симптомы жирового гепатоза
Сложность данной патологии заключается в том, что, несмотря на значительные морфологические изменения, у большинства пациентов отсутствуют специфические клинические признаки. 65-70% пациентов – женщины, причем большинство из них имеют избыточный вес. У многих больных имеет место инсулиннезависимый сахарный диабет. У подавляющего большинства пациентов отсутствуют симптомы, характерные для поражения печени.
Диагностика
Клинические симптомы неспецифичны, консультация гепатолога позволяет предположить жировой гепатоз и определить диагностическую тактику. Биохимические пробы печени также не выявляют существенных изменений, сывороточные трансаминазы могут быть повышены в 2-3 раза, при этом их нормальные показатели не исключают наличие жирового гепатоза. Основные методы диагностики направлены на исключение других заболеваний печени:
• Анализы крови. Обязательно проводится исследование крови на наличие специфических антител к возбудителям вирусных гепатитов, цитомегаловирусу, вирусу Эпштейна-Барр, краснухи; определение маркеров аутоиммунного повреждения печени. Исследуется уровень гормонов щитовидной железы в крови, поскольку гипотиреоз может быть причиной жирового гепатоза.
• УЗИ органов брюшной полости. Позволяет выявить признаки жирового стеатоза, если поражение охватывает более трети ткани печени.
• Биопсия печени. Важная роль отводится биопсии печени с морфологическим исследованием биоптата. Гистологические признаки жирового гепатоза включают явления жировой дистрофии, внутридолькового воспаления, фиброза, стеатонекроза. Чаще всего выявляется наличие крупнокапельной дистрофии.
• Методы визуализации и оценки функции. Высокоинформативный метод диагностики, позволяющий обнаружить изменения паренхимы, - МРТ печени. Для выявления очагового стеатоза применяют радионуклидное сканирование печени, КТ.
Диагностическая программа обязательно включает методы оценки сопутствующих заболеваний, которые влияют на прогрессию повреждения печени и прогноз для пациента. С целью оценки детоксикационной функции печени проводят С13-метацетиновый дыхательный тест. Результаты данного исследования позволяют судить о количестве функционирующих гепатоцитов.
Лечение жирового гепатоза
Лечение пациентов проводится амбулаторно или в отделении гастроэнтерологии. Лечение консервативное, проводится в нескольких направлениях. Обязательно оценивается алиментарный статус и назначается диетотерапия. С целью уменьшения действия основного патогенетического фактора (инсулинорезистентности) обязательна коррекция избыточной массы тела. Потеря даже 5-10% массы тела приводит к значительному улучшению углеводного и жирового обмена. Однако скорость похудения должна составлять 400-700 г в неделю, более быстрое снижение веса может привести к прогрессированию жирового гепатоза и развитию печеночной недостаточности, а также формированию конкрементов в желчном пузыре. Основные направления:
• Диетотерапия. В некоторых случаях именно диета является ключевым и единственным методом лечения жирового гепатоза. Лечебное питание предусматривает ограничение животных жиров, употребление белка в количестве 100-110 г в сутки, достаточное поступление витаминов и микроэлементов.
• Гиполипидемическая терапия. Применяются липотропные препараты, которые устраняют жировую инфильтрацию печени: фолиевая кислота, витамин В6, В12, липоевая кислота, эссенциальные фосфолипиды. Однако окончательно не установлено, безопасен ли прием статинов при жировом гепатозе, поскольку данные препараты сами обладают способностью повреждать гепатоциты.
• Гепатопротектекция. Для нормализации функций печени назначаются гепатопротекторы. Применяется витамин Е, урсодезоксихолевая кислота, бетаин, таурин. Проводятся исследования эффективности пентоксифиллина и блокаторов рецепторов ангиотензина при данной патологии.
• Снижение инсулинорезистентности. Для повышения активности процессов окислительного фосфорилирования в мышцах, а, следовательно – утилизации жирных кислот, показаны физические нагрузки, которые также улучшают чувствительность рецепторов к инсулину. Фармакотерапия инсулинорезистентности проводится с использованием тиазолидиндионов и бигуанидов.
Таким образом, ключевыми моментами лечения жирового гепатоза являются устранение этиологического фактора (в том числе употребления алкоголя), нормализация веса и питания. Медикаментозная терапия имеет вспомогательное значение. Для пациентов, страдающих алкоголизмом, первоочередным является лечение у нарколога.
Прогноз и профилактика
Жировой гепатоз имеет относительно благоприятный прогноз. В большинстве случаев устранения причины заболевания достаточно для восстановления печени. Трудоспособность пациентов сохранена. Обязательно следует выполнять рекомендации гастроэнтеролога по режиму питания, физической активности, исключить употребление алкоголя. В случае продолжающегося действия гепатотропных факторов воспалительные и дистрофические изменения печени прогрессируют, возможен переход заболевания в цирроз.
Профилактика состоит в исключении действия токсических повреждающих факторов, в том числе ацетальдегида, своевременном выявлении эндокринных и других заболеваний и их эффективном лечении , поддержании нормального веса и достаточного уровня активности.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении жирового гепатоза.
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит)
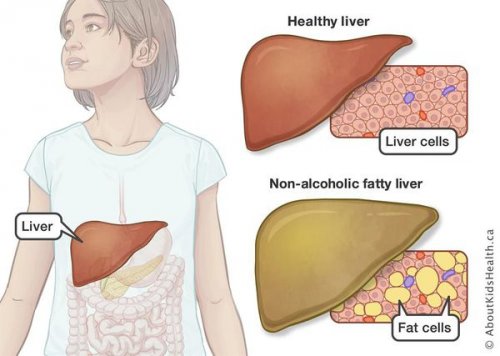
Все эти изменения неуклонно приводят к:
• разрушению клеток печени (неалкогольный стеатогепатит);
• накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
• изменению биохимического состава крови;
• в конечном итоге, циррозу.

В большинстве случаев НАЖБП развивается после 30 лет.
Факторами риска данного заболевания являются:
• малоподвижный образ жизни (гиподинамия);
• неправильное питание, переедание;
• длительный приём лекарственных препаратов;
• избыточная масса тела и висцеральное ожирение;
• вредные привычки.
Основными причинам развития НАЖБП являются:
• артериальная гипертензия;
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %.
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)). Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
• 16 и менее — выраженный дефицит массы;
• 16-17,9 — недостаточная масса тела;
• 18-24,9 — нормальный вес;
• 25-29,9 — избыточная масса тела (предожирение);
• 30-34,9 — ожирение I степени;
• 35-39,9 — ожирение II степени;
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».

Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
• избыточное поступление свободных жирных кислот (FFA) в печень;
• усиленный синтез свободных жирных кислот печени;
• пониженный уровень бета-окисления свободных жирных кислот;
• снижение синтеза или секреции липопротеинов очень высокой плотности.

Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
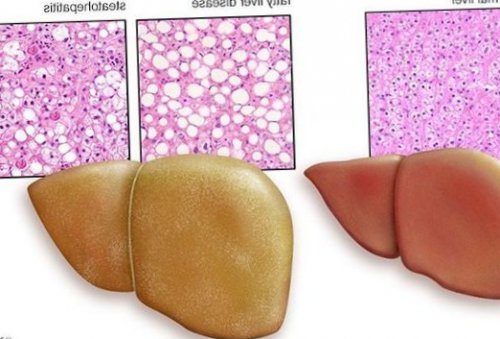
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз.
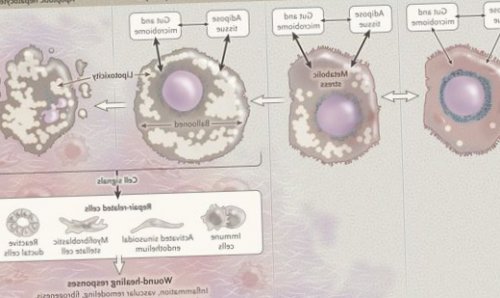
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt:
• I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
• II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
• III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
• S1 (до 33% жировой инфильтрации);
• S2 ( 33-60% жировой инфильтрации)
• S3 (более 60% жировой инфильтрации)
• F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
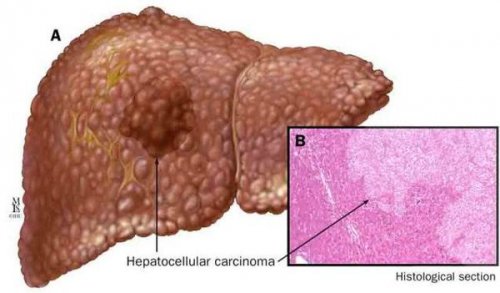
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов.
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ, МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени.
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В процессе лечения производится:
• коррекция углеводного, жирового (липидного) обмена веществ;
• нормализация процессов окисления в клетке;
• влияние на основные факторы риска;
• снижение массы тела;
• улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
• программа «Лайт»;
• программа «Медиум»;
• программа «Премиум»;
• индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
• инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
• сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
