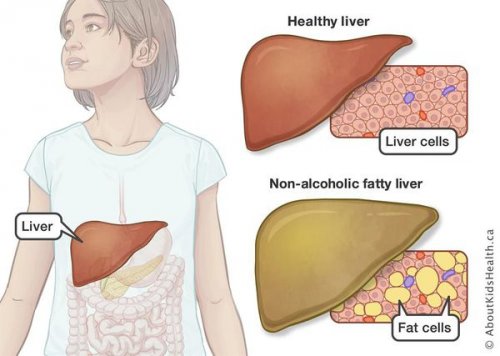
Жировой гепатоз печени — это серьезное заболевание, при котором в органе происходит накопление продуктов жирового обмена. Этот недуг в медицинских кругах также называют стеатозом, НАЖБП, жировой инфильтрацией. По данным статистических исследований, в России жировой гепатоз на разных стадиях выявляют у 27 % из 30 тысяч пациентов, которые обратились за помощью к терапевтам. Болезнь всегда развивается в хронической форме. Ее диагностируют, когда более 5 % массы печени человека приходится на жир. В результате этого заболевания в органе возникает воспалительный процесс. Он может привести к появлению серьезных осложнений, в том числе спровоцировать развитие цирроза или рака.
Важно!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы жирового гепатоза печени (признаки)
На раннем этапе развития заболевание может протекать без ярко выраженных симптомов. При этом, первичные признаки недуга люди часто путают с проявлениями других болезней желудочно-кишечного тракта. Длительной бессимптомное течение представляет для человека серьезную опасность, ведь он даже не может заподозрить у себя патологию. Стоит задуматься о своем здоровье и пройти консультацию у врача людям, которые страдают от:
• болей в правом подреберье;
• тяжести в животе;
• метеоризма;
• горечи во рту;
• отрыжки;
• тошноты.
Это первые признаки жирового гепатоза печени, которые некоторые путают с проявлениями гастрита, язвы, расстройства кишечника, отравлением. Как правило, диагноз удается поставить, когда в органе уже начали происходить серьезные дегенеративные изменения. На поздних стадиях развития заболевания у пациента отмечается значительное увеличение размера печени, которое заметно невооруженным глазом. Помимо этого, человека беспокоит:
• ухудшение общего самочувствия;
• изменение стула;
• нервозность;
• чувство тяжести в правом подреберье;
• раздражительность.
Причины заболевания
Симптомы и особенности лечения жирового гепатоза печени могут различаться в зависимости от факторов, которые спровоцировали его появление. Специалисты отмечают, что наиболее распространенной и часто встречающейся причиной развития заболевания является избыточная масса тела. Если у человека наблюдаются проблемы с лишним весом, то риск появления у него гепатоза равняется 40 %. Помимо этого болезнь развивается на фоне:
• повышенного уровня холестерина в крови;
• сахарного диабета второго типа;
• хронических заболеваний желудочно-кишечного тракта;
• генетических недугов.
Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит)
Все эти изменения неуклонно приводят к:
• разрушению клеток печени (неалкогольный стеатогепатит);
• накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
• изменению биохимического состава крови;
• в конечном итоге, циррозу.

В большинстве случаев НАЖБП развивается после 30 лет.
Факторами риска данного заболевания являются:
• малоподвижный образ жизни (гиподинамия);
• неправильное питание, переедание;
• длительный приём лекарственных препаратов;
• избыточная масса тела и висцеральное ожирение;
• вредные привычки.
Основными причинам развития НАЖБП являются:
• артериальная гипертензия;
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %.
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)). Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
• 16 и менее — выраженный дефицит массы;
• 16-17,9 — недостаточная масса тела;
• 18-24,9 — нормальный вес;
• 25-29,9 — избыточная масса тела (предожирение);
• 30-34,9 — ожирение I степени;
• 35-39,9 — ожирение II степени;
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».

Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
• избыточное поступление свободных жирных кислот (FFA) в печень;
• усиленный синтез свободных жирных кислот печени;
• пониженный уровень бета-окисления свободных жирных кислот;
• снижение синтеза или секреции липопротеинов очень высокой плотности.

Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз.
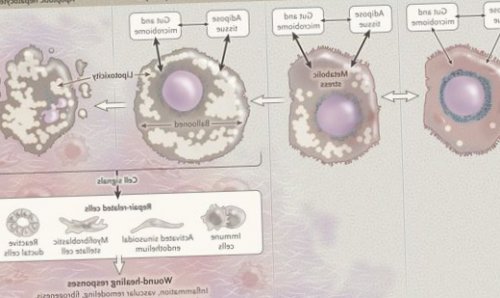
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
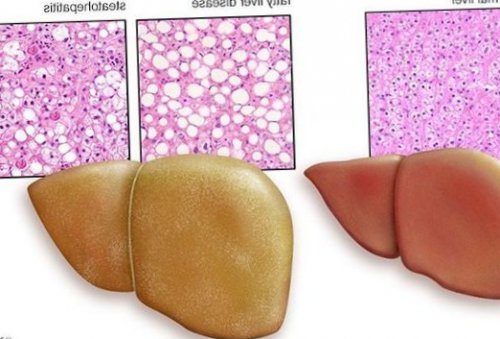
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt:
• I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
• II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
• III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
• S1 (до 33% жировой инфильтрации);
• S2 ( 33-60% жировой инфильтрации)
• S3 (более 60% жировой инфильтрации)
• F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
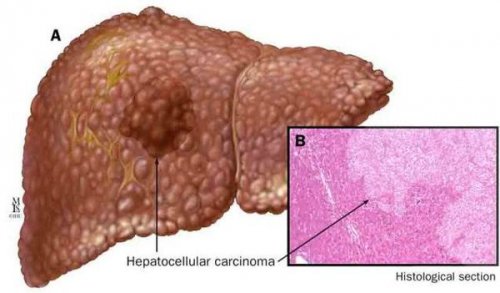
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов.
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ, МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени.
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В процессе лечения производится:
• коррекция углеводного, жирового (липидного) обмена веществ;
• нормализация процессов окисления в клетке;
• влияние на основные факторы риска;
• снижение массы тела;
• улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
• программа «Лайт»;
• программа «Медиум»;
• программа «Премиум»;
• индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
• инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
• сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Жировой гепатоз: причины, лечение печени
Статью проверил кандидат медицинских наук, доцент

Жировой гепатоз, или неалкогольная жировая болезнь печени (НАЖБП), – заболевание, при котором происходит перерождение ткани печени, замещение ее жировой, с последующим хроническим воспалением. Диагноз этот может долгое время не выявляться, поскольку на первых этапах никаких специфических жалоб у большинства пациентов нет. Поэтому так важно знать, кто находится в группе риска по НАЖБП, и как можно быстрее начать лечение. MedAboutMe расскажет, как справиться с болезнью и почему ее нельзя запускать.
Ожирение и другие причины жирового гепатоза
Среди других факторов, приводящих к перерождению тканей печени, врачи называют следующие:
• Неправильное питание с преобладанием в меню жирных блюд. По данным, University of Southern California, опасность может представлять популярная сейчас кетодиета, поэтому диетологи рекомендуют отказаться от такого способа похудения.
• Заболевания, нарушающие метаболизм: микседема, тиреотоксикоз, синдром Иценко–Кушинга и прочие.
• Длительный прием или высокие дозы некоторых препаратов. Среди которых: кортикостероиды, нестероидные противовоспалительные средства, метотрексат, тетрациклин и прочие.
И все же наиболее часто жировой гепатоз встречается у людей с избыточным весом, метаболическим синдромом и сахарным диабетом 2 типа.
Симптомы и диагностика гепатоза

На начальных этапах поражения тканей печени пациенты могут вообще не ощущать никакого дискомфорта. Согласно исследованию ФГБНУ «Институт экспериментальной медицины», в котором приняли участие 74 пациента с жировым гепатозом, врачи отмечали следующие наиболее часто встречающиеся симптомы:
• Постоянная тупая и ноющая боль в правом боку (63 пациента).
• Тошнота, чувство тяжести, расстройства стула (44 пациента). При этом врачи считают, что такая симптоматика может быть связана с другими заболеваниями желудочно-кишечного тракта у пациентов и не быть характерным признаком именно гепатоза.
• Хроническая усталость, слабость (28 пациентов).
Несмотря на такое стертое течение болезни, уже на этом этапе ее легко выявить с помощью диагностики. В частности, на УЗИ будет видно увеличение печени, а в некоторых случаях и увеличение селезенки. Также изменяются биохимические показатели крови, поэтому человек с подозрением на НАЖБП обязательно направляется на этот анализ. Для уточнения диагноза врач должен исключить другие возможные причины патологии, в первую очередь, вирусные гепатиты и алкогольное поражение печени.
Прогноз гепатоза и опасность хронических болезней печени
Несмотря на то что жировой гепатоз считается хроническим заболеванием, при его неосложненной форме и адекватном лечении прогноз благоприятный. Печень способна восстанавливаться, и, если патология не привела к необратимым повреждениям, болезнь можно легко контролировать – печень уменьшается в размерах, а биохимические показатели приходят в норму.
Если же факторы риска не устраняются, жировая дистрофия может приводить к фиброзу или циррозу. Более того, ученые из University of Texas Health Science at Houston (UTHealth) пришли к выводу, что жировая дистрофия печени делает ее восприимчивой к раку. В ходе исследования на мышах было установлено, что избыток жира блокирует белок HNF4α, способный подавлять опухолевый процесс. Сегодня развитие гепатоцеллюлярной карциномы связывают именно с неалкогольной жировой болезнью печени. Поэтому чем быстрее будет устранена болезнь, тем меньше риск развития рака.
Исследования, проведенные в 2019 году сразу несколькими институтами, в числе которых Wellcome Sanger Institute, Cancer Research UK Cambridge Institute и University of Cambridge, показывают, что тяжесть протекания хронических болезней печени напрямую связана с количеством мутаций ДНК. Например, при гепатоцеллюлярной карциноме таких изменений было выявлено наибольшее количество. Это исследование отвечает на вопрос, почему у разных пациентов гепатоз приводит к разным осложнениям. Также полученные данные в перспективе помогут правильно проводить для печени профилактику заболеваний и составлять более точный прогноз для каждого конкретного больного.
Питание и контроль массы тела – основное лечение при гепатозе

Безусловно, при НАЖБП больным прописываются различные медикаменты. Однако врачи подчеркивают, что это лишь вспомогательное лечение и без изменения образа жизни и питания лекарства оказываются неэффективными.
Важной задачей для таких пациентов является борьба с метаболическим синдромом, а это возможно только при нормализации веса. При этом гастроэнтерологи не рекомендуют резко худеть, поскольку это дает дополнительную нагрузку на печень и увеличивает количество жира в ее клетках. Сбрасывать вес нужно постепенно, в идеале не более чем на 0,5 кг в неделю. Уменьшить инсулинорезистентность поможет и физическая нагрузка. Она должна быть умеренной, но регулярной, например, подойдут ежедневные прогулки по 30-60 минут, посещение бассейна и прочее.
Что касается питания, то при НАЖБП даются общие рекомендации:
• Увеличение количества овощей и фруктов.
• Уменьшение животных жиров, в частности, исключение сала, баранины, свинины и прочего.
• Отказ от полуфабрикатов, копчёностей и жареных блюд.
Кроме этого, врачи выделяют несколько полезных для печени продуктов, которые стоит обязательно включать в свой рацион. Среди них:
Использованные источники
Effect of garlic powder consumption on body composition in patients with nonalcoholic fatty liver disease: A randomized, double-blind, placebo-controlled trial / Soleimani D., Paknahad Z., Askari G. et al // Advanced Biomedical Research –
Role of diet and nutritional management in non‐alcoholic fatty liver disease / Fan J. G., Cao H. X. // Journal of Gastroenterology and Hepatology –– №28
Somatic mutations and clonal dynamics in healthy and cirrhotic human liver / Brunner S. F., Roberts N. D., Wylie L. A. et al. // Nature –– №574
Epigenetic remodelling licences adult cholangiocytes for organoid formation and liver regeneration / Aloia L., McKie M. A., Vernaz G et al. // Nature Cell Biology –– №26
Неалкогольная жировая болезнь печени / Шемеровский К. А. // Русский медицинский журнал –– №26
Жировой гепатоз, неалкогольный стеатогепатит. Клинико–морфологические особенности. Прогноз. Лечение / Подымова С. Д. // Приложение РМЖ «Болезни Органов Пищеварения» –– №2
Алкоголь является частой причиной цирроза печени. Какие условия необходимы для его развития?
Изменения цвета стула, особенно если они возникают совместно с другими симптомами, могут указывать на проблемы со здоровьем.
От гепатита страдают миллионы людей по всему миру. Какие факторы могут приводить к его развитию?
Амебный абсцесс печени – это осложнение кишечного амебиаза. Как избежать заражения?
Гемохроматоз – это тяжелое обменное заболевание, связное с избыточным накоплением железа, что ведет к поражению печени и сердца.
Заболеваемость раком печени растет из-за развития неалкогольной жировой патологии печени, гепатиов и цирроза.
