Диета при болезни поджелудочной железы
Статью проверил кандидат медицинских наук, доцент

Поджелудочная железа: болезни, диета – почему они связаны? Да потому, что поджелудочная участвует в переработке нашей пищи. И ей совсем не все равно, когда, сколько и что мы едим. Особенно, если орган изможден каким-либо недугом.
Принципы лечебно-профилактического питания при заболевании поджелудочной железы
• Если болезнь обострилась – лучше дать поджелудочной небольшой отпуск и поголодать пару дней.
• Затем, когда острые симптомы стихли, можно постепенно переходить на протертую, теплую пищу.
• И только когда поджелудочная перестает напоминать о себе неприятными симптомами воспаления, можете переходить на измельченные блюда, в соответствии с лечебной диетой №5, делая это постепенно, осторожно расширяя диапазон блюд в меню.
• За трапезой не следует торопиться, жевать нужно с толком, с расстановкой.
• Пища должна быть безопасной для пищевого тракта, т.е. не раздражать его никоим образом по пути.
• Поэтому никакого жареного или копченого. Готовим на пару или варим, в крайнем случае – запекаем.
• Приемы пищи должны быть частыми, начиная с 5, но помалу.
• Белка в суточном рационе должно быть около 30%, примерно 120 гр, причем 3/5 от общего его количества должны составлять белки животного происхождения.
• Углеводов – примерно 350 гр.
• Жиров – не более 80 гр, поделенных между всеми приемами пищи.
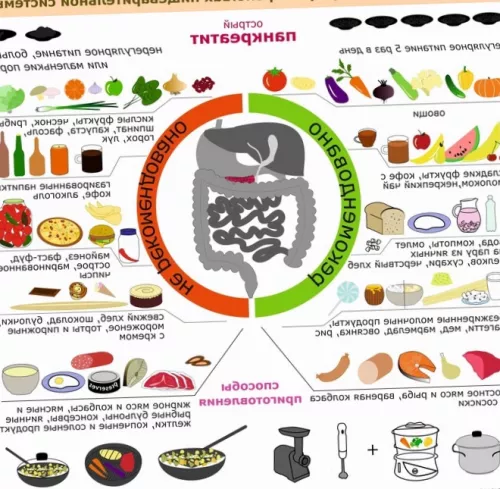
Диета при болезни поджелудочной железы должна быть строгой. Пищевое безрассудство может «аукнуться» тяжелым осложнением. Поэтому исключите из своего меню:
• наваристые супы, а также овощные с квашеной капустой, щавелем или большим количеством томатов;
• сдобу, темный хлеб и свежие хлебобулочные изделия;
• грибы;
• обработанные продукты, в том числе консервы, соленья, маринады, соусы, колбасные изделия и т.п.;
• кондитерские изделия и шоколад;
• какао, кофе, крепкий чай;
• мороженое;
• цельное молоко и жирные молочные продукты;
• яйца, сваренные до готовности или пожаренные;
• любую сдобную и сладкую домашнюю выпечку или жареные сырники, оладьи и т.п.;
• пшенную, кукурузную, ячневую, перловую каши;
• маргарин или спреды, топленое масло и сало;
• жирные сорта птицы, рыбы и мяса;
• овощи с острым вкусом, например, чеснок, редис и т.п.;
• бобовые;
• острые приправы и специи;
• алкоголь;
• газировку.
Читайте далее
Использованные источники
Диетология / Барановский А.Ю, –
Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной –
При хроническом панкреатите пациентам нужно соблюдать специальную диету и строго выполнять рекомендации лечащего врача.
Панкреатитом называют заболевание, связанное с острым или хроническим воспалением поджелудочной железы.
Неприятная патология, опасная упорно возвращающимися обострениями, распространением воспаления и тяжелыми осложнениями, обязывает к соблюдению строгих пищевых правил даже в праздники.
Когда назначается диета при панкреатите
Правильность организации режима питания играет определяющую роль при терапии панкреатита. При данной патологии происходит поражение ПЖ, которая относится к органам пищеварения и отвечает за синтез ферментов, принимающих участие в процессе переваривания пищи. При воспалении ПЖ процессы пищеварения нарушаются, что приводит к развитию целого ряда кишечных расстройств. Для решения данного вопроса пациентам назначается специальная диета.
Зачем нужна диета
Основная целью диетического питания при данной патологии является снижение синтеза ферментов и разгрузка органов пищеварения. Это позволяет остановить процесс самопереваривания железы и постепенно купировать воспаление. Несмотря на ограничения питание должно быть сбалансированным. Базовая диета для пациентов с данным заболеванием была разработана знаменитым доктором Певзнером и получила название 5П.
Общие принципы
Суть диеты заключается в том, что пациенту разрешается употреблять только те продукты, которые не провоцируют мощное выделение ферментов. Стандартное меню включает в себя теплую еду кашицеобразной консистенции. Пища не должна быть жареной, копченой, острой, маринованной.
Данные ограничения связаны с тем, что жареные блюда долго перевариваются и могут спровоцировать повышенное газообразование, рези, боли, вздутие живота. Еду нужно готовить на пару, варить, тушить или запекать в духовке. Сырые фрукты и овощи также под запретом из-за того, что способны вызывать метеоризм.
Начинать принимать пищу нужно постепенно, с небольших порций. Питание дробное. Пища должна быть жидкой (пюре, овощные бульоны, каши), это облегчает ее переваривание и усвоение.
По мере улучшения состояния здоровья железы меню осторожно расширяют, калорийность рациона увеличивают. Суточная калорийность всех блюд не должна превышать 2500 килокалорий.
Диета при остром панкреатите
Разрешено нераздражающее питье. При наличии показаний пациенту назначаются капельницы с питательными растворами. Прием ферментов на данной стадии не нужен, так как пища в организм не поступает.
Голодание продолжается 2-3 суток. За это время состояние пациента улучшается и можно постепенно переходить на диетическое питание. Нельзя употреблять слишком холодную или горячую, а также твердую еду. Все блюда должны быть в жидком или полужидком виде, протертые. Меню преимущественно углеводное, малокомпонентное, без специй.
По мере снижения воспалительной реакции и уменьшения симптомов питание делают более калорийным. Расширять меню нужно крайне аккуратно и постепенно, чтобы не спровоцировать рецидив.
На 5 день можно начинать вводить белковую пищу, а также немного сливочного масла. Использовать растительные масла пока нельзя. Все блюда по-прежнему должны быть вареными или приготовленными на пару. Их уже можно не протирать, а просто измельчать. После снятия приступа и выздоровления пациенту рекомендуется еще в течение года питаться дробно, употреблять полезную нежирную пищу.
После завершения лечебного голодания диету дополняют приемом ферментов. Это помогает частично компенсировать нехватку собственных ферментов железы и не допустить ее перегрузки. Особенно важно принимать ферменты при потреблении жирных продуктов.
Диета при острой форме заболевания является важнейшим элементом лечения. Именно она позволяет остановить процесс самопереваривания железы, снять воспаление, нормализовать работу органов пищеварения.
Диета при хроническом панкреатите
Диета является одной из важнейших составляющих терапии хронической формы заболевания. Кроме этого, при ее соблюдении резко сокращается риск обострений. Рекомендации по режиму питания составляет врач, индивидуально для каждого пациента, с учетом возраста, наличия сопутствующих патологий, степени тяжести заболевания, наличия осложнений.
При обострении болезни используют диету 5П, которая должна назначаться доктором. Самолечение недопустимо и может привести к развитию целого ряда осложнений.
Основные принципы питания вне периодов обострений:
• принимать пищу нужно каждые 3 часа, 5-6 раз в сутки, небольшими порциями (дробное питание);
• пища должна быть теплой;
• есть нужно медленно, тщательно пережевывая пищу;
• во время еды нельзя смотреть телевизор, читать газету, сидеть в телефоне и так далее, нужно полностью сосредоточиться на приеме пищи и получать удовольствие от процесса;
• из рациона следует исключить продукты, которые стимулируют выработку в желудке соляной кислоты (концентрированные бульоны, кислые ягоды и фрукты);
• еда должна быть вареной, тушеной или приготовленной на пару;
• необходимо снизить количество углеводов и жиров и увеличить потребление белковой пищи.
Под полным запретом находятся продукты, которые могут спровоцировать обострение болезни (фастфуд, жирная, жареная, соленая, консервированная, маринованная пища, сладкая газировка, алкоголь). Также нельзя переедать.
При данном заболевании под запретом находятся следующие продукты:
• горячий шоколад;
• алкоголь;
• кофе;
• жирные бульоны, в том числе грибные;
• сладкая газировка, пакетированные соки;
• щи, борщ, уха, рассольник, супы на зажарке;
• гороховая и пшенная каша (вызывают повышенное газообразование);
• фастфуд;
• жирное мясо;
• выпечка (как сладкая, так и сдобная);
• полуфабрикаты, консервы;
• кисломолочные продукты с высоким процентом жира;
• некоторые виды твердых сыров;
• торты;
• орехи;
• маргарин;
• мороженое;
• кислые ягоды и фрукты;
• растительные нерафинированные масла.
Также нельзя кушать окрошку на сыворотке или квасе. Наиболее жесткая диета прописывается пациенту во время обострения заболевания. По мере купирования воспаления список разрешенных продуктов расширяется.
Что можно есть при панкреатите

К разрешенным продуктам относят:
• нежирные сорта мяса и птицы (курица, баранина, телятина, кролик, индейка) — мясо нужно готовить на пару или варить, если имеются жировые прослойки, их следует срезать;
• манная, гречневая, пшеничная, овсяная крупа, рис;
• нежирная рыба;
• овощи;
• не сильно сладкие и не кислые фрукты, сухофрукты;
• пшеничный хлеб;
• нежирные молочные продукты;
• галетное, несдобное печенье;
• домашние соки;
• компоты, кисели, некрепкий листовой чай, настой шиповника;
• минеральная вода;
• куриные яйца.
Питьевой режим
Большинство обменных процессов в нашем организме происходит в водной среде. Вода нейтрализует действие желчных кислот и принимает активное участие в процессе синтеза желудочного сока. При панкреатите специалисты рекомендуют выпивать не менее полутора литров жидкости. Не стоит увлекаться и пить более трех литров в сутки, так как это может привести к отекам, развитию застойных явлений, почечной недостаточности.
Пациентам разрешено пить чистую воду, некислые натуральные неконцентрированные соки, отвар из овсяных отрубей, травяные чаи на основе целебных трав (ромашка, шиповник и ряд других), слабо заваренный чай без сахара (лучше зеленый), разведенные молочные коктейли, щелочные минеральные воды.
Под полным запретом находится кофе, любой алкоголь, бродящие, кислые напитки, газировка. Рекомендуется выдерживать интервал между приемами пищи и питья (30-90 минут), пить теплую воду и напитки, за раз употреблять не менее 300 миллилитров жидкости.
Злоупотребление холодными напитками приводит к сокращению мышц желудка. В результате недостаточно переваренный пищевой ком раньше времени попадает дальше в кишечник, что приводит к расстройствам пищеварения.
Возможное меню
Примерное меню включает в себя три основных приема пищи, два перекуса между ними и употребление кисломолочной продукции перед сном. На завтрак лучше всего готовить каши на воде (после наступления ремиссии можно использовать молоко, разведенное водой). На острой стадии болезни каши перетирают. По мере стабилизации здоровья крупу достаточно просто хорошо разварить. Помимо каши можно съесть бутерброд из хлеба с маслом, немного нежирного сыра.
Второй прием может состоять из мясного либо творожного суфле, омлета, приготовленного на пару, творога. Запить все можно настоем шиповника.
В обед обычно готовят суп, второе блюдо и напиток. Суп варится на нежирном бульоне, в состав второго обязательно должно входить белковое мясное нежирное блюдо, которое можно дополнить овощами, приготовленными на пару или тушеными.
На полдник можно съесть то же, что на первый перекус. Разрешено также галетное печенье, кисель, банан (не каждый день). Ужин должен быть легким, с достаточным количеством углеводов и белков. Перед сном разрешается употребление нежирных кисломолочных продуктов.
Соблюдение принципов правильного питания после нормализации функции железы позволяет максимально снизить вероятность развития рецидивов заболевания и улучшает качество жизни пациента. А прием назначенных врачом ферментных препаратов позволяет нормализовать пищеварение.
Несколько десятилетий назад панкреатит считался болезнью людей, злоупотребляющих алкоголем. В последнее время увеличилось количество заболеваний среди тех, кто совсем не имеет этой пагубной привычки. Врачи связывают такое положение вещей с ухудшением экологической обстановки и неправильным питанием. Панкреатит в острой форме доставляет больному сильные болевые ощущения, может вызвать тяжелые осложнения, поэтому его лечение считается обязательным. При его отсутствии недуг переходит в хроническую форму, которая требует более сложной терапии и много времени для выздоровления. В некоторых случаях заболевание может привести к инвалидности или летальному исходу.
Важно!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы заболевания
• Резкая боль. Она может локализоваться в подреберье, пупочной области или быть опоясывающей.
• Изменение цвета кожных покровов. Они бледнеют и постепенно приобретают землистый оттенок.
• Тошнота, рвота. При этом, сначала выходят частицы пищи, а за ними — желудочный сок.
• Резкое изменение артериального давления как в большую, так и в меньшую сторону.
• Снижение или полное отсутствие аппетита. Как следствие — быстрая потеря веса.
Кроме этих признаков, у больных наблюдается частая икота, повышенная потливость, сухость во рту, диарея или запор, повышение температуры. При появлении симптомов необходимо срочно вызывать скорую помощь, так как осложнения могут привести к печальным результатам. Патология связана с желудочно-кишечным трактом, поэтому только врач может определить, что нельзя есть при панкреатите.
Причины
Основное количество заболеваний провоцируется употреблением алкогольных напитков. Конечно, это больше касается мужской части населения. Но подвержены патологии и женщины, особенно пожилого возраста. Они находятся в группе риска. Провокаторами панкреатита являются:
• хирургические операции на пищеварительном тракте;
• вирусные инфекции;
• травмы живота;
• генетическая предрасположенность.
К причинам появления панкреатита врачи относят ухудшение экологической обстановки и большому содержанию канцерогенов в употребляемой пище. Кроме этого, практически любые болезни пищеварительной системы могут привести к патологии поджелудочной железы, если своевременно не проводить лечение. В зависимости от факторов, вызвавших панкреатит, в медицине принято деление недуга на несколько видов:
Существуют и другие виды, менее частые, но встречающиеся в медицинской практике. Панкреатит и факторы, его вызывающие, не делят на мужской и женский — признаки патологии одинаковы для любой группы людей.
