Лечение дисфункции желчного пузыря включает:
• режим,
• диетотерапию;
• лекарственную терапию;
• физиотерапию;
• водолечение;
• санаторнокурортное лечение.
Лечение больных с дисфункцией желчного пузыря и сфинктера Одди чаще проводится амбулаторно.
Лечение гипертонического типа дискинезии ЖВП:
• При гипертоническом типе дискинезии больным очень важно состояние психоэмоционального комфорта, покой. После ликвидации болевого синдрома, признаков обострения режим больного расширяется.
• Диетотерапия имеет существенное значение. Общими принципами диеты являются режим питания с частыми приемами небольших количеств пищи (56разовое питание) с последним приемом пищи непосредственно перед сном, что способствует регулярному опорожнению желчных путей, устранению застоя желчи.
При гипертоническом типе показано ограничение продуктов, стимулирующих сокращения пузыря, - животные жиры, мясные, рыбные, грибные бульоны, яйца.
Хороший эффект при данной форме функциональных расстройств дают препараты, относящиеся к группе холеспазмолитиков.
К группе холеспазмолитиковхолинолитиков относятся следующие препараты:
• Атропина сульфат, 0,1 % раствор назначают внутрь по 5-10 кап. на прием.
• Беллалгин (анальгин 0,25 г; анестезин 0,25 г; экстракт красавки 0,015 г; натрия гидрокарбонат 0,1 г) принимают по 0,51 табл 2-3 раза в день.
• Бесалол (экстракт красавки 0,01 г, фенилсалицилат 0,3 г) назначают по 1 табл. 2 раза в день.
• Метацин применяют по 1 табл. 2-3 раза в день. При коликах препарат вводится подкожно или в мышцу по 1 мл 0,1 % раствора.
• Платифиллин назначают по 1 табл. (0,005 г) 2-3 раза в день до еды в течение 100 дней. При коликах препарат вводится подкожно по 1 мл 2 % раствора 1-3 раза в сутки.
• Эуфиллин (теофиллин 80 %; этилендиамин 20 %) по 1 табл. (0,15 г) 1 раза в день.
• При гипертонической дисфункции ЖВП чаще применяются холеспазмолитики синтетического происхождения.
• Ношпа (дротаверина гидрохлорид) назначается в таблетках по 0,04 г 1-3 раза в день в течение 14 дней и более или в ампулах по 2 мл 2 % раствора внутримышечно или внутривенно 1-2 раза в сутки.
• Папаверин (папаверина гидрохлорид) назначается внутрь в таблетках по 0,04 или 0,01 г 3 раза в день или внутримышечно (внутривенно) по 2 мл 2 % раствора.
К комбинированным холеспазмолитикам относятся никошпан (никотиновая кислота 22 %; дротаверина гидрохлорид 78 %) по 20 мг 1-2 раза в день и папазол (дибазол 0,03 г; папаверина гидрохлорид 0,03 г) по 1 табл. 2-3 раза в день Недостатком препаратов данной группы является неселективность, т. е. они действуют на всю гладкую муску латуру, включая мочевыводящие пути и кровеносные сосуды, а также существует возможность развития гипомоторной дискинезии и гипотонии сфинктерного аппарата ЖКТ.
При дисфункции пузыря, обусловленной повышением тонуса сфинктеров билиарной системы, ограничивают прием лекарственных препаратов, обладающих холеретическим и гидрохолеретическим эффектом (желчные кислоты, ферментные препараты, настои и отвары желчегонных трав, синтетические желчегонные препараты, желудочный сок и др ).
С целью стимуляции желчеотделения, снижения тонуса общего желч ного протока, что способствует усилению поступления желчи в двенадцатиперстную кишку, применяются холекинетики - препараты, вызывающие выработку холецитокинина, который контролирует кинетику желчного пузыря и сфинктера Одди. Эффект обусловлен раздражающим действием лекарственных средств указанной группы на рецепторныи аппарат слизистой оболочки двенадцатиперстной кишки.
С целью стимуляции образования и оттока желчи, а также спазмолитического действия применяется чай, в состав которого входят следующие растения: листья шпината (Folia Spinaciae), плоды чертополоха (Fruc tus Cardui Mariae), трава лапчатки гусиной (Herba Anserinaе), трава чистотела (Herba Cheh ' dorm), трава тысячелистника (Herba Millefolii), корень солодки (Radix Liqumtae), корневище ревеня (Rhizoma Rhei), корень и трава одуванчика (Radix Taraxaci с. Herba), корневище куркумы, масло куркумы (Rhizoma Curcumae, Oleum Curcumae), вытяжка алоэ(Extractum Aloes).
Холекинетическим эффектом обладает ряд лекарственных растений: (берберина сульфат), извлечения из лекарственного растительного сырья (аира, корневища), барбариса обыкновенного (настойка листьев), бессмертника песчаного (цветки), брусники (листья, побеги), василька синего (цветки), вахты трехлистной (листья), горца птичьего (трава), душицы (трава), календулы (цветки), кориандра (плоды), можжевельника (плоды), одуванчика (корни), пастушьей сумки (трава), ревеня (корень), ромашки (цветки), тимьяна обыкновенного (трава), тмина (плоды), тысячелистника (трава), шиповника (плоды, холосас), фенхеля (плоды).
Ориентировочной схемой лечения гипермоторной дискинезии желч ного пузыря является использование спазмолитиков для быстрого купирования болевого синдрома (ингибиторы фосфодиэстеразы - ношпа, папаверин) или Мхолинолитики (атропин, платифиллин) в соцетании с гепабене для уменьшения тонуса сфинктера Одди.
Лечение гипотонического типа дискинезии ЖВП. В лечении дисфункции желчного пузыря по гипотоническому типу целесообразно расширение двигательного режима.
Показаны прокинетики: цизаприд 5-10 мг 3 раза в день; домперидон 5-10 мг 3 раза в день за 30 мин до еды; метоклопрамид 5-10 мг в сутки.
Хороший эффект оказывают препараты группы холеретиков), а также препараты желчных кислот.
К препаратам, содержащим желчные кислоты, относятся следующие средства:
• Лиобил (лиофилизированная бычья желчь), таблетки по 0,2 г, 1-2 табл. 3 раза в день после еды. Курс 1-2 мес.
• Дехолин (натриевая соль дегидрохолевой кислоты), ампулы по 5 мл 5 % и 20 % раствора, вводится внутривенно по 5-10 мл 1 раз в день.
• Холецин (соединение соли дезоксихолевой кислоты и натриевой соли высших жирных кислот) назначается по 1-2 табл. 3 раза в день перед едой.
• Хологон (дегидрохолевая кислота), таблетки по 0,2 г, 0,2-0,25 г раза в день. Курс лечения 2-3 нед.
Хороший эффект на функцию ЖВП оказывают препараты растительного происхождения и лекарственные растения, обладающие холеретическим действием: водные извлечения из лекарственного растительного сырья аира (корневища), барбариса обыкновенного (лист, корень), березы (почки, листья), бессмертника песчаного (цветки), володушки многожильчатой (трава), горца птичьего (трава), золото{тысячника (трава), кориандра (плоды), кукурузы (столбики с рыльцами), лопуха (корни), пижмы (цветки), полыни горькой (трава), ряби1 ны (плоды), хмеля (шишки), цикория обыкновенного (трава), желчегонные сборы № 1 и 2, комбинированные фитопрепараты (холагогум, холагол, холафлукс, гепатофальпланта, гепабене, курепар, фламин, фуметере и др.).
При наличии гипомоторной дисфункции желчного пузыря на фоне повышения тонуса сфинктеров внепеченочных желчных путей к препаратам, усиливающим сократительную функцию желчного пузыря, добавляют одестон по 200 мг 3-4 раза в день.
Эффективным при лечении гипомоторной дискинезии желчного пузыря с нормальной моторной функцией ЖКТ является сочетанное при менение препаратов группы прокинетиков (метоклопромид, или домперидон, или 5-10 % раствор сернокислой магнезии по 1 ст. л. 2-4 раза в день за 10-15 мин до еды) с желчегонными препаратами, содержащими желчные кислоты или средства растительного происхождения (аллохол, холензим, гепабене). Длительно сохраняющийся билиарный сладж на фоне или после указанной терапии является показанием к применению препаратов УДХК до 3-6 мес.
Для коррекции гипомоторной дискинезии желчного пузыря в случае ее сочетания с гастро и/или дуоденостазом используется 2-недельная (по показаниям и более длительная) схема лечения, включающая прокинетики; желчегонные препараты растительного происхождения или содержащие желчные кислоты; антибактериальные препараты при наличии симптомов бактериальной контаминации тонкой кишки.
В случае гипомоторной дискинезии желчного пузыря и толстой кишки рекомендуется проведение 24-недельной терапии, в состав которой входят прокинетики и желчегонные препараты, содержащие желчные кислоты.
При сочетании гипофункции желчного пузыря с гипермоторикой кишечника и дисбактериозом показано лечение гепабене в комплексе с хилакомфорте. В дополнение к указанным лекарственным средствам могут назначаться кишечные адсорбенты, такие как смекта, фосфалюгель и др.
Весьма эффективно применение беззондовых тюбажей с отваром шиповника, кукурузных рылец, теплой минеральной водой, 10-25 % раствором магния сульфата (по 1-2 ст. л. 2 раза в день) или 10 % раствором сорбита или ксилита (по 50 мл 2 раза в день).
Методика "слепого" зондирования по Демьяновичу
Назначают "слепые" зондирования 23 раза в неделю в течение 1 мес Зондирование проводится следующим образом:
• утром натощак пациенту дают выпить 15-20 мл 33 % раствора сернокислой магнезии, подогретой до 40-50 °С (вместо сернокислой магнезии можно использовать 1-2 яичных желтка, теплое оливковое или кукурузное масло; 10 % растворы сорбита, ксилита; теплую минеральную воду типа Ессентуки-17; стакан сока свеклы).
• необходимо уложить пациента на правый бок на валик с тепло грелкой или аппликацией парафина на правый бок.
• в течение процедуры делать глубокие вдохи (для открытия сфинтера Одди) - по 23 вдоха каждые 5 мин.
Брольным с дисфункцией желчных путей показаны иглорефлексотерапия,рациональная психотерапия, улучшающая психоэмоциональное состояние, снижающая интенсивность вегетативных реакций и болевых ощущений. Важным является контакт врача с больным, объяснение причин заболевания и возможных путей его устранения. Доверие к врачу во многом определяет успех лечения.
При вегетососудистой дистонии, невротическиневрозоподобном синдроме рекомендуют "малые" транквилизаторы (элениум, тазепам и др.), седативные препараты: настойка валерьяны, пустырника по 40 кап. 3-4 раза в день или настой этих растений (10 г на 200 мл) по 1 ст. л. 4 раза в день.
В лечении дисфункции желчного пузыря используются физиотерапевтические процедуры:
• Для улучшения микроциркуляции и трофических процессов у больных с гипертонической дискинезией показана индуктотермия.
• При гипотонии назначают диадинамические токи, фарадизацию желчного пузыря.
• УВЧ обладает противовоспалительным и бактерицидным действием.
• СВЧтерапия улучшает кровоток, трофику тканей, усиливает окислительновосстановительные процессы, обладает противовоспалительным и болеутоляющим действием, снимает спазмы желчевыводящих путей.
• Аппликации парафина, озокерита улучшают кровоток и трофику тканей, обладают рассасывающим действием и способностью вызывать спазмолитический эффект при гипертонической дискинезии желчевыводящих путей.
• При гипертонических дискинезиях показан электрофорез 5 % раствора новокаина, 10 % раствора магния сульфата.
• Ванны (хвойные, жемчужные) назначают через день, на курс 10-12 ванн.
• Души (дождевой, веерный, циркулярный) рекомендуют по 35 мин, на курс 10-15 процедур.
• Массаж шейноворотниковой области № 10. Гальванический воротник на воротниковую область.
• Электрофорез хлористого кальция, раствора брома на воротниковую область, на курс 7-10 процедур. Электрофорез 5 % раствора новокаина, 0,1 % раствора папаверина, 5 % сульфата магния на область правого подреберья, на курс 7-10 процедур.
Прогноз:
Прогноз при дискинезиях благоприятный. Трудоспособность сохранена.
Определение болезни. Причины заболевания
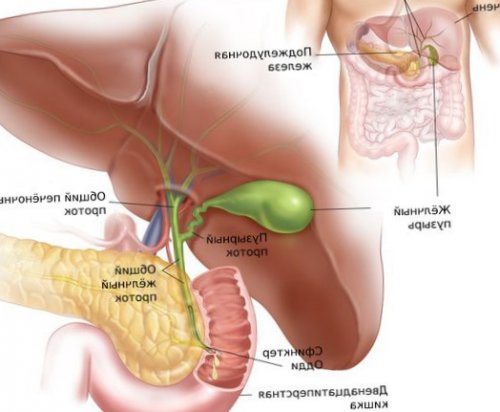
Дискинезия жёлчных путей
Синонимы: дисфункция жёлчных путей, функциональные расстройства жёлчного пузыря, сфинктера Одди и билиарного тракта, который включает жёлчные протоки и жёлчный пузырь.
Причины дискинезии жёлчных путей
Выделяют первичные и вторичные дисфункции билиарного тракта.
На первичные дисфункции приходится
Вторичные билиарные дисфункции возникают:
• из-за изменения гормонального фона — при беременности, приёме гормональных контрацептивов, климаксе, избытке соматостатина и простагландинов;
• после операции — по удалению жёлчного пузыря (холецистэктомии), рассечению блуждающего нерва (ваготомии) и резекции желудка.
К факторам риска дискинезии относятся:
• постоянный или сильный стресс;
• нерегулярные приёмы пищи или соблюдение строгих диет;
• употребление алкоголя;
• приём антидепрессантов;
• длительный приём антацидов (препаратов, которые уменьшают кислотность желудка);
• низкий рН желудка;
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дискинезии жёлчных путей
Основные симптомы дискинезии жёлчных путей (ДЖВП):
• эпизодическая боль в правом подреберье, иногда она может усиливаться и мешать повседневной активности;
• боль в животе после еды;
• ощущение распирания в животе;
• тошнота и рвота, в том числе из-за непереносимости жирной пищи.
Симптомы ДЖВП могут напоминать жёлчные колики:
• резкая боль в правом боку может отдавать в правое плечо;
• боль возникает неожиданно и также внезапно исчезает;
• появляется тошнота и рвота;
• снижается аппетит, чаще у детей .
Патогенез дискинезии жёлчных путей
Жёлчь вырабатывается в клетках печени — гепатоцитах. Через желчевыводящие канальцы она покидает печень и достигает общего жёлчного протока. Часть жёлчи сразу попадает в двенадцатиперстную кишку, остальная направляется в жёлчный пузырь, где накапливается и концентрируется .
Моторика жёлчного пузыря, сфинктера Одди и других отделов ЖКТ взаимосвязаны. Разницу давления в общем жёлчном протоке и двенадцатиперстной кишке регулирует сфинктер Одди — мышца, которая находится в фатеровом сосочке. При повышении тонуса этого сфинктера жёлчный пузырь расслабляется и происходит накопление жёлчи.

Благодаря слаженной работе мышц жёлчного пузыря и сфинктера Одди, в промежутке между приёмами пищи жёлчный пузырь заполняется жёлчью. Так он становится резервуаром, который снабжает двенадцатиперстную кишку жёлчью во время пищеварения.
При спазме фатерова сосочка и пониженном тонусе жёлчного пузыря давление нарастает постепенно, что сопровождается тупой болью в животе. При недостаточности сфинктера Одди и снижении тонуса жёлчного пузыря жёлчь застаивается и раздражает его стенку .
При увеличении числа или чувствительности рецепторов холецистокинина жёлчный пузырь сокращается сильнее, давление внутри него повышается. В результате его слизистая оболочка повреждается, воспаляется и развивается холецистит.
Классификация и стадии развития дискинезии жёлчных путей
Cогласно Римским критериям IV пересмотра (2016 года), среди расстройства жёлчного пузыря и сфинктера Одди выделяют:
Различают гипо- и гиперкинетическую дискинезию желчевыводящих путей.
Гиперкинетическая (гипертоническая) дискинезия возникает при слишком частом и сильном сокращении жёлчного пузыря. Сфинктеры при этом не полностью открываются, жёлчь сперва накапливается, а затем перестаёт вырабатываться, так как оставшаяся её часть ещё не прошла по протоку. При гиперкинетической дискинезии фракция выброса жёлчи составляет больше 75 % . Фракция выброса — это объём желчи, который выталкивается из жёлчного пузыря, в норме она равна 70 %. Предполагается, что этот тип заболевания связан с избытком рецепторов холецистокинина, что способствует сокращениям жёлчного пузыря.
При гипокинетической (гипотонической) дискинезии стенки пузыря и протоков расслаблены, жёлчь оттекает медленнее, фракция выброса составляет около 40 %. Такая форма дискинезии чаще встречается у женщин. Риск заболевания повышается с возрастом, так как ослабевают стенки жёлчного пузыря и желчевыводящих путей .
Осложнения дискинезии жёлчных путей
При длительном застое жёлчи может присоединиться вторичная инфекция и паразитарные заболевания: лямблиоз и описторхоз. Такие инфекции проявляются слабостью, тошнотой, рвотой, высокой температурой, сильной болью в животе, вплоть до печёночной колики.
У детей с повторяющимися билиарными симптомами (желтушностью кожи, увеличением печени, тошнотой и рвотой) чаще, чем у взрослых, развивается калькулёзный холецистит
Диагностика дискинезии жёлчных путей
При диагностике дискинезии жёлчных путей проводится сбор анамнеза, осмотр, лабораторные и инструментальные исследования.
Сбор анамнеза, осмотр и анализы
На приёме врач уточняет характер, частоту и расположение боли, оценивает цвет кожи и размеры печени. При выполнении анализов определяют оттенок кала и мочи.
Для диагностики используются Римские критерии IV.
Основные Римские критерии:
• боль продолжается полчаса и дольше;
• боль возникает в эпигастрии (верхней части живота) и/или в правом подреберье;
• симптомы появляются и исчезают через разные промежутки времени;
• боль мешает повседневным действиям, иногда она настолько выражена, что человек обращается за неотложной медицинской помощью;
• при изменении позы и приёме препаратов, снижающих кислотность, боль уменьшается незначительно (меньше чем на 20 %).
Дополнительные Римские критерии:
Инструментальная диагностика
При дискинезии жёлчных путей может потребоваться ультразвуковое исследование (УЗИ), дуоденальное зондирование, манометрия сфинктера Одди, гепатобилиарная сцинтиграфия, холесцинтиграфия, фиброгастродуоденоскопия (ФГДС) и другие методы. К обязательным обследованиям относится УЗИ, дуоденальное зондирование и рентгеновские исследования.
Ультразвуковое исследование позволяет измерить диаметр общего жёлчного протока. Обследование проводят до приёма жирной пищи и спустя 45 минут. Перед УЗИ пациента просят съесть что-нибудь жирное или вводят ему холецистокинин — гормон, способствующий сокращению жёлчного пузыря. Если на УЗИ видно, что проток увеличен, значит нарушен отток жёлчи. Это может указывать на дисфункцию жёлчных путей.
Дуоденальное зондирование — это забор жёлчи из двенадцатиперстной кишки с помощью зонда для последующего исследования. С помощью этого метода можно оценить работу жёлчного пузыря и его протоков, выявить в жёлчи бактерий и паразитов, определить предрасположенность к образованию камней.
Манометрия сфинктера Одди — это измерение давления с помощью катетера, который вводят в общий жёлчный и/или панкреатический протоки. Детям манометрия не проводится из-за возможных травм и осложнений, например сквозное повреждение стенки жёлчного пузыря.
Гепатобилиарная сцинтиграфия — это радиоизотопное исследование (т. е. с использованием меченых радионуклидами соединений), с помощью которого можно определить скорость и характер движения жёлчи от печени до двенадцатиперстной кишки. При необходимости процедуру дополняют фармакологическими пробами: Нитроглицерином, Неостигмином и Морфином. Гепатобилиарная сцинтиграфия хорошо подходит для диагностики дискинезии у детей.
Холесцинтиграфия позволяет оценить движение жёлчи. Перед процедурой в организм вводят холецистокинин и безопасный радиоактивный краситель. Затем жёлчный пузырь сканируют, наблюдая за выработкой жёлчи .
Холецистография
ФГДС
Ретроградная эндоскопическая холангиография — это обследование, которое выполняют при помощи рентгеновского и эндоскопического оборудования. Эндоскоп (гибкий длинный шланг с источником света и видеокамерой на входном конце) вводится в двенадцатиперстную кишку через рот и желудок. Далее в просвет общего жёлчного протока помещают катетер, по которому пускают контрастное вещество. Это вещество окрашивает сосуды, что будет видно на снимках. При необходимости во время процедуры из просвета общего жёлчного протока удаляют мелкие камни и устанавливают трубку, облегчающую отток жёлчи.
Магнитно-резонансная холангиопанкреатография (МРХПГ) — неинвазивный метод диагностики с помощью магнитных полей. МРХПГ позволяет получить чёткое изображение желчевыводящих путей и выявить их закупорку.
Дифференциальная диагностика
Симптомы гипотонической дискинезии и дефицита сфинктера Одди схожи с проявлениями хронических болезней желудка, поджелудочной железы и двенадцатиперстной кишки, например дуоденита, язвы желудка, кишечной непроходимости и хронического панкреатита.
Также нужно провести дифференциальную диагностику с паразитарными заболеваниями (описторхозом, клонорхозом), опухолями печёночного изгиба, спаечной болезнью, ишемической болезнью сердца, мочекаменной болезнью и неврологическими патологиями.
Лечение дискинезии жёлчных путей
Лечение ДЖВП должно быть комплексным и поэтапным, методы терапии подбираются индивидуально.
На тактику лечения влияет:
• характер расстройства (гипо- или гиперкинетическая дискинезия);
• степень воспаления жёлчных протоков, двенадцатиперстной кишки и жёлчного пузыря;
• выраженность симптомов.
Диета при ДЖВП
При лечении дискинезии важно соблюдать диету. Питаться нужно небольшими порциями примерно 5–6 раз в день. Следует ограничить жареную пищу, шоколад, какао, кофе и газированные напитки. При гипертонической форме рекомендуется избегать продуктов, вызывающих сокращение жёлчного пузыря: жирное мясо, рыбу, птицу, наваристые бульоны и другую жирную пищу, лук, чеснок, маринады, копчёности, горох и фасоль. При гипотонической форме в рацион должны входить овощи, фрукты, сметана, сливки, яйца, растительное и сливочное масло.
Медикаментозная терапия
Одновременно с диетой проводится медикаментозное лечение. Основная терапия ДЖВП — это желчегонные препараты. Длительность лечения индивидуальна, в среднем курс длится две недели. Затем его прерывают примерно на месяц, что позволяет предотвратить истощение клеток печени и развитие устойчивости к лекарствам.
При гиперкинетической дискинезии применяют спазмолитики, седативные средства, фитотерапию и физиотерапию (электрофорез со спазмолитиками). Врач может назначить урсодезоксихолевую кислоту, метионин, незаменимые фосфолипиды, а также препараты на основе расторопши, куркумы, артишока и тыквенных семечек. При таком типе дискинезии также показаны гепатопротекторы, которые защищают печень и протоки от повреждения жёлчью.
При гипокинетической дискинезии используют холинокинетики — препараты, повышающие тонус жёлчного пузыря. Желчегонным действием обладают многие растения: барбарис, бессмертник, стебли и почки кукурузы, стебли и корень лопуха, горькая полынь, рябина, хмель, брусника, майоран, календула, одуванчик, корень ревеня.
Препараты для лечения заболеваний жёлчного пузыря и желчевыводящих путей:
• Гимекромон — действует как спазмолитик, желчегонное средство и предупреждает развитие желчнокаменной болезни, улучшая циркуляцию жёлчи.
• Мебеверин (Дюспаталин) — обладает двойным действием: расслабляет мышцы жёлчного пузыря и желчевыводящих путей, а также сокращает эти же мышцы в нужных участках, тем самым предотвращая гипотонию.
• Тримебутина малеат (спазмолитик), Гиосцина бутилбромид (применяют при печёночной колике).
Тонизирующие или седативные препараты назначают, учитывая состояние нервной системы пациента. К тонизирующим средствам относится кофеин и женьшень, к седативным — бромиды, настойки валерианы и пустырника.
Также по назначению врача может проводиться тюбаж — выведение скопившейся жёлчи. Эффективен тюбаж с минеральной водой: пациент выпивает натощак 100–150 мл подогретой воды и 45 минут лежит на правом боку под тёплой грелкой. В минеральную воду можно добавлять сорбит и сульфат магния.
Хирургическое лечение
При ДЖВП может проводиться холецистэктомия — удаление жёлчного пузыря. Операция нужна в тех случаях, когда самочувствие не улучшается после консервативной терапии. По мнению некоторых авторов, холецистэктомия не требуется, если симптомы сохраняются меньше трёх месяцев.
Перед проведением холецистэктомии потребуется полное лабораторное и инструментальное обследование, включая анализы на ферменты печени, связанный билирубин, амилазу и липазу. Результаты анализов должны быть в норме, только после этого можно проводить операцию .
Выделяют два вида холецистэктомии: открытую и лапароскопическую. Лапароскопическая операция безопаснее, чем открытая. Её выполняют через несколько небольших проколов в брюшной стенке с помощью специального инструмента — лапароскопа.
Открытая холецистэктомия проводится при остром воспалении жёлчного пузыря и противопоказаниях к лапароскопической операции.
Прогноз. Профилактика
Дискинезия жёлчных путей — это хроническое заболевание, но при соблюдении диеты и правильной терапии болезнь протекает без обострений. Без лечения может развиться калькулёзный холецистит и холангит.
Холецистэктомия эффективна в 80—90 % случаев. Через год после операции нормальное самочувствие сохраняется у 50–70 % пациентов .
Для профилактики дискинезии нужно правильно питаться, есть меньше острой, жареной и копчёной пищи. Рекомендуется избегать стрессовых ситуаций, не курить, быть физически активным и лечить хронические очаги инфекции.
