Что такое подагра и каковы симптомы подагры?
Подагру называют мужской болезнью, ведь мужчины страдают от нее гораздо чаще женщин.
Лидия Штандель
кардиолог, ревматолог, ООО «Институт Здоровья»
— Полностью вылечиться от подагры невозможно. Но с помощью соответствующего рациона питания можно снизить уровень мочевой кислоты в крови, уменьшить частоту приступов, замедлить разрушение суставов и продлить периоды ремиссии. Поэтому диета при подагре играет очень важную роль и составляет неотъемлемую часть терапии.
Симптомы подагры:
• обычно очень сильная суставная боль, которая быстро нарастает и проходит через несколько часов или суток;
• припухлость сустава;
• покраснение кожи над суставом.
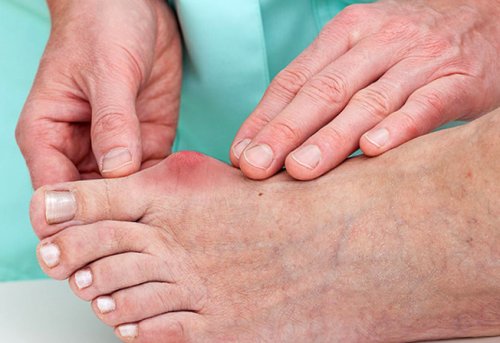
Также могут наблюдаться повышенная температура тела, слабость, усиленное потоотделение.
Причины подагры
Причина подагры — гиперурикемия. Это состояние, при котором в организме накапливается слишком много мочевой кислоты в результате расщепления химического вещества, называемого пурином (содержится во многих продуктах питания). Сами по себе пурины безопасны. В организме здорового человека они распадаются и выводятся с мочой.
В зависимости от механизма развития заболевания различают три вида подагры:
• Почечная — начинается из-за проблем с почками, так как затрудняется выведение мочевой кислоты из организма.
• Смешанная — сочетает в себе причины метаболической и почечной: мочевая кислота излишне образуется и при этом не выводится в нужном количестве.
Подагра также бывает первичная и вторичная.
Первичная обусловлена генетически.
Вторичная возникает в результате болезней:
• сопровождающихся избыточным образованием мочевой кислоты (гемолитическая анемия, гемобластозы, псориаз и т. д.);
• нарушающих процесс выведения мочевой кислоты из организма (например, заболевания почек).
Подагра считается преимущественно мужским заболеванием
Особенно в зоне риска мужчины после 40 лет — они заболевают в 3—4 раза чаще, чем женщины. Женщины гораздо реже страдают от подагры до наступления менопаузы, поскольку гормон эстроген, выделяющийся во время их репродуктивного цикла, способствует выведению мочевой кислоты из организма. После менопаузы шансы заболеть подагрой у женщин возрастают.
Надо отметить, что возраст женской подагры заметно «помолодел». Она все чаще встречается у молодых женщин с гинекологическими проблемами и ранним климаксом. При этом у них болезнь протекает в более тяжелой форме.
Также к факторам, повышающим вероятность развития гиперурикемии, относятся:
• избыточный вес;
• сердечная недостаточность;
• гипертония;
• устойчивость к инсулину;
• диабет;
• регулярный прием мочегонных средств.
Хроническая и обострившаяся подагра: что происходит?
Вспышки подагры начинаются внезапно и могут длиться несколько дней или недель. За этими острыми периодами следует длительная ремиссия — недели, месяцы или годы без симптомов, прежде чем случится новое обострение. Во время острой фазы локальная температура сустава может подниматься до 38—40 градусов Цельсия.
Примерно в половине случаев подагра начинается с одного сустава. Чаще всего от нее страдает большой палец ноги (первый плюснефаланговый сустав стопы), стопы, лодыжки, колени, локти, запястья, пальцы рук. Тазобедренный и плечевой подагрический артрит встречаются реже.
Если человек не обращается к врачу и не начинает лечение артрита, каждый последующий приступ становится сильнее, а периоды ремиссии между ними укорачиваются.
Когда подагра переходит в хроническую стадию, вокруг сустава образуются тофусы (tofus — с латинского переводится как «пористый камень») — единичные или множественные узелки белого и желтого цвета.
Визуально врач может диагностировать болезнь во время обострения, когда сустав горячий, опухший и болезненный. Подагру также можно установить с помощью лабораторного теста на выявление кристаллов мочевой кислоты в пораженном суставе, рентгеновских снимков и лабораторных анализов крови.
Что нельзя есть при подагре?
Ревматолог Лидия Штандель поясняет:
При подагре категорически нельзя есть следующие продукты:
• жирное красное мясо (говядина, баранина и свинина) и жирная птица;
• мясные субпродукты, такие как печень и почки;
• молочные продукты высокой жирности;
• мясные, рыбные, грибные бульоны;
• грибы в любом виде;
• икра рыб;
• бобовые: фасоль, соя, горох, чечевица;
• арахис и арахисовая паста;
• сладкие газированные напитки;
• сдобная и сладкая выпечка;
• шоколад;
• соленый сыр;
• копченые продукты, а также острые и сильносоленые: специи, приправы;
• малина, калина, клюква, инжир;
• крепкий кофе и чай;
• алкоголь — особенно противопоказаны пиво и дистиллированные ликеры.
Что можно есть при подагре?
Для профилактики подагры и облегчения ее симптомов необходимо включить в рацион следующие продукты:
• вегетарианские супы: щи, овощные, окрошка, свекольник и т. д.;
• нежирное вареное или запеченное мясо, птица и рыба;
• кисломолочные продукты, молоко, творог;
• яйца (одно в день);
• крупы (в умеренном количестве);
• свежие, термически обработанные или квашеные овощи;
• фрукты и ягоды;
• корнеплоды;
• хлеб (2 сорт);
• нежирная рыба;
• курица, индейка, кролик;
• чернослив;
• вишня;
• цитрусовые;
• орехи — лесные, миндаль, кешью, грецкие и кедровые;
• цикорий;
• некрепкий зеленый и травяной чай;
• некрепкий кофе с нежирным молоком;
• мед, пастила, мармелад.
• Необходимо ежедневно пить не менее 1,5—2 литров воды, а в периоды обострений — по три литра в день.
С осторожностью нужно есть рыбу и морепродукты, которые содержат пурины
К таким морепродуктам относятся креветки, мидии, морские гребешки, анчоусы, сардины, тунец, форель. Общая польза для здоровья от их употребления может превышать риски, присутствующие при подагре. Поэтому умеренные порции рыбы и морепродуктов можно включать в рацион питания — естественно, наблюдая за реакцией своего организма.
Врач может, помимо диеты и приема лекарств от подагры, рекомендовать прием витамина С, поскольку он способствует выведению мочевой кислоты.
Питание при подагре — пример диеты
Общие принципы диеты при подагре аналогичны рекомендациям по здоровому питанию.
Рацион питания на неделю для людей, страдающих от подагры
Варианты 1-го завтрака:
• сырники, фруктовое желе / джем / мед, кефир;
• творожная запеканка, морковно-яблочный сок;
• овсянка с яблоком, домашний компот;
• гречневая каша, тост с вареньем, нежирное молоко.
Варианты 2-го завтрака:
• нежирный йогурт со злаками;
• яйцо отварное, салат морковь + тыква;
• хлопья с нежирным молоком;
• молочный суп;
• фрукты с нежирными сливками;
• чай с мармеладом, медом или пастилой.
Варианты обеда:
• молочный суп, кабачковые котлеты с картофелем, домашний компот;
• суп с кабачками, отварная рыба, картофельное пюре;
• овощной суп, салат из капусты, томатный сок;
• гречка, котлета из говядины, тушеная капуста, сок;
• вегетарианский борщ, морковные котлетки, молоко;
• тушеные овощи, кефир;
• картофельный суп с перловкой, блинчики, компот.
Варианты полдника:
• творог с фруктами;
• фруктовый кисель, фрукты;
• фрукты или ягоды;
• кефир, фрукты;
• сок морковно-яблочный.
Варианты ужина:
• овощные голубцы, некрепкий чай или травяной отвар;
• салат (яйцо, морковь, сухарики, сметана), кукурузная каша, ряженка;
• овсянка, запеченные овощи, некрепкий чай;
• рис с болгарским перцем, блинчики с фруктами, компот;
• салат из свежих овощей, отварное или запеченное куриное филе, домашний морс;
• сырники с бананом, отвар из трав.
Из перечисленных вариантов блюд вы сможете составить разнообразное меню на каждый день.
Западные специалисты также предлагают свои варианты меню на день:
Завтрак
• цельнозерновые несладкие хлопья с обезжиренным или нежирным молоком;
• 1 чашка свежей клубники;
• кофе;
• вода.
Обед
• обжаренные ломтики куриной грудки в цельнозерновом рулете с горчицей;
• смешанный зеленый салат с овощами, одной столовой ложкой кедровых орехов и заправкой из бальзамического уксуса и оливкового масла;
• обезжиренное молоко или вода.
Полдник
• 1 чашка свежей вишни;
• вода.
Ужин
• запеченный лосось;
• запеченная или приготовленная на пару зеленая фасоль;
• 1/2—1 чашка цельнозерновой пасты с оливковым маслом;
• нежирный йогурт;
• травяной чай.
Соблюдение такой диеты поможет ограничить выработку мочевой кислоты и усилить ее выведение. Конечно, от болезни она не избавит, но поможет уменьшить количество приступов, и они будут не столь тяжелыми.
Образ жизни при подагре
Для людей с избыточным весом или ожирением очень важно уменьшить массу тела
Это необходимо, чтобы снизить давление на суставы, особенно на бедра и колени. После того как вес нормализуется — боль ослабнет и замедлится прогрессирование болезни.
Регулярно посещайте своего лечащего врача и следуйте назначенному плану лечения. Это особенно важно, если у вас, помимо подагры, есть сопутствующие хронические заболевания.
Подагра: определение болезни
Причины подагры
Факторы риска подагры
Классификация подагры
Симптомы подагры
Осложнения подагры
Диагностика подагры
Лечение подагры
Прогноз и профилактика подагры
Подагра: определение болезни
Подагра — форма поражения суставов с крайне болезненными обострениями, при которой в суставах и вокруг них откладываются кристаллы мочевой кислоты (ураты), продукта распада пуриновых азотистых оснований. Обычно подагра поражает сустав большого пальца ноги, но может затронуть и лодыжку, колено, локоть, запястье или палец руки.
Чаще всего мочевая кислота накапливается в суставе большого пальца ноги, из-за этого он опухает и болит
Название заболеванию дали древние греки. В переводе с греческого ποδάγρα — это «капкан для ноги». Заболевший и правда будто попадает в капкан: ощущает резкую сильную боль, которая пронзает сустав, а кожа над ним краснеет, отекает и словно горит. «Капкан» отпускает обычно через час‑два, но может продержаться и несколько часов, а то и суток.
Поначалу приступы подагры довольно быстро проходят и порой могут не повторяться недели и месяцы. Но без лечения воспаление суставов постепенно прогрессирует и однажды может привести к их разрушению. Каждый следующий приступ может становиться дольше и сильнее, а воспаление распространяется на другие суставы.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) подагра отнесена к подклассу кристаллических артритов и обозначается кодом М10.
В зависимости от формы болезни выделяют 6 подгрупп.
Подгруппы подагры (по МКБ-10):
• М10.0 — «Идиопатическая подагра»;
• M10.1 — «Свинцовая подагра»;
• M10.2 — «Лекарственная подагра»;
• M10.4 — «Другая вторичная подагра»;
• M10.9 — «Подагра неуточнённая».
Распространённость
Распространённость подагры в западных странах составляет 1,5–2,5%. Причём большинство пациентов — мужчины (80–90%). У женщин заболевание развивается реже. Учёные связывают это с влиянием женского полового гормона эстрогена. Дело в том, что он способствует выведению мочевой кислоты с мочой и снижению её уровня в крови. После менопаузы выработка эстрогена у женщин замедляется, поэтому риск развития подагры повышается. Так, в пожилом и старческом возрасте количество больных подагрой среди мужчин и женщин примерно одинаково.
Как правило, первый приступ подагры возникает у людей 30–60 лет. Болезнь в более раннем возрасте обычно связана с явной наследственной предрасположенностью.
Причины подагры
Долгое время подагру называли «королевской болезнью» или «болезнью аристократов». Дело в том, что заболевшие в большинстве случаев вели роскошную жизнь: пили вино и ели много мяса.
Питание
В норме мочевая кислота отфильтровывается из крови почками и выводится из организма с мочой. Но если её поступает в разы больше, чем успевает выводиться, или почки работают недостаточно эффективно, она накапливается и постепенно кристаллизуется.
Продукты, богатые пуринами:
• красное мясо;
• мясные субпродукты;
• бекон и другие копчёности;
• моллюски (мидии, креветки);
• газированные сладкие напитки, пакетированные соки с добавленным сахаром;
• алкоголь, в частности пиво и красное вино.
Пиво — рекордсмен по содержанию пуринов и один из важных триггеров подагры
Но регулярное злоупотреблений богатой пуринами пищей не обязательно обернётся подагрой, есть и другие причины болезни.
Наследственность
Фруктоземия
Синдром Келли — Сигмиллера
Синдром Леша — Нихана — наследственное заболевание, характеризующееся увеличением синтеза мочевой кислоты, избыток которой постепенно откладывается в суставах в виде кристаллов.
Медуллярная кистозная болезнь почек — наследственное заболевание почек, быстро приводящее к терминальной стадии почечной недостаточности.
Хронические заболевания
Некоторые хронические заболевания прямо или косвенно влияют на функцию почек. В результате мочевая кислота не выводится как следует или, напротив, усиленно вырабатывается в организме.
Заболевания, ассоциированные с подагрой:
• почечная недостаточность;
• сердечная недостаточность;
• сахарный диабет;
• гемолитическая анемия (патология, при которой усиленно разрушаются красные клетки крови — эритроциты);
• гипертоническая болезнь;
• гипотиреоз (снижение функции щитовидной железы);
• лимфома — злокачественное новообразование лимфоидной ткани;
• псориаз.
Приём некоторых лекарств
• мочегонные,
• средства для лечения болезни Паркинсона,
• препараты витамина B3.
Роль мочевой кислоты в развитии подагры
Мочевая кислота, а точнее её соли (ураты), может накапливаться в суставах и окружающих тканях. Это происходит при высоком уровне кислоты в крови. Причём он может никак не проявляться долгое время, но в какой-то момент при избытке кислоты из неё формируются твердые кристаллы, которые оседают в суставах и окружающих тканях, вызывая сильную боль.
Кристаллы мочевой кислоты как иглы впиваются в ткани и провоцируют воспаление и боль
Факторы риска подагры
Наиболее распространённые факторы риска, которые не связаны напрямую с увеличением уровня мочевой кислоты в крови, — лишний вес, сидячий образ жизни, гипертония и др.
Лишний вес
Чем больше лишних килограммов, тем выше вероятность заболеть. По данным исследований, риск подагры среди людей с избытком абдоминального жира составляет 47,4%, а у людей со здоровым весом почти в два раза ниже — 27,3%.
Абдоминальный жир — это разновидность жира, который накапливается в области живота и вокруг внутренних органов
Другие факторы
Многие из факторов риска хронических заболеваний вроде сахарного диабета и сердечно-сосудистых патологий связаны и с подагрой: высокое кровяное давление (выше 130/85 мм рт. ст.), избыток холестерина ЛПНП («плохого») и низкий уровень холестерина ЛПВП («хорошего»), устойчивость клеток к инсулину.
Классификация подагры
Выделяют несколько периодов заболевания, которые отличаются проявлениями и локализацией поражений.
Бессимптомная гиперурикемия — повышение уровня мочевой кислоты в крови без симптомов подагры и доказанных признаков отложения уратов в тканях.
Острый подагрический артрит — повышение уровня мочевой кислоты в крови сопровождается отложением уратов в суставах и околосуставных тканях, воспалением и болезненными приступами. У человека возникает резкая, невыносимая боль в суставе, кожа над ним приобретает синюшный оттенок. Провокаторами приступа могут выступать злоупотребление алкоголем, переедание, интенсивная физическая нагрузка, инфекционные заболевания, погрешности в диете. Хотя зачастую подагрические атаки возникают без видимых причин. При рентгенологическом исследовании выявляются отложения солей мочевой кислоты в суставах и околосуставных тканях.
Межприступный (интервальный) период развивается после острого болевого приступа, если человек не получил лечения. Повторный приступ, как правило, возникает в течение года или раньше. Отложения уратов сохраняются.
Хронический подагрический артрит и хроническая тофусная подагра развиваются при длительном стаже заболевания. Время между приступами сокращается, человек ощущает постоянную ноющую боль в суставе. Кроме того, сустав начинает деформироваться, ограничивается его подвижность. При рентгенологическом исследовании выявляются подкожные «узлы» (тофусы) из кристаллов мочевой кислоты, но они могут быть видны и невооруженным глазом. Сами тофусы, как правило, безболезненны, но кожа над ними может изъязвляться и инфицироваться.
Симптомы подагры
Первые симптомы подагры почти всегда возникают неожиданно и часто ночью или в утренние часы. Отчасти это связано с тем, что ночью человек не пьёт и концентрация мочевой кислоты в крови увеличивается, а на фоне небольшого снижения температуры тела она легче кристаллизуется.
Человек может проснуться с ощущением, что сустав (чаще всего большого пальца ноги) горит. Поражённое место при этом действительно горячее, опухшее и чрезвычайно болезненное. Даже прикосновение простыни или одежды может казаться невыносимым.
После того как боль утихнет, дискомфорт в суставе может длиться от нескольких дней до нескольких недель. После обострения наступает фаза ремиссии: недели, месяцы и даже годы могут пройти без повторения симптомов.
Симптомы острой подагры:
• внезапная сильная боль в суставе. Некоторые сравнивают её с болью при переломе, ожоге или описывают как «ощущение впившегося стекла»;
• отёк и покраснение кожи над поражённым суставом;
• боль при движении.
Острый приступ подагры, как правило, проходит за 4–12 часов
Симптомы хронической подагры:
• «узлы» под кожей или внутри сустава — тофусы;
• деформация сустава;
• ограничение подвижности.
Большинство тофусов развиваются на большом пальце ноги, вокруг пальцев рук или на локте
Осложнения подагры
Без лечения подагра приводит к постоянной боли в поражённом суставе, ограничению подвижности и даже инвалидности. Кроме того, высокая концентрация мочевой кислоты токсична для почек и может стать причиной мочекаменной болезни и острой мочекислой нефропатии — состояний, которые способны привести к острой почечной недостаточности из-за закупорки почечных канальцев кристаллами мочевой кислоты.
Симптомы острой почечной недостаточности:
• резкое снижение объёма выделяемой мочи,
• высокое кровяное давление,
• тошнота,
• усталость,
• сбивчивое дыхание,
• отёк ног (реже рук),
• «уремический мороз» — мочевая кислота выделяется с потом и кристаллизуется на коже.
Кроме того, к серьёзным осложнениям подагры относятся повышение артериального давления и ишемическая болезнь сердца.
Диагностика подагры
Если у человека появилась резкая нестерпимая боль в суставе, поднимается температура, ухудшается самочувствие, нужно как можно скорее обратиться к врачу-терапевту или вызвать его на дом.
К какому врачу обращаться при подозрении на подагру
Как правило, люди сначала обращаются к врачу-терапевту, который, при подозрении на подагру, направляет их дальше к профильному специалисту — врачу-хирургу или ревматологу. Лечением подагры у детей занимается врач-педиатр или детский ревматолог.
На консультации врач проведёт опрос и осмотр и, возможно, назначит инструментальные и лабораторные исследования.
Осмотр
При подозрении на подагру врач уточнит, что предшествовало приступу. К возможным причинам обострения относятся переедание, злоупотребление алкоголем, интенсивные физические нагрузки или недавно перенесённое инфекционное заболевание.
Во время осмотра врач оценит состояние суставов: при подагре поражённый сустав опухает, кожа над ним может стать чуть синюшной, а под ней могут ощущаться «узлы» — тофусы. При надавливании на сустав человек может жаловаться на резкую стреляющую боль.
Лабораторные методы исследования
Для диагностики назначают анализ крови на мочевую кислоту. Превышение её значений одновременно с характерными симптомами — повод для дальнейшего прицельного исследования суставной жидкости.
1.52. Вен. кровь (+150 ₽) 1 день
Вен. кровь (+150 ₽) 1 день
19 бонусов на счёт
190 ₽
Анализ суставной (синовиальной) жидкости используется для выявления уратов. При подагре в образце обнаруживаются кристаллы моноурата натрия.
16.12. 2 дня
2 дня
42 бонуса на счёт
420 ₽
27.113. Вен. кровь (+150 ₽) 1 день
Вен. кровь (+150 ₽) 1 день
126 бонусов на счёт
1 260 ₽
9.1. 1 день
1 день
25 бонусов на счёт
250 ₽
Кроме того, врач может назначить исследования крови для выявления маркеров воспаления — СОЭ и С-реактивного белка. Их высокий уровень отражает тяжесть воспалительной реакции.
3.3.1. Вен. кровь (+150 ₽) Колич. 1 день
Вен. кровь (+150 ₽) Колич. 1 день
17 бонусов на счёт
170 ₽
1.50. Вен. кровь (+150 ₽) Колич. 1 день
Вен. кровь (+150 ₽) Колич. 1 день
33 бонуса на счёт
330 ₽
Инструментальные методы исследования
Рентгенография и компьютерная томография позволяют оценить состояние сустава и выявить деформацию или другие изменения в нём. Кроме того, такие исследования позволяют исключить другие причины боли в суставах, например травму, ревматоидный артрит или инфекцию. Также на рентгене и КТ хорошо видны тофусы и участки разрежения костной ткани.
Ультразвуковое исследование назначают, чтобы выявить кристаллы мочевой кислоты в суставе и подтвердить диагноз «подагра».
Диагностические критерии подагры
Диагностические критерии подагры:
• Характерные симптомы острой подагры (внезапная сильная боль в суставе, отёк и покраснение кожи над поражённым суставом, боль при движении).
• Воспаление ярче всего проявляется в первые сутки.
• Воспаление определяется в одном суставе.
• Покраснение кожи над поражённым суставом.
• Отёк и боль в суставе.
• Поражение сустава с одной стороны.
• Под кожей определяются тофусы и образования, напоминающие их.
• Асимметричный отёк суставов.
• Высокий уровень мочевой кислоты в крови.
• В суставной жидкости обнаружены кристаллы мочевой кислоты.
• Стерильная синовиальная жидкость.
• Кисты в кости (видно на рентгенограмме).
Лечение подагры
Для терапии подагры используют два вида лекарств. Первые уменьшают воспаление и боль во время приступа. Вторые снижают уровень мочевой кислоты в крови и помогают избежать рецидивов, а также предупредить возможные осложнения: формирование камней в почках или деформацию сустава.
Препараты, которые снимают боль и воспаление во время приступа: безрецептурные и рецептурные обезболивающие, специальные противоподагрические средства, а также кортикостероиды — в виде таблеток или инъекций.
Препараты, которые снижают уровень мочевой кислоты в крови, могут блокировать её синтез или улучшают выведение почками, чтобы кислота не задерживалась в организме. Такие препараты могут спровоцировать приступ подагры в начале приёма, но отменять их без согласования с врачом не следует. Для профилактики подагрических атак могут назначить противоподагрические средства в низких дозах.
Как облегчить боль во время приступа подагры
Поскольку симптомы подагры, как правило, усиливаются в первые пару часов, быстрые действия помогут минимизировать боль и сократить период восстановления.
Чтобы облегчить болевые ощущения, следует сразу использовать нестероидные противовоспалительные препараты. Если болит нога, нужно положить её на подушку или другую возвышенность, чтобы уменьшить дискомфорт. Кроме того, справиться с неприятными ощущениями помогает прикладывание пакета со льдом на поражённый сустав.
Боль в воспалённом суставе ослабевает, когда он не нагружается дополнительно. Поэтому, если при обострении подагры понадобится выйти из дома, лучше использовать трость или костыль.
Диета при подагре
Лекарства — наиболее эффективный способ снизить концентрацию мочевой кислоты в крови, замедлить прогрессирование подагры и сократить число подагрических атак. Но чтобы сделать лекарственную терапию более эффективной, необходимо дополнять её изменениями в образе жизни.
Диета помогает снизить уровень мочевой кислоты в крови, позволяет уменьшить риск повторных приступов и замедлить поражение суставов. Главное в такой диете — отказ от продуктов, содержащих пурины.
Продукты, употребление которых стоит исключить или минимизировать при подагре:
• сладкие кондитерские изделия (печенье и торты);
• алкоголь, особенно красное вино и пиво;
• субпродукты;
• красное мясо;
• морепродукты (креветки, мидии);
• жирные сорта рыбы (скумбрия, тунец, сельдь, лосось, анчоусы).
Какие продукты стоит включить в рацион при подагре
Овощи
Белки в молочных продуктах помогают естественным образом снизить уровень мочевой кислоты в крови.
Растительный белок
Диета при подагре может обернуться дефицитом белка, потому что человек уменьшает потребление мяса и морепродуктов. Тофу, фасоль, горох и чечевица содержат белки растительного происхождения и помогут придерживаться сбалансированной диеты.
Витамин С
Ежедневное употребление 500 мг витамина С может быть эффективным способом снижения частоты приступов подагры. Дело в том, что он помогает организму выводить мочевую кислоту. Чтобы не пить БАД, можно разнообразить свой рацион богатыми витамином продуктами.
Продукты, богатые витамином С:
• шиповник,
• сладкий перец,
• смородина,
• облепиха,
• петрушка,
• укроп,
• капуста,
• киви,
• цитрусовые фрукты.
Вишня
Учёные обнаружили, что употребление вишни снижает уровень мочевой кислоты в крови и защищает от рецидивов подагры. Вишня и натуральный вишнёвый сок содержат высокие уровни веществ (антоцианов), которые помогают справиться с болью и воспалением, связанными с приступами подагры.
Прогноз и профилактика подагры
Подагра — хроническое заболевание, от которого невозможно полностью вылечиться. Но лекарства и изменение образа жизни помогают избежать острых приступов и замедляют прогрессирование заболевания. Без лечения прогноз подагры неблагоприятный: со временем суставы деформируются и разрушаются, человек может оказаться в инвалидном кресле.
Способы профилактики подагры:
• регулярная физическая активность;
• контроль здорового веса;
• сокращение употребления алкоголя;
• отказ от курения.
• Приложение к приказу Министерства здравоохранения Российской Федерации от 20 декабря 2012 года № 1132н «Стандарт первичной медико-санитарной помощи при первичном коксартрозе, ревматоидном артрите, подагре с поражением тазобедренных суставов, остеонекрозе и кистах головки бедренной кости».
Частые вопросы
Что такое подагра?
Как проявляется подагра?
Как правило, человек узнаёт о подагре после первого подагрического приступа. Он проявляется острой суставной болью, чаще в суставе большого пальца ноги. Кроме того, кожа над суставом краснеет и становится горячей. После того как боль схлынет, дискомфорт в суставе может длиться от нескольких дней до нескольких недель.
Чем опасна подагра?
Без лечения суставы разрушаются и деформируются, а соли мочевой кислоты могут откладываться в мягких тканях, формировать кристаллы в почках, приводя к мочекаменной болезни. В тяжёлых случаях может развиться состояние, известное как острая мочекислая нефропатия, приводящее к острой почечной недостаточности, вызванной закупоркой почечных канальцев кристаллами мочевой кислоты.
Можно ли вылечить подагру навсегда?
Подагра — хроническое заболевание, от которого невозможно полностью вылечиться. Но лекарства и изменение образа жизни помогают избежать острых приступов. Без лечения прогноз подагры неблагоприятный, со временем суставы деформируются и разрушаются, человек может оказаться в инвалидном кресле.
Как предупредить приступы подагры?
Лекарства — наиболее эффективный способ снизить концентрацию мочевой кислоты в крови, замедлить прогрессирование подагры и сделать подагрические атаки максимально редкими. Предупредить приступы также помогает диета, главное в которой — отказ от продуктов, содержащих пурины.
