Причины
В отдельных случаях симптоматика патологии проявляется на фоне хронических интоксикаций человеческого организма, дифтерии, авитаминоза или сахарного диабета. Заболевание может развиться при уремии, циррозе печени, поражения почек, гипотиреозе или раке. Длительный прием пациентом амиодарона, изониазида или метронидазола может привести к манифестации полиневропатии.
Виды
Неврологи выделяют два вида полинейропатий на основании патогенетических признаков поражения периферических нервов — аксональный и демиелинизирующий. Первая форма заболевания поражает длинные цилиндрические отростки нервных клеток, называемые аксонами. Вторая провоцирует утрату миелина миелинизированными нервными волокнами. Поздние стадии аксональных расстройств сопровождаются демиелинизацией. Первичные демиелинизирующие полиневропатии осложняются вторичным поражением цилиндрических отростков нервных клеток.

Изучение этиологии заболевания позволяет неврологам выделить наследственные, аутоиммунные, метаболические, алиментарные, токсические и инфекционно-токсические полиневропатии.
Симптоматика патологии
Во время осмотра пациента невролог выявляет признаки поражения моторных, сенсорных и вегетативных волокон. Степень вовлеченности этих структур в патологический процесс определяет клиническую картину заболевания. Так, при обнаружении у мужчин и женщин профессиональной полинейропатии неврологи фиксируют сенсорно-вегетативные симптомы (которые связаны с регулярной фиксацией мышц в состоянии статического напряжения).

Диагностика

Ключевым аппаратным методом диагностики полиневропатии остается электромиография. В ходе процедуры врачи исследуют биоэлектрические потенциалы мышц пациента. ЭМГ позволяет оценить интенсивность патологического процесса и исключить из анамнеза ребенка или взрослого другие неврологические заболевания.
Лечение
Терапия наследственных форм полинейропатии носит симптоматический характер. Аутоиммунные расстройства доводятся до стадии ремиссии. Диабетический, алкогольный и уремический типы патологии требуют сочетания медикаментозной терапии и ЛФК. На фоне дифтерийной полиневропатии пациентам назначается искусственная вентиляция легких.
Современная фармакология не может предложить страдающим от полинейропатий лицам препараты, эффективно устраняющие повреждения цилиндрических отростков нервных клеток или миелинизированных нервных волокон. Паллиативная терапия включает витаминные комплексы и нейротрофические средства.

Лечение диабетической полинейропатии нижних конечностей осуществляется не только неврологом — пациенту необходима консультация эндокринолога. При интенсивных болях мужчины и женщины получают трициклические антидепрессанты, прегабалин и габанетин.
Симптоматика токсических полиневропатий становится менее явной при исключении контактов ребенка или взрослого с токсином. При интоксикации лекарственными препаратами врач корректируют суточную дозу, получаемую пациентом.
Хирургическое вмешательство на фоне полинейропатии выполняется при деформации стоп и развитии контрактур суставов. В этом случае пациенту предстоит длительный период реабилитации. При лечении уремической полиневропатии ребенку или взрослому может потребоваться трансплантация почки.
Прогноз
При своевременном начале терапии 90% пациентов добиваются полной или частичной ремиссии. Систематические обострения заболевания развиваются у 20–25% детей и взрослых, страдающих от поражений периферических нервов.
Диагностика и лечение полинейропатии в Москве
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения патологий периферических нервов. Прием пациентов осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины.
Вопросы и ответы
Какой врач лечит полинейропатии?
Лечение патологии осуществляется невропатологом. При осложненном течении заболевания пациенту могут потребоваться консультации с другими врачами — терапевтом, токсикологом, эндокринологом, онкологом и т. д.
Существуют ли профилактические меры, позволяющие предотвратить заболевания периферических нервов?
Передаются ли полиневропатии по наследству?
Генетически обусловленные формы заболевания выявляются у 7–10% пациентов. Лицам, страдающим от полиневропатии, следует обратиться в центр планирования семьи. Генетики оценят вероятность развития патологии у будущего ребенка после прохождения потенциальными родителями серии скрининг-тестов.
Определение болезни. Причины заболевания
Полинейропатия (Polyneuropathy) — это группа заболеваний периферической нервной системы, при которых повреждаются периферические нервные волокна, входящие в состав различных нервов. Полинейропатия может быть вызвана множеством причин, но проявляется общими симптомами: слабостью в руках и ногах, онемением, покалыванием и жжением в кистях и стопах.
Полиневропатия и полинейропатия — это разные варианты написания одного и того же термина.
Как часто встречается полинейропатия
Полинейропатией страдает около 2,4 % населения, заболевание чаще встречается среди пожилых людей .
Причины полинейропатии
Выделяют первичные и вторичные полинейропатии. Первичные полинейропатии — это наследственные формы, которые могут сочетаться с поражением других органов и отделов нервной системы. К наследственным полинейропатиям относятся транстиретиновая семейная амилоидная полинейропатия, болезнь Фабри, порфирийная полинейропатия, болезнь Рефсума.
Вторичные полинейропатии встречаются гораздо чаще. В зависимости от причинного фактора их можно разделить на несколько видов:
• Инфекционные и инфекционно-аллергические (с известным и неизвестным возбудителем, аллергические). В эту группу входит синдром Гийена — Барре.
• При воздействии физических факторов: холода, вибрации, радиации, хронических компрессиях (из-за утолщения оболочек вокруг нерва при системных болезнях соединительной ткани) и т. д.
• Сосудистые: при системных заболеваниях соединительной ткани, специфических и неспецифических васкулитах, атеросклерозе.
• Метаболические: при болезнях обмена веществ, дефиците витаминов (алиментарные), эндокринных заболеваниях (например, при сахарном диабете), болезнях печени и почек. Полинейропатия может быть первым проявлением сахарного диабета, чаще всего 2-го типа.
• Паранеопластические (при злокачественных новообразованиях).
Около 20–30 % аксональных полинейропатий, т. е. возникших из-за повреждения длинных отростков нервов, являются идиопатическими: их причину не удаётся выявить, несмотря на полную диагностику . Иногда поиск причины полинейропатии может затянуться на месяцы. Это связано с многообразием провоцирующих факторов и трудностями при сборе анамнеза: пациенты не всегда честно рассказывают о вредных привычках и часто не знают, чем болели родственники.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы полинейропатии
Клиническая картина полинейропатий типична и проявляется следующими симптомами:
• . При заболевании развиваются периферические парезы — снижается мышечная сила и тонус, атрофируются мышцы, угнетаются или исчезают рефлексы. Постепенно слабеют и уменьшаются в размерах мышцы рук и ног, чаще в стопах, голенях и кистях. Пациенты быстро устают при ходьбе, подъёме по лестнице и занятиях спортом, не могут встать на носки и пятки, взять и удержать тяжёлые предметы, чувствуют неловкость в руках, отмечают шаткость при ходьбе.
• Снижается или исчезает чувствительность к боли и температуре, преимущественно в стопах, голенях и кистях. Немеют руки и ноги, пациенты не различают горячую и холодную воду, могут поранить ногу, наступить на что-то острое и не заметить этого, так как не чувствуют боли.
• . Истончается кожа и изменяется её окраска, утолщаются ногтевые пластины. Эти изменения связаны с тем, что периферические нервы не только обеспечивают движения мышц, но и питают мышцы и кожу.
• ортостатическая гипотензия — давление снижается при перемене положения тела, например когда человек сидел или лежал, а потом резко встал;
• ригидный пульс, т. е. исчезновение его физиологической нерегулярности;
• пониженное потоотделение;
• запоры и диарея;
Патогенез полинейропатии
Периферической называют ту часть нервной системы, которая не входит в центральную нервную систему, т. е. нервы за пределами головного и спинного мозга.
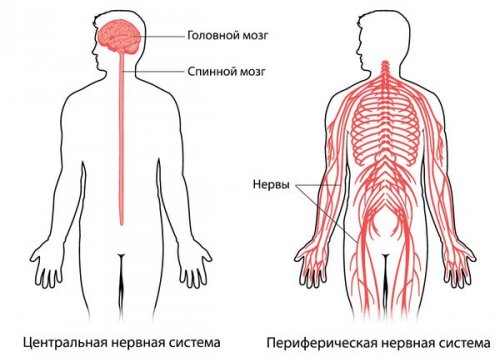
Периферическую нервную систему образуют длинные отростки нервных клеток, тела которых залегают в спинном мозге, стволе головного мозга, спинномозговых и вегетативных узлах. Эти длинные отростки называют аксонами. Аксоны получают питание из тела нервных клеток .
Выделяют два типа нервных волокон: тонкие (безмиелиновые) и толстые (миелиновые). Миелин окружает аксон прерывистой электроизолирующей оболочкой, благодаря чему возбуждение передаётся быстрее. Этому способствуют перехваты Ранвье — периодические участки, не покрытые миелином.
Полинейропатии делят на два основных класса:
• аксонопатии, или аксональные полинейропатии, — повреждён непосредственно сам аксон;
• миелинопатии, или демиелинизирующие полинейропатии, — поражена миелиновая оболочка аксона.
Зачастую при поражении миелиновой оболочки позже повреждается и сам аксон, а при первичном повреждении аксона со временем разрушается и миелиновая оболочка.
Классификация и стадии развития полинейропатии
Формы полинейропатии в зависимости от причины:
• инфекционные и инфекционно-аллергические;
• токсические;
• от воздействия физических факторов;
• метаболические;
• паранеопластические.
По течению полинейропатии могут быть:
• острыми — развиваются от нескольких дней до четырёх недель;
• подострыми — симптомы усиливаются в течение 4–8 недель;
• хроническими — развиваются в течение нескольких месяцев или лет.
По патоморфологическим признакам выделяют аксонопатии и миелинопатии.
По преобладанию симптомов выделяют:
• преимущественно моторные;
• преимущественно сенсорные;
В чистом виде они встречаются редко, чаще развивается сочетанное поражение двух или трёх видов нервных волокон .
Осложнения полинейропатии
К осложнениям полинейропатии можно отнести атрофию мышц и утрату движений в конечностях, тревожные и депрессивные расстройства из-за боли при сенсорных полинейропатиях.
Сбор анамнеза
При диагностике полинейропатии важно выяснить, на что жалуется пациент, какой образ жизни он ведёт и какими болезнями страдают его близкие родственники.
На приёме доктор спрашивает:
• о наличии хронических и онкологических болезней, а также уточняет, проводилась ли химиотерапия;
• о вредных привычках и профессиональных факторах, например работе с тяжёлыми металлами и фосфорорганическими соединениями;
Нужно обязательно рассказать доктору о вредных привычках, в том числе о злоупотреблении алкоголем, а также о том, что предшествовало развитию полинейропатии, например инфекция, боль в животе, голодание и т. д.
Неврологический осмотр
Доктор осматривает кожу, ощупывает мышцы, измеряет окружность рук и ног, оценивает сухожильные, надкостничные рефлексы и чувствительность.
Сухожильные рефлексы проверяют с помощью лёгкого удара неврологическим молоточком по сухожилию мышцы:
• при ударе по ахиллову сухожилию стопа сгибается в области подошвы;
• при ударе по сухожилию четырёхглавой мышцы бедра разгибается голень (проверка коленного рефлекса);
• при ударе по шиловидному отростку лучевой кости рука сгибается в локте и поворачивается кисть (проверка надкостничного рефлекса).
Если рефлексы выпадают, описанные движения не происходят.
Чтобы оценить походку, силу мышц рук и ног, доктор просит пациента встать на носки и пятки, сесть на корточки и встать, лёжа потянуть стопы на себя и от себя, согнуть и разогнуть ноги в коленях, сжать кулаки, согнуть и разогнуть руки в локтях и т. д.
• для оценки температурной чувствительности к коже прикасаются пробирками с тёплой и холодной водой;
• болевую чувствительность проверяют с помощью лёгкого покалывания заострённой деревянной палочкой;
• вибрационную чувствительность исследуют с помощью камертона;
• при оценке суставно-мышечного чувства пациент закрывает глаза, доктор шевелит пальцами его рук и ног, пациент описывает свои ощущения.
Определить интенсивность боли можно с помощью специальных шкал, например DN4 и визуальной аналоговой шкалы (ВАШ). Принцип ВАШ состоит в том, что пациенту предлагают оценить силу боли по 10-балльной шкале, где 0 — это отсутствие боли, а 10 — самая сильная боль, какую он испытывал в жизни. С помощью этой шкалы можно оценить эффективность лечения, сравнив интенсивность боли до него и после.
Лабораторная диагностика
Лабораторная диагностика позволяет установить причину полинейропатии.
К основным лабораторным методам относятся:
• Биохимический анализ крови (глюкоза, гликированный гемоглобин, показатели работы печени, почек).
• Исследование антител к ганглиозидам — информативный метод при моторной мультифокальной и хронической воспалительной демиелинизирующей полинейропатии, синдроме Гийена — Барре и других аутоиммунных невропатиях. Однако повышенный титр антител к GM1-ганглиозидам выявляют у 5 % здоровых людей, зачастую у пожилых пациентов .
• Антитела к ассоциированному с миелином гликопротеину (анти-MAG антитела) — определяются при парапротеинемической полинейропатии и ряде других аутоиммунных полинейропатий.
• Молекулярно-генетический анализ — назначают при подозрении на наследственные мотосенсорные полинейропатии . При анализе берут кровь из вены и отправляют в лабораторию.
Инструментальная диагностика
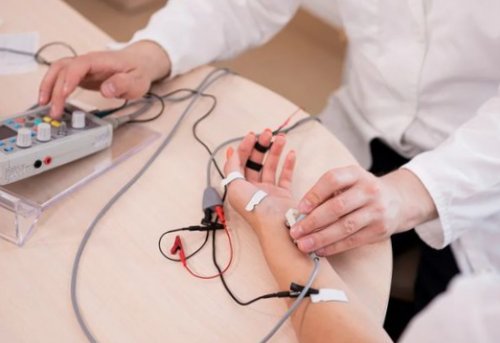
• Стимуляционная электронейромиография (ЭНМГ) — основной метод диагностики полинейропатии, при котором определяется скорость проведения импульса по двигательным и чувствительным нервам. Позволяет подтвердить полинейропатию, определить её тип (аксонопатия или миелинопатия).
• Игольчатая электромиография с оценкой состояния мышц рук и ног — проводится, если результаты стимуляционной ЭНМГ сомнительны: например, пограничные между нормой и патологией, или требуется дифференциальная диагностика между полинейропатией и поражением мышц (миопатией) .
• Ультразвуковое исследование нервов (УЗИ) — позволяет определить, на каком именно участке повреждены нервы.
• Биопсия нервов — при полинейропатии проводится редко, целесообразна при подозрении на васкулит и амилоидную полинейропатию. Чаще всего для биопсии выбирают икроножный нерв .
Лечение полинейропатии
Чтобы вылечить полинейропатию, нужно выявить и устранить причину болезни, а также подавить механизмы её развития.
Методы лечения полинейропатии зависят от основного заболевания:
• при дефиците витаминов — дают рекомендации по питанию и назначают витамины;
• при аутоиммунных воспалительных полинейропатиях — применяют плазмаферез и внутривенно вводят иммуноглобулин .
Чтобы уменьшить нейропатическую боль, применяют:
• медикаментозное лечение — антидепрессанты и антиконвульсанты (препараты для лечения эпилепсии);
• немедикаментозное лечение — психотерапия, методы с биологической обратной связью.
Нестероидные противовоспалительные препараты (НПВС) при нейропатической боли неэффективны .
В терапии диабетической полинейропатии широко применяют препараты тиоктовой кислоты — антиоксиданта, защищающего клетки от повреждения .
Помимо медикаментозного лечения, проводится физическая реабилитация: лечебная физкультура, массаж, методы с биологической обратной связью, физиотерапия (электромиостимуляция) и т. п.
Эффективного лечения наследственных полинейропатий пока не существует . При болезни Рефсума основной метод лечения — это диетотерапия, также может применяться плазмаферез. Пациенту нужно ограничить поступление фитановой кислоты, есть меньше зелёных овощей, говядины, рыбы (тунца, пикши и трески).
Прогноз. Профилактика
Прогноз зависит от течения основного заболевания и своевременного и правильного лечения. Также влияет тип полинейропатии: при миелинопатиях прогноз благоприятнее, чем при аксонопатиях .
Наследственные полинейропатии, как правило, неуклонно прогрессируют, но благодаря их медленному развитию пациенты адаптируются и обслуживают себя самостоятельно до поздних стадий болезни.
Прогноз токсических полинейропатий относительно благоприятный при прекращении интоксикации, например если пациент откажется от алкоголя.
При диабетической полинейропатии с адекватной терапией прогноз тоже относительно благоприятный. Без лечения заболевание прогрессирует, а невропатическая боль снижает качество жизни: пациенты не могут нормально спать и работать .
Профилактика полинейропатии
Людям, занятым на вредном производстве, необходимо регулярно посещать профпатолога. Обычно такие консультации входят в ежегодный профилактический медицинский осмотр.
Пациентам, чьи родственники страдают наследственными формами полинейропатии, желательно обратиться к медицинскому генетику, чтобы определить свой риск развития болезни.
