Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит)
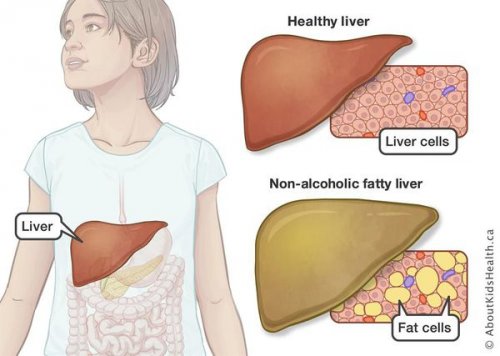
Все эти изменения неуклонно приводят к:
• разрушению клеток печени (неалкогольный стеатогепатит);
• накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
• изменению биохимического состава крови;
• в конечном итоге, циррозу.

В большинстве случаев НАЖБП развивается после 30 лет.
Факторами риска данного заболевания являются:
• малоподвижный образ жизни (гиподинамия);
• неправильное питание, переедание;
• длительный приём лекарственных препаратов;
• избыточная масса тела и висцеральное ожирение;
• вредные привычки.
Основными причинам развития НАЖБП являются:
• артериальная гипертензия;
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %.
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м)). Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот результат говорит об ожирении I степени.
• 16 и менее — выраженный дефицит массы;
• 16-17,9 — недостаточная масса тела;
• 18-24,9 — нормальный вес;
• 25-29,9 — избыточная масса тела (предожирение);
• 30-34,9 — ожирение I степени;
• 35-39,9 — ожирение II степени;
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».

Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
• избыточное поступление свободных жирных кислот (FFA) в печень;
• усиленный синтез свободных жирных кислот печени;
• пониженный уровень бета-окисления свободных жирных кислот;
• снижение синтеза или секреции липопротеинов очень высокой плотности.

Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз.
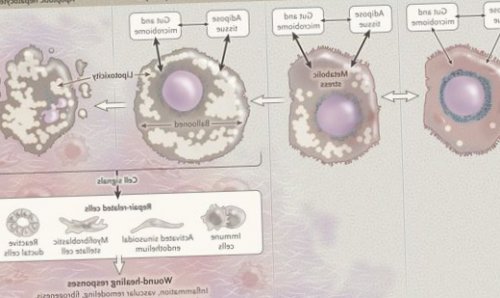
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
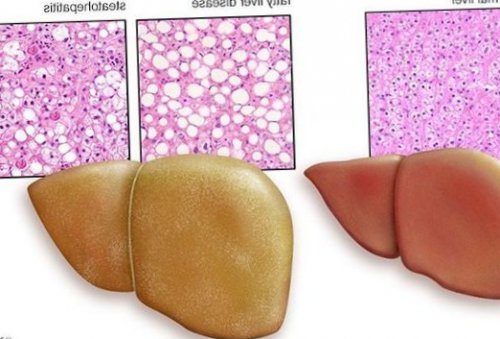
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt:
• I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
• II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
• III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
• S1 (до 33% жировой инфильтрации);
• S2 ( 33-60% жировой инфильтрации)
• S3 (более 60% жировой инфильтрации)
• F1,F2, F3, цирроз.
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
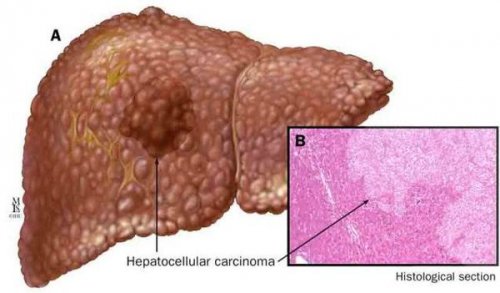
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов.
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ, МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени.
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В процессе лечения производится:
• коррекция углеводного, жирового (липидного) обмена веществ;
• нормализация процессов окисления в клетке;
• влияние на основные факторы риска;
• снижение массы тела;
• улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
• программа «Лайт»;
• программа «Медиум»;
• программа «Премиум»;
• индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
• инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
• сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Жировой гепатоз печени — это серьезное заболевание, при котором в органе происходит накопление продуктов жирового обмена. Этот недуг в медицинских кругах также называют стеатозом, НАЖБП, жировой инфильтрацией. По данным статистических исследований, в России жировой гепатоз на разных стадиях выявляют у 27 % из 30 тысяч пациентов, которые обратились за помощью к терапевтам. Болезнь всегда развивается в хронической форме. Ее диагностируют, когда более 5 % массы печени человека приходится на жир. В результате этого заболевания в органе возникает воспалительный процесс. Он может привести к появлению серьезных осложнений, в том числе спровоцировать развитие цирроза или рака.
Важно!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы жирового гепатоза печени (признаки)
На раннем этапе развития заболевание может протекать без ярко выраженных симптомов. При этом, первичные признаки недуга люди часто путают с проявлениями других болезней желудочно-кишечного тракта. Длительной бессимптомное течение представляет для человека серьезную опасность, ведь он даже не может заподозрить у себя патологию. Стоит задуматься о своем здоровье и пройти консультацию у врача людям, которые страдают от:
• болей в правом подреберье;
• тяжести в животе;
• метеоризма;
• горечи во рту;
• отрыжки;
• тошноты.
Это первые признаки жирового гепатоза печени, которые некоторые путают с проявлениями гастрита, язвы, расстройства кишечника, отравлением. Как правило, диагноз удается поставить, когда в органе уже начали происходить серьезные дегенеративные изменения. На поздних стадиях развития заболевания у пациента отмечается значительное увеличение размера печени, которое заметно невооруженным глазом. Помимо этого, человека беспокоит:
• ухудшение общего самочувствия;
• изменение стула;
• нервозность;
• чувство тяжести в правом подреберье;
• раздражительность.
Причины заболевания
Симптомы и особенности лечения жирового гепатоза печени могут различаться в зависимости от факторов, которые спровоцировали его появление. Специалисты отмечают, что наиболее распространенной и часто встречающейся причиной развития заболевания является избыточная масса тела. Если у человека наблюдаются проблемы с лишним весом, то риск появления у него гепатоза равняется 40 %. Помимо этого болезнь развивается на фоне:
• повышенного уровня холестерина в крови;
• сахарного диабета второго типа;
• хронических заболеваний желудочно-кишечного тракта;
• генетических недугов.
Гепатоз: причины, симптомы, лечение
Причины
Симптомы
Осложнения
Диагностика
Лечение

Специфического лечения генетически обусловленных форм не разработано. Этиотропная терапия основана на исключении повреждающего фактора.
Причины гепатоза
В эту группу болезней входят семейная негемолитическая желтуха новорожденных, транзиторная гипербилирубинемия новорожденных, синдром Дабина-Джонсона, идиопатическая гипербилирубинемия. Наиболее же распространенной патологией считается болезнь Жильбера. Данный вид гепатоза встречается преимущественно у мужчин молодого возраста.
В большинстве своем наследственные формы имеют доброкачественное течение. При соблюдении диеты и правильного образа жизни они не приводят к серьезным изменениям в организме.
Спровоцировать обострение и развитие неприятных симптомов могут следующие факторы:
• голодание и строгая диета;
• травматичные хирургические вмешательства;
• прием гепатотоксичных антибактериальных препаратов;
• тяжелое инфекционное заболевание;
• физические перегрузки;
• психоэмоциональные потрясения;
• употребление алкоголя;
• применение стероидных гормонов.
Неалкогольная жировая болезнь, или стеатоз печени, возникает при гормональном дисбалансе, сахарном диабете, дисбалансе липопротеидов в крови, артериальной гипертонии, поражении ЖКТ, ночном апноэ. Заболевание сопровождается разрушением клеток органа, накоплением в них продуктов обмена, рубцеванием органа, изменением биохимических свойств крови.Предрасполагают к развитию жирового гепатоза:
• малоподвижный образ жизни;
• частое переедание, несбалансированный рацион;
• продолжительное применение лекарств;
• вредные привычки.
Алкогольный гепатоз печени развивается вследствие продолжительного и регулярного потребления спиртных напитков либо приема высоких доз этанола. Токсическое поражение гепатоцитов возможно при попадании в организм природных ядов (поедании несъедобных грибов или растений) или химических соединений промышленного и бытового назначения.Острый жировой гепатоз возникает у беременных. Ученые считают, что заболевание имеет наследственную предрасположенность, но проявляется не всегда. Избыточный прием витаминных добавок, неправильное питание и малоподвижный образ жизни способствуют возникновению яркой симптоматики.
Симптомы гепатоза
Наиболее остро протекает токсический гепатоз. Состояние пациента быстро переходит в среднетяжелое или тяжелое. Слизистые оболочки и кожные покровы становятся желтушными, появляются тошнота, рвота, сильные боли в зоне правого подреберья, поднимается температура тела, моча становится темно-коричневой.Жировой гепатоз, или стеатоз печени, в начале болезни может никак не проявляться. Позже возникают следующие симптомы:
• некий дискомфорт, чувство тяжести справа в верхней части живота из-за увеличения органа;
• приступы тянущих болей в правом подреберье;
• общая слабость;
• быстрая утомляемость;
• снижение продуктивности;
• избыточная масса тела;
• горечь во рту;
• продолжительный подъем общей температуры;
• мелкие зудящие пятна на груди и животе красного цвета;
• расстройство стула;
• вздутие кишечника.
Пожелтение кожи и слизистых появляется редко, эпизодически.Симптомы болезни Жильбера возникают не у всех пациентов. В межприступный период возможны чувство распирания и тупая боль в правом подреберье. Желтуха появляется только при кризе.
Алкогольное поражение печени нередко имеет бессимптомное течение. Прием этанола может спровоцировать обострение и возникновение следующих симптомов гепатоза:
Диагностика гепатоза
Появление признаков гепатоза требует обращения к гастроэнтерологу. После сбора жалоб, анамнеза и обязательного физикального осмотра больного ему назначается лабораторная диагностика. Последняя позволяет оценить функциональные изменения печени и исключить другие ее патологии.Проводятся анализ крови на выявление антигенов или антител к гепатитам вирусного происхождения, определение биохимических показателей крови, желчных пигментов в моче и кале, коагулограмма. С целью подтверждения болезни Жильбера применяется проба с низкокалорийной диетой в течение двух дней. По окончании голодания определяется концентрация билирубина в плазме и сравнивается с первоначальными показателями до теста.
Лечение гепатоза
При гепатозе необходимы соблюдение диеты, изменение образа жизни, отказ от вредных привычек, особенно приема алкоголя, умеренная физическая активность, снижение массы тела. Тяжелые случаи заболевания требуют госпитализации в гастроэнтерологическое отделение.Лечение наследственной патологии нередко сводится к исключению факторов, способных спровоцировать обострение. Так, в случае болезни Жильбера стоит отказаться от тяжелой физической или психической нагрузки, нормализовать питание, раз в полугодие можно проходить курс приема витаминов группы В. Постоянный же прием таблеток при данной форме гепатоза может вести к снижению качества жизни больного. Общих мероприятий может быть вполне достаточно для нормализации уровня билирубина в крови. При семейной негемолитической желтухе новорожденных проводятся фототерапия, заменное переливание крови, назначаются индукторы ферментов.
Медикаментозное лечение жирового гепатоза включает применение препаратов из группы стабилизаторов мембран клеток, гепатопротекторов. При токсическом повреждении гепатоцитов также назначается инфузионная терапия, направленная на выведение ядов из организма и нормализацию водно-электролитного баланса.
При алкогольном гепатозе важно полностью исключить из меню спиртные напитки, жирную и жареную пищу. Нередко этой меры бывает достаточно для регресса структурных изменений органа и клинического выздоровления.
Никитина Ольга Ивановна
терапевт, гастроэнтеролог, КМН
опыт работы 24 года
Клиника
м. Улица 1905 года
Записаться онлайн
Тип приема
Пол
Анастасия
Клиника
Врач
Спасибо большое за интерес к пациентам и внимательность. Давно разочаровалась в традиционной медицине и уровне врачей в поликлиниках. Вы возвращаете веру в врачей и клятву Гиппоткрата. Успехов Вам в работе!
Андрианичева Алина Викторовна
Врач
Попал на приём к Ольге Ивановне, после неудачного лечения у другого доктора. Врач высокой квалификации, чуткий и внимательный человек, который внимательно выслушал мою проблему, назначил программу лечения и потратил столько времени, сколько необходимо для достижения результата.
Елена
Клиника
Врач
Прекрасный, очень профессиональный доктор.
Светлана
Клиника
Врач
Выражаю огромную признательность Никитиной Ольге Ивановне, которая большой профессионал своего дела. Очень внимательно относится к пациентам на приеме. Обратилась к Ольге Ивановне как к гастроэнтерологу. Назначила все необходимые обследования и затем лечение. Стало лучше уже спустя неделю лечения, мне захотелось снова жить и больше не испытываю чувства дискомфорта. Огромное Вам спасибо!
Светлана
Клиника
Врач
Выражаю признательность за внимательный и профессиональный подход.
Доктор все доступно и понятно разъяснила план лечения, дала рекомендации и просто поддержала добрым словом!
Другие специалисты
Специализация врача Аллерголог Андролог Анестезиолог Вызов врача на дом Вызов педиатра на дом Гастроэнтеролог Гематолог Гинеколог Грудное вскармливание Дерматолог Детский аллерголог Детский гастроэнтеролог Детский гинеколог Детский дерматолог Детский инфекционист Детский кардиолог Детский ЛОР Детский мануальный терапевт Детский массаж Детский невролог Детский нефролог Детский онколог Детский остеопат Детский офтальмолог Детский психиатр Детский травматолог Детский уролог Детский хирург Детский эндокринолог Диетолог Иммунолог Инфекционист Кабинет головной боли Кардиолог Косметолог ЛОР врач (отоларинголог) Маммолог Мануальный терапевт Массаж Нарколог Невролог Нефролог Онколог Операционный блок Остеопат Отделение педиатрии м.Полянка Офтальмолог Офтальмохирург Педиатр Планирование беременности Подолог Проктолог Психотерапевт Пульмонолог Ревматолог Репродуктолог Рефлексотерапевт Стоматолог Телемедицина в "Поликлинике.ру" Терапевт Травматолог-ортопед Трихолог Уролог Физиотерапевт Флеболог Хирург Эндокринолог Эстетическая гинекология Клиника м. Смоленская м. Таганская м. Улица 1905 года м. Красные Ворота м. Автозаводская Аптека м. Полянка м. Сухаревская м. ул. Академика Янгеля м. Фрунзенская г. Зеленоград
Главный врач «Поликлиника.ру» на ул. 1905 года, терапевт, гастроэнтеролог
Клиника
м. Улица 1905 года
Главный врач "Поликлиника.ру" в Зеленограде, гастроэнтеролог
Клиника
г. Зеленоград
гастроэнтеролог, КМН
Клиника
м. Автозаводская
гастроэнтеролог
Клиника
м. Полянка
гастроэнтеролог
Клиника
м. Смоленская
гастроэнтеролог, кмн
Клиника
м. Полянка
эндоскопист, гастроэнтеролог, доктор медицинских наук
Клиника
м. Сухаревская
гастроэнтеролог
Клиника
м. Таганская
гастроэнтеролог
Клиника
м. Полянка
гастроэнтеролог
Клиника
м. Фрунзенская
