Боль в грудине: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
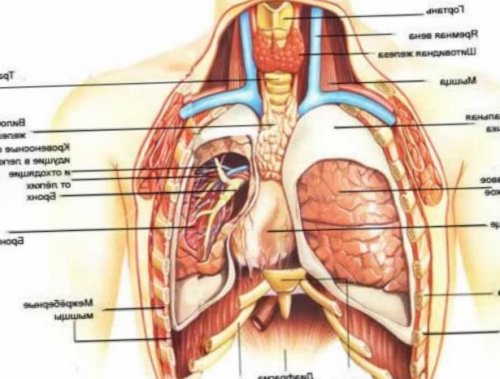
Грудина – это плоская кость, расположенная на передней поверхности грудной клетки. Она соединяется с ключицей и хрящевыми частями семи первых пар ребер. Тем самым создается грудная клетка, внутри которой расположены сердце, легкие, пищевод, мышцы и связки, а также главные кровеносные сосуды. Грудина состоит из трех сегментов: рукоятки, тела и мечевидного отростка.
Боль в области грудины может возникать у пациентов любого возраста и локализоваться по центру, слева или справа от нее. Боль может иррадиировать в другие части тела, например, спину и живот.
Боль, ощущаемая как давление/распирание, можно спутать с сердечным приступом.
Разновидности боли в области грудины
Принято классифицировать два вида грудной боли:
• вертеброгенные боли – связанные с патологией позвоночника;
• невертеброгенные боли – вызванные заболеваниями сосудов и внутренних органов, а также носящие психогенный характер.
Часто очень непросто определить, что именно болит и в каком месте груди, поскольку болевой синдром может возникать рядом с проблемным участком и быть вызван защемлением нервов или воспалительным процессом, быть иррадиирующим или блуждающим.
Возможные причины боли в области грудины
Некоторые из наиболее частых причин боли в грудине и за грудиной:
• синдром Титце (костохондрит) – воспалительное поражение хрящевой части ребра (реберный хондрит) в зоне его соединения с грудиной;
• травмы и переломы грудино-ключичного сустава, ключицы, грудины;
• грудино-ключичный и грудино-реберный подвывихи, связанные с травмой или врожденной гипермобильностью;
• патология грудино-ключичного сустава, связанная с дегенеративным артритом, ревматоидным артритом, инфекционными заболеваниями и спонтанными подвывихами сустава;
• ксифодиния, или синдром болезненного/гиперчувствительного мечевидного отростка;
• фибромиалгия – хроническое заболевание, проявляющееся болью, тугоподвижностью и болезненностью мышц, сухожилий, и суставов;
• миалгия – объединяет различные виды болевых ощущений в мышцах;
• разрыв сухожилия — травма, возникающая при эксцентрическом сокращении большой грудной мышцы под значительной нагрузкой;
• период после операций – хронический болевой синдром возникает у пациентов, перенесших торакотомию;
• остеомиелит грудины – воспаление, вызванное инфекцией кости или костного мозга.

Сердечно-сосудистые причины:
• патология сердечных клапанов;
• гипертрофическая кардиомиопатия;
• ишемическая болезнь сердца, стенокардия, инфаркт миокарда;
• миокардит (вирусный, бактериальный, токсический или аллергический);
• перикардит, вызванный инфекцией, саркоидозом, ревматоидным артритом и системной красной волчанкой;
• расслоение аорты;
Сердечные боли, как правило, сложно локализовать, в случаях медленно прогрессирующих заболеваний они носят периодичный характер.
Заболевания бронхо-легочной системы:
• бронхит, астма – напряженная, усиливается при кашле;
• легочная эмболия – острая, похожа на сердечный приступ, требуется срочная медицинская помощь;
• коллапс легкого – сопровождается сильной одышкой;
• пневмония и туберкулез – колющая, усиливающаяся при вдохе;
• легочная гипертензия – сжимающие боли за грудиной при физической нагрузке;
• легочный саркоидоз – периодические неинтенсивные боли, тяжесть в груди;
• плеврит – сопровождает каждый вдох, становится еще ощутимее при кашле;
• хроническая обструктивная болезнь легких – давящая с хрипами и кашлем;
• рак легких – нерегулярная, может сопровождаться кашлем с мокротой и кровохарканьем;
Важно знать, что в легких нет болевых рецепторов, поэтому болят мышцы в груди от напряжения или в случае воспалительного процесса. Ощущения могут локализоваться посередине или усиливаться со стороны воспаления.
Причины и типы боли в грудной клетке при проблемах с пищеварительной системой:
• гастроэзофагеальная рефлюксная болезнь – проявляется жгучей болью за грудиной и может сопровождаться астмоподобными симптомами, сухим кашлем и болью в горле;
• панкреатит – это состояние вызывает сильную, продолжительную, глубокую боль, которая иногда локализуется за грудиной;
• язвы пищевода – характерна боль за грудиной в области мечевидного отростка, усиливающаяся во время и после приема пищи;
• гастрит, язва желудка – ноющая тупая боль слева под ребрами или слева в грудине;
• отраженная боль из пищевода – спазм пищевода может быть вызван тревогой или употреблением холодной воды;
• синдром Бургаве – спонтанный разрыв всех слоев стенки пищевода, сопровождающийся резкой болью в грудине непосредственно под мечевидным отростком.
Отраженная (реперкуссионная) боль в грудине появляется из-за болевых ощущений в плече, шейном или грудном отделах позвоночника.
Боль в груди может ощущаться во время панических атак и при межреберной невралгии, для которой характерны щемящие ощущения по центру грудины. У женщин провоцировать болезненные состояния могут заболевания молочных желез и циклические изменения гормонального фона.
В очень серьезных случаях боль в грудине может быть результатом опухоли грудной клетки, рака молочной железы, лимфомы, рака кости, рака кожи.
Женщины часто испытывают дискомфорт в области грудины во время беременности. Его может вызывать:
• давление растущего плода на диафрагму;
• увеличение молочных желез и сжатие зоны легких;стресс по причине грядущих изменений в жизни и родов.
После рождения ребенка неприятные ощущения в груди обычно проходят без какого-либо лечения. Если же они сохраняются, необходимо пройти медицинское обследование.
К каким врачам обращаться при появлении боли в области грудины
Определение причин боли в грудине следует начинать с визита к врачу-терапевту. Если есть проблемы с бронхо-легочной системой, то за помощью нужно обратиться к врачу-пульмонологу, при сердечно-сосудистых заболеваниях – к врачу-кардиологу. Консультация врача-невролога необходима при наличии неврологических симптомов. Врач-травматолог обеспечивает помощь при травмах, переломах, вывихах. При онкологических заболеваниях лечением пациентов занимается врач-онколог.Диагностика и обследования при боли в области грудины
• Анализ крови на ревматоидный фактор и С-реактивный белок может быть показан при подозрении на ревматологическое заболевание.
• Пробы на туберкулез.
• Пациентам старше 35 лет, имеющим в анамнезе ишемическую болезнь сердца или сердечно-сосудистые симптомы, следует пройти электрокардиографию и эхокардиографию.
• Рентгенография органов грудной клетки.
Магнитно-резонансная и компьютерная томография органов грудной клетки.
Что делать при боли в области грудины
Самостоятельно определить причину боли в грудине или за грудиной крайне сложно, поэтому в любом случае следует обратиться за медицинской помощью. Поводом к угрозе жизни могут быть следующие факторы:
• внезапная острая боль, сопутствующая одышка, ощущение недостатка кислорода;
• учащенный пульс и потемнение в глазах;
• боль, отдающая в руку или шею;
• боль, не отпускающая дольше десяти минут даже после приема нитроглицерина;
• потеря сознания после возникновения боли;
• боль, сопровождающаяся интенсивной рвотой или рвотой с кровью;
• травма в области грудной клетки.
Первоначальные рекомендации при боли в грудине – это отдых, наложение теплых компрессов и отказ от движений, которые могут усилить боль (например, поднятие тяжестей или занятия спортом с высокими нагрузками).
Для того чтобы облегчить боль за грудиной до приезда врача, следует действовать по следующей схеме:
• положить под язык нитроглицерин и выпить таблетку аспирина для разжижения крови;
• открыть окна для притока свежего воздуха в помещение.
Лечение боли в области грудины
Переломы. Рекомендуется обезболивание, упражнения по глубокому дыханию для поддержания соответствующей функции легких и относительный покой в течение трех недель после травмы. При стрессовых переломах может потребоваться коррекция биомеханики и спортивной техники для предотвращения рецидивов. Могут наблюдаться отсроченные или неправильные сращения, но обычно они протекают бессимптомно.
Вывих или подвывих сустава. Назначают консервативное лечение, включающее обезболивание и манипуляции с суставами. В случае неэффективности рассматривают возможность хирургического вмешательства.
Костохондрит. Необходимы обезболивание, иммобилизация, наложение тейпов по мере необходимости. Это состояние обычно проходит в течение одного года.
Мышечное напряжение. В острой стадии рекомендован контроль боли (например, прием анальгетиков) и избегание физических нагрузок. В случаях, не поддающихся консервативному лечению, врач может назначить инъекции лидокаина или кортикостероидов.
Разрыв большой грудной мышцы. Рекомендуется ранняя мобилизация плеч и легкая растяжка. Как только боль утихнет и подвижность вернется к норме (обычно через шесть-восемь недель), пациенту разрешают вернуться к привычной физической активности. Также рекомендуется обучение технике поднятия тяжестей для снижения дальнейшей нагрузки на большую грудную мышцу.
Если выявлены воспалительные процессы дыхательной системы, врач может назначить прием антибиотиков, противовирусных препаратов, муколитических средств.
Для лечения заболеваний желудочно-кишечного тракта используют антисекреторные препараты, спазмолитики, антациды, ферменты, пробиотики.
Болезни неврологического характера потребуют применения нестероидных противовоспалительных препаратов, витаминов группы В, седативных средств.
Лечение сердечно-сосудистых заболеваний предполагает прием бета-блокаторов, диуретиков, антиагрегантов.
Источники:
• Тулупов А.Н. Тяжелая сочетанная травма: Руководство для врачей / СПб.: Издательство «РА "Русский ювелир"», 2015. 314 с.
• Струтынский А.В., Баранов А.П., Ройтберг Г.Е., Гапоненков Ю.П. Основы семиотики заболеваний внутренних органов / – М.: «Медпресс-информ», 2015. – 304 с.
• Боль в клинической практике. Монограф. под ред. Ахмадеевой Л.Р. и Загидуллина Н.Ш. / Уфа: Вагант, 2011. – 186 с.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Боли в груди (боль в области грудной клетки) – распространённый симптом. Во многих случаях боль в груди может быть вызвана заболеваниями сердца, и это заставляет относиться к ней особенно серьёзно. Однако перечень причин боли в груди гораздо шире. В этой области находятся сердце, легкие, пищевод, крупные сосуды, кости и мышцы, – и любой из этих органов может быть источником боли. Боль в груди также может быть вызвана диафрагмой и органами брюшной полости, в первую очередь желудком. Наконец, боль может быть обусловлена проблемами и других органов, а ее локализация в груди объясняется сложным расположением нервов и мышц.
Возможный характер боли в груди – на что следует обращать внимание
Боль в груди может быть ноющей, колющей, стреляющей, сжимающей, жгучей. В некоторых случаях она бывает острой, интенсивной, вплоть до нетерпимой.
Важно, где именно локализуется боль. Обычно боль довольно четко может быть локализована следующим образом:
• в одной половине грудной клетки – справа или слева. Иногда локализация боли может быть более конкретной, например – в области ребер;
• за грудиной. Боль за грудиной, особенно в том случае, когда болит и за грудиной и слева от неё, характерна для заболеваний сердца;
• чуть ниже грудины (в подложечной области). Подобная боль характерна для заболеваний пищевого тракта (желудка или пищевода).
Боль в груди без четкой локализации может говорить о раке лёгких или туберкулёзе.
Боль в груди может сопровождаться такими симптомами, как:
Для диагностики также важно распространение боли. Боль может иррадиировать в руку. Такой характер боли наблюдается при инфаркте миокарда и остеохондрозе.
Есть вопросы?
Оставьте телефон –
Получить консультацию
Причины
Боль в груди при заболеваниях сердца
Боль в груди является характерным симптомом для заболеваний сердца. Она наблюдается, в частности, при:
• ишемической болезни сердца (вызывается недостаточным поступлением кислорода в сердечную мышцу). Наиболее распространённой формой ИБС является стенокардия, проявляющаяся в виде дискомфорта, чувства тяжести или сдавливающей боли за грудиной и слева от неё. Приступ боли, как правило, провоцируется физической нагрузкой или эмоциональным напряжением. Продолжительность приступа обычно составляет от нескольких минут до получаса. Облегчение наступает после приема нитроглицерина. Боль может сопровождаться одышкой, отдавать в левую руку, под лопатку, левую половину нижней челюсти;
• остром инфаркте миокарда. Инфаркт миокарда также является формой ишемической болезни сердца, требующей немедленной медицинской помощи. Боль при инфаркте миокарда очень интенсивная, носит сжимающий давящий или распирающий характер. Наблюдается за грудиной и слева от неё, может иррадиировать в левую руку, под лопатку, в левую часть шеи и нижней челюсти. Боль сопровождается одышкой, страхом смерти, слабостью, может выступать холодный пот. Боль продолжается более 15-30 минут (т.е. дольше, чем при приступе стенокардии) и не снимается нитроглицерином. При подозрении на инфаркт миокарда следует немедленно вызвать скорую помощь;
• перикардите (воспалении наружной оболочки сердца – перикарда). В этом случае боль может быть постоянной или периодической. Локализуется, как правило, за грудиной. Боль усиливается в положении лёжа, и уменьшается, если наклониться вперёд;
• миокардите (воспалении сердечной мышцы). Миокардит возникает чаще всего как осложнение инфекционного заболевания. При миокардите боль в груди сочетается с повышенной температурой и одышкой;
• пролапсе митрального клапана. В большинстве случаев это заболевание протекает бессимптомно, однако иногда наблюдаются боли в левой половине груди, которые могут сопровождаться чувством нехватки воздуха, ощущением частого или наоборот замедленного сердцебиения, головокружениями и обмороками.
Боль в груди при заболеваниях органов дыхания
Боль в груди может наблюдаться при таких заболеваниях, как:
• плеврит (воспаление оболочки легкого – плевры). В случае плеврита боль, как правило, острая, односторонняя. Усиливается при глубоком вдохе, смехе, движении. Характерно усиление боли при наклоне в здоровую сторону. Боль уменьшается, если лечь на тот бок, где болит. Боль в груди сочетается с другими симптомами – повышением температуры, ознобом, слабостью, кашлем;
• пневмония (воспаление легких). Боль в груди при пневмонии является сопутствующим симптомом, возникающим на фоне кашля и повышенной температуры тела. Боль, как правило, односторонняя – соответствует стороне, на которой развивается воспаление. Характер боли – острый или ноющий;
• туберкулёз лёгких;
• рак лёгких.
Боль в груди при заболеваниях пищевого тракта
Боль в области грудной клетки могут вызывать такие заболевания, как:
• язва желудка. При язве желудка боль обычно характеризуется как «жгучая». Локализуется она в подложечной области, может отдавать в левую половину грудной клетки. Возникает после приёма пищи;
• гастроэзофагеальная рефлюксная болезнь (забрасывание содержимого желудка обратно в пищевод). Кислое или щелочное содержимое раздражает слизистую пищевода, вызывая вздутие и сильную боль в подложечной области и левой половине грудной клетки. Спровоцировать приступ может чрезмерная еда на ночь, крепкий кофе, злоупотребление алкоголем. Кроме боли в груди могут наблюдаться изжога и отрыжка;
• грыжа пищеводного отверстия диафрагмы. В большинстве случаев заболевание протекает бессимптомно. В некоторых случаях могут наблюдаться ноющие или жгучие боли за грудиной и в подложечной области. Боль возникает, как правило, после еды в горизонтальном положении. Может сопровождаться икотой, изжогой, отрыжкой, иногда – рвотой (у тучных женщин).
Другие возможные причины боли в груди
Причиной боли в груди могут быть также:
• остеохондроз шейного и грудного отделов позвоночника. Боль при остеохондрозе бывает похожа на приступ стенокардии, может отдавать в лопатку, плечо руку. Иногда наблюдается онемение руки. Другой вариант боли при остеохондрозе – прострелы. Провоцируется поворотами туловища, движением рук, длительным нахождением в положении лёжа (во время ночного сна);
• межреберная невралгия. В этом случае боль, как правило, ограничена одним межреберным промежутком. Характер боли – «стреляющий»;
• опоясывающий лишай. Заболевание вызывает одна из разновидностей вируса герпеса. Боль носит интенсивный, жгучий характер. Через 7-10 дней по ходу пораженных нервов появляются пузырьковые высыпания;
• вегето-сосудистая дистония.
Когда при боли в груди необходимо обратиться к врачу?
Боль в груди – достаточно серьёзный симптом. Принцип «поболит и перестанет» здесь не подходит. В некоторых случаях прекращение болей не означает, что организм справился с проблемой. При перикардите и плеврите боль может исчезнуть сама, но это говорит лишь о том, что в полости (перикарда при перикардите или плевральной при плеврите) скопилась жидкость, а воспаление продолжается. Поэтому в случае возникновения болей в груди обязательно надо обратиться к врачу.
Когда при боли в груди надо вызывать скорую помощь?
В некоторых случаях врачебная помощь должна быть оказана как можно быстрее. Необходимо незамедлительно вызвать скорую помощь:
• если боль в груди возникла внезапно, имеет острый характер, сопровождается удушьем, слабостью, потемнением в глазах;
• если боль не удаётся снять с помощью нитроглицерина;
• если больной потерял сознание.
К какому врачу обращаться при болях в груди?
При боли в груди, прежде всего, следует обратиться к врачу общей практики
При боли в груди, прежде всего, следует обратиться к врачу общей практики - семейному врачу или терапевту. Именно он (а не сам больной) должен составлять план обследования. Врач общей практики может направить Вас:
• к кардиологу – если есть основания предполагать, что боль вызвана заболеванием сердца (локализуется за грудиной и слева от неё, снимается нитроглицерином, сопровождается одышкой и т.д.);
• к гастроэнтерологу – при подозрениях на заболевания пищевода и желудка (если боль сопровождается отрыжкой, изжогой, наступает после приема пищи);
