Дискомфорт в пояснице может возникнуть по множеству причин: от повреждений мышц и проблем с позвоночником до заболеваний органов брюшной полости. Если болит поясница, нужно сначала разобраться в причине — только тогда боль можно будет вылечить быстро и эффективно.
Возможные причины боли в пояснице
В районе поясницы есть несколько систем, из-за которых могут возникнуть болевые ощущения:
• Опорно-двигательная система. Боль может возникнуть из-за травмы позвоночника или перенапряжение и повреждение мышц нижней части спины.
• Нервная система. Причиной боли могут быть искривления, грыжи, протрузии, нейропатии, воспалительные процессы у позвонков и защемления нервов. Нервная система чаще других становится причиной боли в пояснице.
• Пищеварительная система. В область поясницы будут отдавать боли от поджелудочной железы, желудка, печени, желчного пузыря и кишечника. Это возможно при панкреатите, гастрите, язве желудка, отравлении и интоксикации, камнях в желчных протоках и разных формах непроходимости.
• Выделительная и половая системы. Боли в пояснице могут быть при заболеваниях почек и мочевого пузыря (почечная недостаточность, пиелонефрит, мочекаменная болезнь, цистит), поражениях матки и яичников (кисты, миомы, воспаления).
К какому врачу пойти, если болит поясница
По расположению самого сильного очага боли можно определить, где проблема. Но все органы в брюшной полости расположены очень близко, поэтому симптомы часто смешиваются, и боль, особенно ноющая и долгая, может опоясывать всё тело на уровне талии и копчика. Так что если предварительно не провести диагностику, можно начать лечить совершенно не ту болезнь. А для этого нужно вовремя обратиться к нужному специалисту.

• Травматолог или хирург — если вы недавно упали, получили травму или интенсивно занимались спортом.
• Невролог — при острой или простреливающей боли в позвоночнике, частичной потере чувствительности и подвижности, ощущении мурашек на животе и в ногах; если при долгой неподвижности или изменении положения тела боль в позвоночнике усиливается.
• Гастроэнтеролог — при долгой тянущей боли преимущественно с одной стороны поясницы; при боли, сопровождающейся расстройствами пищеварения; если боль в пояснице сопровождается слабостью и повышением температуры.
• Уролог или нефролог — при острой боли с одной стороны, а также при слабой ноющей боли в пояснице на фоне затруднённого или очень частого мочеиспускания.
• Гинеколог — при боли в области поясницы с одной или обеих сторон, сопровождающейся слабостью и усиливающейся при движении, на фоне беременности или менструации.
Отложить посещение врача можно только в случае, если вы знаете, почему болит поясница, и эта причина не вызывает опасений. Например, усталость мышц от физической работы пройдёт через один-два дня без какого-либо лечения, и для этого не нужно посещать травматолога.
Возможная диагностика и лечение
Диагностика, которую вам назначит врач, зависит в первую очередь от симптомов. Сначала доктор проведёт осмотр и расспросит о самочувствии, на основе чего сможет понять примерную причину боли. После этого, в зависимости от симптомов, он направит вас на:
• Рентген позвоночника
• УЗИ — при подозрении на заболевания органов брюшной полости или малого таза. Это совершенно безопасное обследование, которое можно проводить даже детям, однако на нём можно рассмотреть далеко не все патологии.
• Гастроскопия и колоноскопия
Практически все пациенты, которые жалуются на боль в спине, приходят с проблемами позвоночника и мышц спины. Малоподвижный образ жизни и поднятие тяжестей приводят к постоянным болям в области поясницы, вне зависимости от возраста. Поэтому диагностика начнётся именно с осмотра спины и позвоночного столба. Ну а если на рентгене не будет видно патологий, доктор направит вас на расширенный осмотр органов брюшной полости.

Многие болезни, из-за которых болит поясница, лечатся хирургическим путём: грыжи, новообразования, камни в протоках, панкреатит. При нестерпимых болях обязательно расспросите доктора, какие вам можно принимать анальгетики. Заболевания позвоночника, если они не требуют оперативного вмешательства, лечатся противовоспалительными препаратами, физиотерапией, занятиями ЛФК, сбалансированной диетой, хондропротекторами и сменой образа жизни. В каждом случае всё индивидуально, поэтому лечение пусть назначит врач.
Как избежать боли в пояснице?
Здоровый образ жизни и умеренная постоянная подвижность сохранят здоровье вашей спины на долгие годы. Следите за осанкой, организуйте удобное место для сна. Если у вас сидячая работа, регулярно вставайте и делайте разминку. А если вы не хотите заниматься спортом, то просто включите в свой режим прогулки пешком: например, до работы или от магазина.
Чтобы избежать заболеваний внутренних органов, следует также следить за питанием и отказаться от вредных привычек. Особенно это касается тех, у кого уже диагностировали болезни желудка, печени, почек и поджелудочной железы. Также необходимо следить за одеждой, чтобы тело в области поясницы и малого таза всегда было в тепле. Слишком холодный воздух может привести как к воспалениям нервов, так и к болезням внутренних органов.
При подъёме тяжестей держите спину прямой и поднимайтесь за счёт ног. Так вы сместите нагрузку и не повредите мышцы поясницы. И, самое главное — не игнорируйте слабую боль, если она началась без видимых причин. Лучше посетить врача и убедиться в отличном здоровье, чем пропустить начало болезни, когда её было проще всего вылечить.
Боль в спине в области поясницы
из 5
Оглавление
• Особенности болей в пояснице и сопутствующие симптомы
• Причины возникновения
• Остеохондроз и межпозвонковые грыжи
• Спондилез
• Воспалительные заболевания позвоночника
• Миофасциальный синдром
• Болезнь Бехтерева
• Сколиоз
• Компрессионные переломы
• Физиологические причины появления болей в пояснице
• Диагностика
• Лечение болей в пояснице
• Медикаментозная терапия
• Физиотерапия
• Мануальная терапия
• ЛФК
• Операция при боли в пояснице
Боль в спине в области поясницы знакома каждому человеку. Согласно статистике, именно она становится причиной 25% всех обращений за медицинской помощью. Ее появление может провоцировать масса различных факторов от банальной усталости до довольно серьезных заболеваний. Поэтому не стоит игнорировать проблему, особенно если дискомфорт появляется регулярно и тем более усиливается со временем. В подобных ситуациях следует как можно раньше обратиться к терапевту или сразу к неврологу и пройти комплексное обследование. Это позволит диагностировать заболевание на ранних стадиях развития и своевременно принять меры, чтобы остановить его прогрессирование. Но если накануне появления болей была травма или неудачное падение, записываться на консультацию нужно сразу к травматологу или к спинальному хирургу.
Особенности болей в пояснице и сопутствующие симптомы<
Боли в пояснице могут быть разного характера и степени выраженности. Они могут быть сильными, стреляющими, ноющими, тянущими и т. д. Они способны усиливаться во время физических нагрузок, длительного сидения или стояния и проходить в состоянии покоя или нет. Все это является важными диагностическими факторами, которые позволяют врачу поставить правильный диагноз и обнаружить истинную причину нарушения состояния пациента.
Принципиальное значение в постановке диагноза имеет то, отдает ли боль в бедро, ягодицу, колено, стопу, а если да, то куда и как именно. Также веским моментом является присутствие ограничений подвижности позвоночника, может ли больной беспрепятственно совершать наклоны, повороты корпусом или амплитуда движений уменьшена.
Боль в области позвоночника называются люмбалгией. Если она распространяется на ноги, ее называют люмбоишиалгией.
Острыми считаются боли, сохраняющиеся менее 3-х месяцев, в противном случае говорят о хронической боли. В последнем случае заболевание часто протекает с периодами обострения и ремиссии.
Появление болей в пояснице редко носит изолированный характер. В большинстве случаев дополнительно присутствует комплекс других нарушений, которые сами больные редко связывают между собой. Нередко боли в спине сочетаются с:
• ощущением ползания мурашек в спине и/или ногах, онемением;
• мышечной слабостью;
• болями в тазобедренных, коленных суставах;
• нарушением работы органов малого таза (нарушения менструального цикла, проблемы с потенцией, потеря контроля над мочеиспусканием, дефекацией);
• параличом ног.
Подобные признаки указывают на патологии позвоночника. Но поскольку не только они могут провоцировать появление болей в спине, выделяют еще одну группу симптомов, способных сопровождать боли в пояснице и указывать на патологии внутренних органов или онкологические заболевания. Поэтому особенно внимательно нужно отнестись к собственному состоянию при появлении:
• быстрой и необоснованной потери веса;
• резей и болей в области паха, промежности;
• учащения мочеиспускания, болезненности;
• повышения температуры тела, озноба;
• изменения цвета кожи в области эпицентра боли;
• нарушений менструального цикла, появления необычных выделений.
Если боли в пояснице сочетаются с одним или большим количеством перечисленных выше признаков, следует немедленно обращаться к врачу. При появлении симптомов из первой группы требуется консультация невролога, из второй – необходима помощь уролога, гинеколога, эндокринолога или других узких специалистов. Точно понять, к какому врачу обращаться, поможет терапевт.
Причины возникновения<
Все причины болей в спине в районе поясницы можно разделить на 2 группы: заболевания позвоночника и патологии внутренних органов, в частности, гинекологические заболевания, патологии почек, органов ЖКТ, эндокринные нарушения. Но все же чаще всего они являются следствием развития изменений в позвоночнике и окружающих его мышцах. Наиболее частыми причинами возникновения болей в пояснице являются:
• остеохондроз;
• спондилез;
• воспалительные заболевания позвоночника;
• миофасциальный синдром;
• болезнь Бехтерева;
• сколиоз;
• травмы.
Тем не менее боли в пояснице могут быть и следствием переутомления или определенных физиологических изменений. В подобных ситуациях они не требуют специального лечения, а лишь уменьшения физических нагрузок и более щадящего режима дня.
Остеохондроз и межпозвонковые грыжи<
Остеохондроз является наиболее часто встречаемым заболеванием позвоночника. Его развитие нередко ассоциируют с неизбежными возрастными изменениями, поскольку практически у каждого пожилого человека присутствуют его симптомы в большей или меньшей степени.
Остеохондроз является платой человечества за возможность прямо хождения. Для него характерно постепенное разрушение межпозвоночных дисков, их истончение, снижение эластичности и упругости. В результате чего они перестают справляться с нагрузками и могут выпячиваться. Таким образом формируются межпозвонковые грыжи.
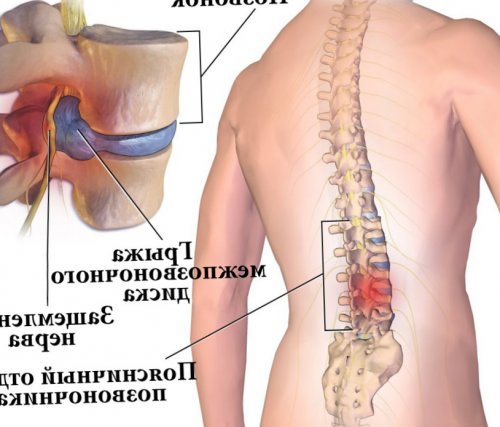
Чаще всего остеохондроз поражает межпозвоночные диски поясничного отдела позвоночника. При их выпячивании в позвоночный канал или фораминальные отверстия практически неизбежно ущемляются нервы, что приводит к появлению острых болей в пояснице и их иррадиации в ноги и ягодицы.
Спондилез
Спондилез является осложнением запущенного остеохондроза, при котором межпозвоночные диски практически полностью разрушены, а из-за происходящих дегенеративных процессов и возрастания нагрузки на позвоночник по краям позвонков формируются костные выступы, называемые остеофитами. Поэтому существует высокий риск сдавливания и травмирования близлежащих нервов. Это становится причиной сильных болей, которые могут иррадировать в ноги.
Воспалительные заболевания позвоночника<
Чаще всего воспалительные заболевания позвоночника возникают у людей молодого возраста, причем преимущественно у мужчин. Они вызывают сильные боли, которые беспокоят даже по ночам, что является их специфическим отличием. По мере прогрессирования при отсутствии своевременного лечения боли становятся все более интенсивными и беспокоят человека все чаще.
Нередко больные обращаются за медицинской помощью спустя несколько лет после появления первых симптомов. В результате такого длительного течения воспалительного процесса в позвоночнике могут происходить необратимые изменения, которые в конечном итоге могут привести к обездвиженности и инвалидности.
Иногда помимо болей в пояснице присутствует дискомфорт в суставах ног и рук. В подобных случаях причиной возникновения дискомфорта может выступать артрит, остеомиелит.
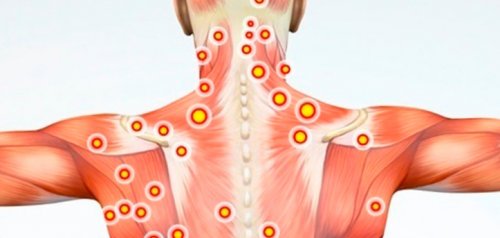
Миофасциальный синдром<
Миофасциальный синдром – распространенная патология, при которой боли возникают после продолжительного нахождения в неудобной позе или после физической нагрузки. Немного чаще миофасциальный синдром встречается у женщин. При нем боли в пояснице возникают после неосторожного движения или физической нагрузки. Его отличительной чертой является наличие так называемых триггерных точек на спазмированных мышцах в области поясницы и ягодиц, нажатие на которые приводит к внезапному приступу боли. Миофасциальный синдром существенно снижает качество жизни человека, но не представляет серьезной угрозы.
Болезнь Бехтерева<
Болезнь Бехтерева или анкилозирующий спондилоартрит – хроническое заболевание суставов, при котором в первую очередь поражается крестцово-подвздошное сочленение, суставы позвоночника и окружающие его мягкие ткани. При этом заболевании людей беспокоят боли в пояснице и крестце и скованность движений, но симптомы обычно бесследно исчезают во второй половине дня и ночью.
Кроме того, физические нагрузки благотворно влияют на самочувствие больного и способствуют ликвидации болевого синдрома. Довольно специфичным симптомом болезни Бехтерева является сутулость, дугообразное искривление позвоночника и прогрессирующее ограничение подвижности.
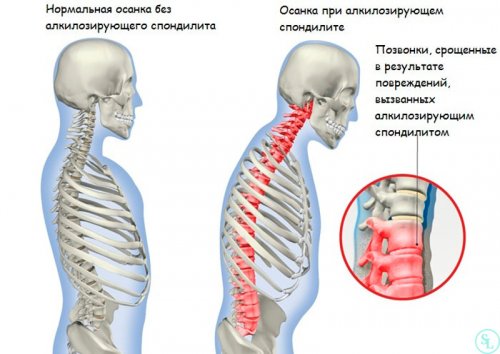
Сколиоз
Под сколиозом подразумевают искривление позвоночника в боковой плоскости. Оно может быть разной степени выраженности, от чего напрямую зависит интенсивность боли в спине и других симптомов. Поскольку деформация позвоночника приводит к смещению всех анатомических структур, нервы нередко оказываются зажаты, что и становится причиной появления сильных болей. Дополнительно могут присутствовать и другие неврологические признаки, включая чувство онемения и парезы.
Компрессионные переломы<
У пожилых людей, больных остеопорозом и перенесших травмы боль в пояснице может быть следствием необнаруженного вовремя компрессионного перелома позвоночника. В результате позвонки сплющиваются и занимают аномальное положение, что приводит к неправильному распределению нагрузки на позвоночник, дегенеративным процессам в межпозвонковых дисках и появлению болей.
Физиологические причины появления болей в пояснице<
Выполнение тяжелой физической работы, интенсивные спортивные тренировки создают повышенную нагрузку на мышцы, в результате чего в них накапливается молочная кислота, провоцирующая болевые ощущения. Боли в спине не редкость при длительном ношении неудобной обуви, особенно на каблуке.

Также боли в пояснице нередко наблюдаются при беременности. В таких ситуациях они обусловлены перемещением центра тяжести и повышенной нагрузкой на позвоночник.
Диагностика
Для определения причин возникновения боли в спине в области пояснице рекомендуется обратиться к неврологу. Изначально можно получить консультацию терапевта, но, вероятнее всего, врач все равно направит больного к неврологу.
На прием специалист проведет тщательный опрос больного, выяснит, что его тревожит, какой образ жизни он ведет и т. д. Далее обязательно проводится осмотр, в ходе которого врач оценивает выраженность рефлексов, проводит неврологические тесты и оценивает подвижность пациента. На основании полученных результатов доктор может поставить предварительный диагноз и понять, нарушения какого рода привели к возникновению болей в спине и пояснице.
Для подтверждения имеющихся предположений, точного выяснения причин появления болей проводится комплексное обследование пациента, которое может включать:
• общий и биохимический анализ крови – с их помощью обнаруживаются изменения в крови, указывающие на воспалительные процессы в организме, наличие инфекции или опухоли;
• общий анализ мочи – используется для дифференцирования болезней почек, как причины появления болей в поясничной области;
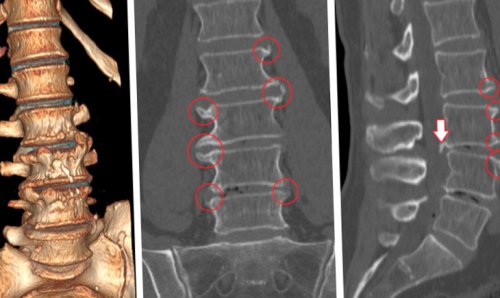
• рентген – показывает наличие изменение в костных структурах позвоночника, признаков переломов, дает информацию о плотности костной ткани и позволяет диагностировать основные заболевания позвоночника, а также остеопороз (обнаружение патологий позвоночника является поводом для более досконального исследования с помощью КТ или МРТ);
• КТ – современный метод лучевой диагностики, позволяющий предельно четко визуализировать все костные структуры и обнаружить малейшие отклонения от нормы;
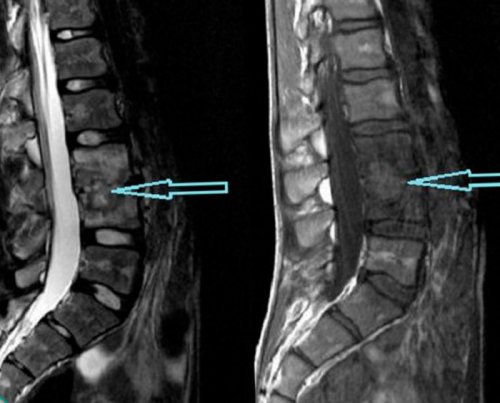
• МРТ – дает исчерпывающую информацию о состоянии мягких тканей и хрящей, в том числе межпозвоночных дисков, с помощью МРТ можно диагностировать межпозвонковые грыжи любых размеров, изменения в кровеносных сосудах, опухоли.
Лечение болей в пояснице<
Лечение болей в спине подбирается строго индивидуально. При этом оно всегда носит комплексный характер и включает симптоматическую терапию, изменения образа жизни и лечение, направленное на устранение обнаруженных причин появления болей в пояснице. Поэтому если первые 2 составляющие терапии обычно универсальны и назначаются всем больным, то этиотропная терапия разрабатывается строго индивидуально с учетом имеющегося заболевания.
В большинстве случаев изначально пациентам предлагается консервативное лечение, основным компонентом которого является медикаментозное лечение. В более сложных случаях дополнительно рекомендуется проведение курса физиотерапевтических процедур, мануальная терапия и ЛФК.

Но в любом случае всем пациентам с болями в пояснице следует:
• отказаться от подъема тяжелых предметов и изнурительных занятий спортом;
• снизить вес при наличии ожирения;
• регулярно делать перерывы для разминки, если человек вынужден долго сидеть;
• повысить уровень физической активности, но избегать переутомления и выполнения тяжелой работы (ежедневные прогулки, утренняя зарядка, выполнение специального комплекса ЛФК, занятия плаванием);
• использовать поддерживающий бандаж, который будет снимать нагрузку с поясницы и тем самым обеспечит благоприятные условия для скорейшего восстановления позвоночника.
В зависимости от источника болей пациентам может рекомендоваться пару дней придерживаться постельного режима или наоборот увеличить уровень физической активности, но в разумных пределах. Например, боли, обусловленные компрессией нервов, требуют дать спине отдых на несколько дней. При других заболеваниях наоборот умеренная физическая нагрузка является одной из обязательных составляющих терапии. Она способствует повышению эффективности медикаментозного лечения, снижению риска развития осложнений и предотвращения инвалидизации.
Но, к сожалению, консервативная терапия не всегда может использоваться для лечения болей в пояснице. В отдельных случаях она оказывается неэффективной и не дает никаких результатов даже через несколько месяцев неуклонного соблюдения врачебных рекомендаций. В других ситуациях результаты обследований показывают присутствие патологии, которая уже не может быть устранена никакими безоперационными методами. В таких ситуациях пациентам рекомендуется получить консультацию нейрохирурга и провести соответствующее хирургическое вмешательство для восстановления нормальной анатомии позвоночника.
Медикаментозная терапия<
Для улучшения состояния пациента и быстрого купирования болей назначаются:
• НПВС в форме таблеток, инъекций и средств для местного применения – обладают обезболивающими и противовоспалительными свойствами;
• кортикостероиды – назначаются короткими курсами для купирования сильного воспаления;
• миорелаксанты – необходимы для снятия мышечного спазма, который часто является рефлекторной реакцией организма на боль и усугубляет ее;
• витамины группы В – улучшают нервную проводимость за счет нормализации питания нервных волокон и повышения скорости передачи нервных импульсов.
При сильных болях, которые невозможно терпеть могут выполняться блокады. Процедура подразумевает введение раствора анестетика непосредственно в область возникновения боли или прохождения нервного волокна. Таким образом удается на время полностью купировать болевой синдром и улучшить самочувствие пациента.
Но блокада оказывает только временный эффект, а ее выполнение возможно исключительно в условиях медицинского учреждения, поскольку чаще всего требуется ввести препарат в точки, расположенные в непосредственной близости от позвоночника, где проходит масса нервов. Поэтому неграмотное выполнение процедуры может обернуться тяжелыми, а иногда и фатальными последствиями.
Дополнительно к перечисленным выше медикаментам назначается и комплекс других, которые помогают устранить основное заболевание, ставшее причиной появления болевого синдрома. Поэтому пациентам также могут назначаться антибиотики, хондропротекторы, иммуномодуляторы и препараты других групп.
Физиотерапия
Физиотерапевтическое лечение часто назначается пациентам с заболеваниями позвоночника. Благодаря правильно подобранному методу физического воздействия и периодичности процедур удается добиться выраженного противовоспалительного, обезболивающего действия, а также улучшить микроциркуляцию, ускорить устранение местных отеков, спазмов мышц и т. д. Физиотерапия существенно повышает эффективность других методов лечения, но применяется в основном только после устранения острого процесса.
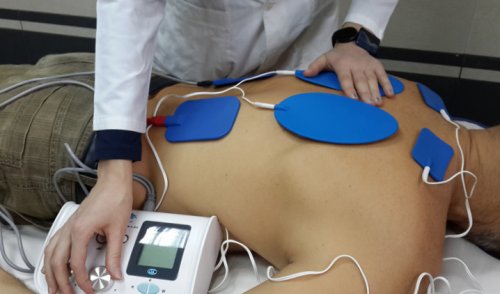
Чаще всего пациентам назначаются:
• электрофорез;
• УВЧ;
• ультразвуковая терапия;
• магнитотерапия;
• рефлексотерапия;
• диадинамические токи и пр.
Как правило, курс процедур включает 8–10 сеансов, которые проводятся с определенной периодичностью.
Мануальная терапия<
При остеохондрозе, сколиозе и ряде других заболеваний сеансы мануальной терапии способны оказать действительно поразительное влияние на состояние позвоночника. Но только квалифицированный мануальный терапевт может грамотно провести сеанс мануальной терапии и принести пользу пациенту, а не нанести вред.
Применение специальных приемов ручного воздействия позволяет добиться не только улучшения микроциркуляции, расслабления чрезмерно тонизированных и напряжения слишком расслабленных мышц, но и увеличения расстояния между позвонками, а также нормализации их положения. Квалифицированный мануальный терапевт способен найти место, в котором нерв ущемлен, и устранить давление анатомических структур на него.
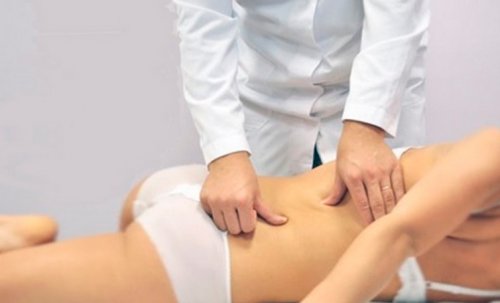
Буквально, после первого сеанса большинство больных отмечает улучшение самочувствия и существенное уменьшение выраженности болевого синдрома вплоть до его полного устранения. Но для закрепления полученных результатов рекомендуется пройти полный курс мануальной терапии, а в дальнейшем проходить поддерживающие курсы.
ЛФК
Лечебная физкультура помогает организму справляться с возлагаемыми на него нагрузками. Для каждого заболевания разработан специальный комплекс упражнений, регулярное выполнение которого позволяет решать наиболее важные в сложившейся ситуации задачи. Так, с помощью правильно подобранного комплекса лечебной физкультуры удается привести в нормальный тонус мышцы спины и укрепить их. Благодаря этому на позвоночник будет приходиться меньшая нагрузка, что станет эффективной профилактикой прогрессирования заболевания и создаст благоприятные условия для его восстановления.
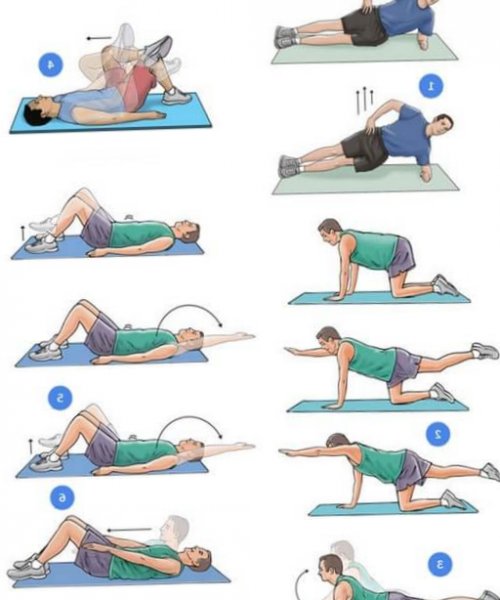
Также ЛФК помогает улучшить кровообращение в области поражения, что ускоряет течение воспалительных процессов и скорее приводит к полному выздоровлению. Правильное выполнение упражнений при многих заболеваниях способствует уменьшению болей в пояснице и снижению частоты их возникновения.
Для каждого пациента программа занятий разрабатывается индивидуально. При этом учитывается не только вид обнаруженной патологии и степень ее тяжести, но и наличие сопутствующих заболеваний, уровень физической подготовки пациента, его возраст и другие факторы. Правильно подобрать наиболее эффективный и безопасный комплекс упражнений способен только специалист.
Именно под его контролем проводятся первые занятия. В ходе них больной учится правильно выполнять каждое предложенное упражнение, чтобы оно приносило пользу. Постепенно нагрузку увеличивают, доводя до оптимального уровня. Но самостоятельно повышать количество повторений упражнений или усложнять их не рекомендуется. Любые изменения в программу лечебной физкультуры вводятся только специалистом.
Больному необходимо лишь четко следовать его рекомендациям и ежедневно заниматься в комфортной обстановке. Все упражнения выполняются в медленном темпе. Любые резкие движения не допускаются. Но если в ходе занятия возникает боль, выполнение упражнения нужно немедленно прекратить и в ближайшее время проконсультироваться у лечащего врача.
Операция при боли в пояснице<
Чаще всего помощь спинального хирурга необходима при межпозвоночных грыжах, образование которых привело к ущемлению спинномозгового корешка и развитию корешковой боли. Если выпячивание уже сформировалось, заставить его втянуться обратно современными неинвазивными способами невозможно. Единственной возможностью устранить его и вместе с этим избавиться от болей в пояснице является удаление межпозвонковой грыжи оперативным путем.
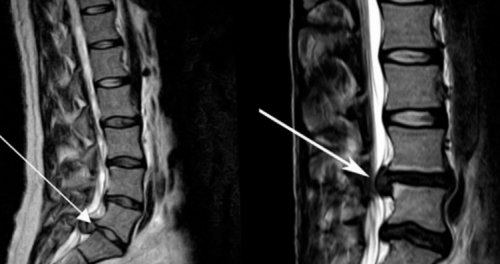
Существует несколько видов операций, применяемых при межпозвоночных грыжах. Конкретная тактика хирургического вмешательства определяется на основании вида, расположения и размеров грыжи:
• Нуклеопластика и гидропластика – методы чрескожной хирургии, позволяющие через точечный прокол тканей диаметром несколько сантиметров удалить часть пульпозного ядра и добиться уменьшения размеров грыжи.
• Микродискэктомия – радикальный способ решения проблемы межпозвонковой грыжи, подразумевающий удаление ее или всего диска через разрез длиной до 3 см. Но, в отличие от других методов, он позволяет устранить грыжу любого размера, независимо от ее расположения в позвоночном канале, и высвободить ущемленный нерв даже в самом сложном месте позвоночника.
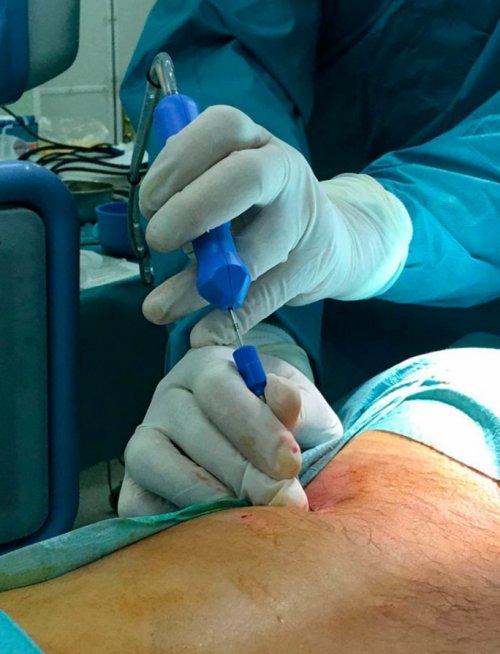
• Эндоскопическая операция – подразумевает удаление грыжи диска через точечные проколы диаметром до 1 см с помощью специального оборудования с видеокамерой. С ее помощью можно резецировать грыжи любого размера, но методика не может использоваться для удаления новообразований в анатомически сложных местах.
Также помощь спинального хирурга необходима при сколиозе. В таком случае все силы направляются на восстановление нормальной оси позвоночника. Ранее для этого требовалось сделать крупный разрез, проходящий практически через всю спину. Но сегодня исправить деформацию позвоночника оперативным путем можно малоинвазивным способом через миниатюрные разрезы.
Для восстановления нормальной оси позвоночника используются металлоконструкции разных видов, но их суть примерно одинакова. Конструкция фиксируется на позвонках специальными винтами и за счет коррекции ее натяжения в разных точках удается вернуть смещенные позвонки на место и зафиксировать их в правильном положении. Современные виды металлоконструкций позволяют со временем улучшать первоначальный результат операции без повторного вмешательства в организм. Это достигается за счет коррекции положения установленной конструкции с помощью специальных винтов.
Не избежать хирургического вмешательства и при переломах позвоночника. В таких ситуациях избавиться от болей в спине и пояснице можно только путем восстановления нормальной формы, размеров и положения позвонков. В последнее время с этой целью проводится кифопластика и вертебропластика. Суть обеих операций сводится к тому, что через тонкую пункционную иглу внутрь разрушенного в результате травмы позвонка нагнетается специальный костный цемент. Он заполняет все свободное пространство и застывает спустя 10 минут. Но при тяжелых компрессионных переломах предпочтение отдается кифопластике, поскольку с ее помощью можно еще и восстановить нормальную форму позвонка, что обеспечит правильное распределение нагрузки на позвоночник в дальнейшем и уменьшит риск развития осложнений.
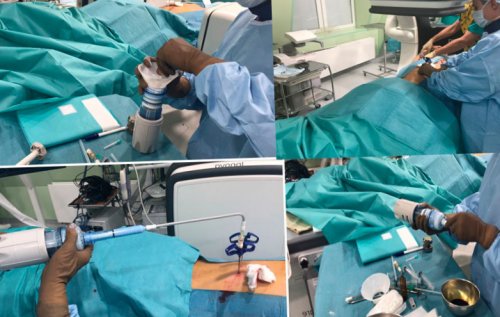
Эта операция подразумевает предварительное введение в разрушенный позвонок специального баллона, который постепенно раздувают, возвращая позвонку первоначальный вид. После этого баллон спускается и удаляется, а сформировавшаяся полость заполняется костным цементом.
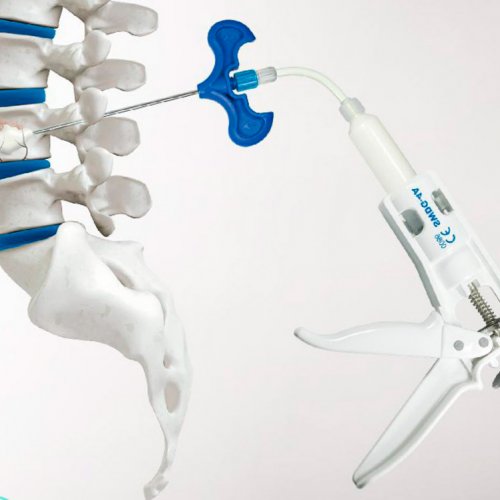
Также операция показана при онкологических заболеваниях и наличии доброкачественных новообразований, которые вызывают компрессию нервов и корешковый синдром. Но в таких ситуациях тактика хирургического лечения во многом зависит от вида патологии, расположения опухоли, ее вида и других особенностей.
Таким образом, боли в пояснице могут быть следствием физиологических изменений, банальной усталости мышц или симптомом серьезных патологий позвоночника или внутренних органов. Поэтому если они возникают регулярно и особенно на фоне действия одних и тех же факторов, не стоит медлить и игнорировать проблему. Обращайтесь к квалифицированным специалистам, чтобы лечение прошло максимально быстро и легко. А если заболевание не удалось распознать на ранних стадиях развития, современный уровень нейрохирургии позволит с минимальным риском развития осложнений устранить его оперативным путем.
Разновидности болей
Боль в спине может быть симптомом серьезного заболевания, но у подавляющего большинства боли носят доброкачественный характер. Один из основных моментов, который следует учитывать при диагностике болей в спине, и, в частности, в пояснице – это их длительность. В большинстве случаев боль мышечного характера может продолжаться до двух недель, а потом исчезать. Боли, вызванные органическими изменениями позвоночника (межпозвонковая грыжа, артроз), длятся гораздо дольше и могут отдавать в ногу, промежность, сопровождаться ощущением онемения, жжения, мурашек.
Боли, вызванные сердечно-сосудистыми заболеваниями, болезнями органов брюшной полости отличаются большей интенсивностью и длительностью.
Боли, вызванные заболеванием или травмой позвоночника

Уменьшение расстояния между позвонками из-за дегенеративных изменений в межпозвонковых дисках ведет к увеличению трения суставных поверхностей. Это может вызвать подвывих и блокирование сустава. Мышцы, окружающие пораженный сустав, длительное время находятся в состоянии перенапряжения, что усиливает суставную боль.
Чаще всего боль при заболеваниях позвоночника носит тупой характер, т. е. ее интенсивность нарастает постепенно, усиливаясь при движениях и ослабевая в покое. .
В случаях выраженного остеохондроза боль может быть вызвана сдавлением нервных окончаний (спинномозговых корешков) при формировании грыжи межпозвонкового диска. Острая стреляющая или пронизывающая боль со временем может стать постоянной и эпизодически отдавать в ногу при резких движениях, кашле, чихании. Болевой синдром обычно сопровождается онемением, покалыванием, жжением. Подобные симптомы сочетаются с потерей чувствительности в зоне пораженного нерва, утратой рефлексов, слабостью мышц.
Серьезные травмы позвоночника (перелом, переломовывих) сопровождаются сильными болями и требуют экстренного врачебного вмешательства.
Если перелом возникает в результате сжатия тела позвонка, то он носит название компрессионного.

У лиц старшего возраста такой перелом возможен из-за остеопороза, который чаще встречается у женщин. К компрессионному перелому, иногда даже при минимальной внешней нагрузке, приводит поражение позвоночника при метастазировании злокачественных опухолей.
Что следует делать при появлении болей?
При острой боли необходимо обеспечить покой и ограничить нагрузку на позвоночник.
При наличии корешкового синдрома соблюдают постельный режим в течение двух недель. После острого периода следует постепенно возвращаться к активному образу жизни.
Лечение
В первую очередь терапия должна быть направлена на снятие болевого синдрома. Врач может назначить блокаду очага воспаления инъекциями. Обезболивание при этом достигается на срок от шести недель до полугода. Другой вариант – назначение нестероидных противовоспалительных средств в комплексе с мышечными релаксантами. Лечение можно дополнить витаминотерапией (комплекс витаминов группы В), а также применением антидепрессантов и противосудорожных препаратов строго по назначению. После снятия острых болей по решению врача к лечению можно добавить тепловые и магнитные физиопроцедуры, мануальную и иглорефлексотерапию, массаж.
Если консервативное лечение в течение нескольких месяцев оказалось неэффективным, прибегают к нейрохирургическим операциям. В возрасте до 45 лет декомпрессия спинного мозга, удаление межпозвонковой грыжи, протезирование межпозвонковых дисков часто дают хороший результат. В иных случаях лучше применять эпидуральную блокаду и радиочастотную денервацию. Это позволяет не только быстро устранить болевые симптомы, но и свести к минимуму прием обезболивающих средств.
Мышечные боли
Мышечные, или миофасциальные, боли возникают чаще всего при перенапряжении, спазме или микротравме мышц.
В этих случаях под кожей прощупывается болезненный и твердый участок мышцы, нажатие на который сопровождается сильным болевым импульсом, а иногда и отдачей в другие области. Как правило, существует взаимосвязь между возникновением болей с длительным перенапряжением или неестественным положением (чаще связанными с профессиональной деятельностью), сдавлением и перерастяжением мышц из-за ношения тяжелых сумок или рюкзаков, переохлаждением, болезнями внутренних органов или суставов. В последнем случае болевой импульс с пораженного органа приводит к защитному напряжению окружающих мышц.Диагностика и обследования
При постановке диагноза врач проводит внешний осмотр, выясняет историю развития боли, ее связь с перегрузкой или заболеванием внутренних органов. Для исключения поражения позвоночника (остеопороз, метастазы в позвоночник, туберкулезный спондилит) проводят:
Отсутствие серьезных заболеваний позвоночника и внутренних органов дает основание для постановки диагноза миалгии, или мышечных болей.
Что следует делать при появлении боли?
Если болевой синдром возник вследствие мышечного спазма, первоочередной мерой должно быть обеспечение покоя и, по возможности, расслабление.
Оптимальный эффект достигается в положении лежа на спине, желательно на ортопедическом матраце.Лечение
Основная терапия заключается в снятии болевого синдрома и расслаблении спазмированных мышц. Это достигается применением мышечных релаксантов и нестероидных противовоспалительных препаратов. Курс лечения по рекомендации врача можно дополнять противосудорожными препаратами, уменьшающими интенсивность боли, и сосудистыми препаратами, улучшающими кровообращение в мышцах. Наиболее эффективным консервативным методом служит локальная инъекционная блокада. После снятия острой боли возможно назначение витаминов и биостимуляторов. Существенную пользу оказывают нефармакологические средства: мануальная терапия, массаж, иглорефлексотерапия, физиотерапия, лечебная физкультура.
Психогенные боли
Психогенная боль, как правило, возникает без поражений и не имеет четкой локализации. Психогенная боль развивается как ответная реакция организма на стрессовые ситуации и сопутствующие им негативные эмоции. В отличие от корешковых или отраженных болей (когда локализация боли не совпадает с очагом повреждения), психогенная боль уменьшается или исчезает после двигательной активности.
Психогенная боль не исключает реального органического поражения и даже часто сопровождает его проявления.
Диагностика и обследования
Выявить причину психогенной боли и определить ее характер достаточно сложно, особенно у возрастных пациентов. Заподозрить психологический компонент боли можно при отсутствии ее четкой локализации и характера, а также при наличии предшествующих или текущих депрессивных состояний.
Лечение
Устранение психогенных болей достигается активизацией образа жизни и применением по назначению врача легких транквилизаторов и антидепрессантов.
К каким врачам обращаться?
Лечением пациентов с болями в спине (если боли не инфекционного или опухолевого происхождения) занимаются как врачи общей практики, так и неврологи, алгологи, психотерапевты и врачи ЛФК.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
